中国全膝关节置换术围手术期疼痛管理指南(2022)
2023-01-03 文章来源:中华骨与关节外科杂志 作者:翁习生 我要说
本文引自:中华医学会骨科学分会关节外科学组,北京医学会骨科专业委员会关节外科学组. 中国全膝关节置换术围手术期疼痛管理指南(2022)[J]. 中华骨与关节外科杂志,2022,15(11):801-821
通讯作者:翁习生
1、制定背景
全膝关节置换术(total knee arthroplasty,TKA)是目前治疗终末期膝关节疾病的主要方法。Feng等研究显示,我国TKA病例数迅速增长,从2011年的53880例增加到2019年的374833例,增长了5.9倍。然而,TKA术后常伴有中度至重度疼痛,严重影响患者术后康复、患者满意度和总体疗效。多模式镇痛被认为是缓解TKA术后疼痛的理想方案。充分的围手术期镇痛不仅可以减少疼痛及阿片类药物的使用,进而减少阿片类药物相关不良事件,还可以缩短住院时间、减少医疗费用、促进患者康复,并改善患者满意度。因此,临床医师有必要充分了解TKA围手术期的疼痛管理方案,以改善患者的治疗效果。
目前存在的挑战是:①国内尚无TKA围手术期疼痛管理的指南,在《中国髋、膝关节置换术加速康复——围术期管理策略专家共识》及《中国骨科手术加速康复围手术期疼痛管理指南》 中部分提及优化镇痛方案,但并未严格按照美国国家科学院医学研究所(Institute of Medicine,IOM)的标准来制定,未通过系统评价的方法来形成证据,循证医学证据级别不高;②国外指南同样将TKA围手术期镇痛作为加速康复管理的一部分,但对于镇痛措施细节推荐不够,影响临床应用;③在TKA加速康复外科(enhanced recovery after surgery,ERAS)背景下,疼痛管理既是其核心环节,又与其他措施关系紧密,疼痛管理的最高目标从单纯镇痛转变为患者整体的加速康复,减少阿片类药物的使用也成为疼痛管理的重要目标,疼痛管理要求考虑其对于整个ERAS体系的影响;④在国内中医学领域,中医药镇痛是临床实践的一部分,需要评估其价值;⑤多模式镇痛措施复杂,对于技术细节优化的研究层出不穷,临床应用的措施(含药物)也愈来愈多。但是,临床上,尤其是国内基层医院,尚缺乏规范化的简单易行的且可以推广的指南。因此,制定TKA围手术期疼痛管理指南十分重要和必要。
2、推荐总则
2.1 疼痛管理目标
本指南推荐疼痛管理以减轻患者术后疼痛,加速恢复患者膝关节功能,提高患者生活质量,同时兼顾减少阿片类药物的使用,以减少药物不良反应为目标;在美国,阿片类药物通常被用来治疗TKA术后膝关节疼痛。文献报道,在创伤或矫形外科手术后,多达20%的患者长期使用阿片类药物。目前国内患者TKA围手术期应用阿片类药物的数据缺乏,但长期使用阿片类药物可能对个人和社会产生重大影响。基于健康宣教、多模式镇痛和心理干预等措施,有望减少围手术期吗啡的使用。
2.2 适用人群
接受初次TKA手术的患者。
2.3 应用时限
TKA围手术期。围手术期用于描述任何外科手术的术前、术中和术后阶段。依据Zhuang等的研究,本指南将围手术期定义为从最初的术前评估至术后6周。
2.4干预措施
包括非药物(如患者教育、心理干预、冰敷)、药物及辅助镇痛措施(由外科、麻醉、疼痛科医师实施),不包括为处理疼痛而实施的外科手术。
2.5 围手术期疼痛的诊断与量化
疼痛依据患者主诉诊断。疼痛程度会影响干预措施的选择,对其进行量化将直接影响疼痛的管理决策。本指南推荐选择视觉模拟评分(visual analogue scale,VAS)对骨关节疼痛进行评分与分级,1~3分为轻度疼痛,4~6分为中度疼痛,7~10分为重度疼痛。
2.6 多模式镇痛的定义及理念
多模式镇痛包括非药物(如患者教育、心理干预、冰敷)与药物措施,后者是几种药物和给药途径的结合,包括预防镇痛、周围神经阻滞(regional nerve block,RNB)、患者自控镇痛(patient controlled analgesia,PCA)、关节周围混合药物注射(periarticular multimodal drug injection,PMI)镇痛及口服/静脉使用非甾体抗炎药(nonsteroidal anti-inflammatory drug,NSAID)和阿片类药物。
2.7 疼痛评估指标及最小临床有效值(minimal clinically important differences,MCID)
评估TKA围手术期疼痛管理的有效性指标主要包括VAS评分、阿片类药物用量、恶心或呕吐等不良反应、膝关节活动度(range of motion,ROM)、患者膝关节功能评分及满意度评分。基于系统综述,本指南设定的术后0~24h内阿片类药物消耗绝对减少量的MCID中位数为10mg静注注射吗啡当量(QR为6.8~14.5mg),阿片类药物消耗相对减少量为40%(QR为30%~50%)。VAS评分(0~100mm计数)的MCID绝对值为静息状态减少15mm(QR为10~20mm)和运动状态减少18mm(QR为10~20mm),相对值减少30%(QR为20%~30%)。
2.8 临床问题、推荐意见、证据概述及推荐说明
本指南采用推荐意见的分级评估、制定及评价(Grading of Recommendations Assessment,Development,andEvaluation,GRADE)方法对证据体的证据质量和推荐意见的推荐强度进行分级。GRADE证据质量和推荐强度分级与定义见表1和表2。采用德尔菲法进行4轮函询后形成专家意见,专家对推荐意见可根据赞同程度选择“同意”“不确定”或“不同意”。


3、TKA围手术期疼痛管理措施
临床问题1:对患者开展术前健康教育,包括疼痛相关知识与患者自我管理,是否可以减轻患者TKA术后疼痛?
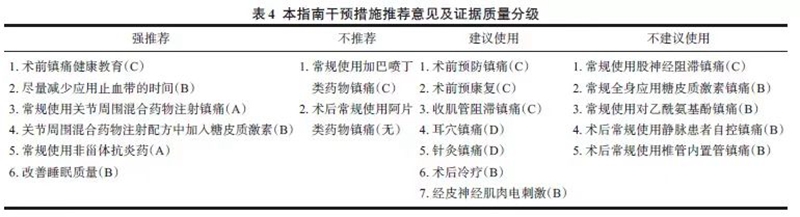
推荐意见:现阶段无明确证据表明术前宣教可以减轻TKA术后疼痛,但可以缓解患者围手术期焦虑,改善膝关节功能,故推荐术前开展健康教育以帮助TKA术后康复。(证据等级C;推荐强度1)(专家意见:同意100%,不确定0,不同意0)
临床问题2:术前预防镇痛加入TKA多模式镇痛方案的有效性与安全性?
推荐意见:建议术前使用预防镇痛,可以减轻TKA术后疼痛,目前对于药物的构成尚无标准方案。(证据等级C;推荐强度2)(专家意见:同意100%,不确定0,不同意0)
预防镇痛的药物构成尚无标准方案,文献报道常用的药物为:①环氧合酶-2(cyclooxygenase-2,COX-2)抑制剂(选择性NSAID)。②加巴喷丁类药物。围手术期使用这些药物治疗急性疼痛是超适应证的。③对乙酰氨基酚(acetaminophen,AP):静脉注射AP效果与静脉注射吗啡当量10mg相同,且能避免阿片类药物相关不良反应。它在术前镇痛同样作用明显,给药后30min内迅速达到脑脊液峰值浓度,而且不受口服药物吸收延迟的影响。但是目前在国内尚无注射用AP剂型;口服AP需关注肝功能损害。
临床问题3:术前实施预康复是否可以减轻TKA术后疼痛?
推荐意见:现阶段无明确证据表明术前预康复可以减轻TKA术后疼痛,但其可能有助于术后膝关节功能的恢复,故建议对患者给予预康复以利于TKA术后加速康复。(证据等级C;推荐强度2)(专家意见:同意80%,不确定17%,不同意3%)。
现阶段,预康复的方式包括关节屈曲伸展活动、肌肉力量训练、平衡能力训练、神经肌肉电刺激等。因大部分预康复训练操作简单、不额外增加患者经济负担,本指南建议通过门诊或电话方式指导患者预康复训练,包括关节屈曲伸展活动及肌肉力量训练(如床上滑移屈膝动作、坐位屈膝动作、伸膝压腿动作、直腿抬高训练、坐位伸膝训练、支撑辅助下的提踵训练等),时间为4~6周,以助于加速康复。
临床问题4:TKA术中减少应用止血带时间是否减轻术后疼痛?
推荐意见:推荐尽量减少TKA术中应用止血带的时间,以减少患者术后疼痛,降低其他不良事件发生的风险。(证据等级B;推荐强度1)(专家意见:同意90%,不确定10%,不同意0)
综合考虑使用止血带的利弊,推荐在常规TKA或机器人辅助TKA术中尽量减少使用止血带时间,以减轻术后疼痛及减少不良事件,缩短住院时间,促进功能恢复,达到ERAS的目的。但是对于特殊复杂的初次TKA,考虑到止血带可以提供更清晰的手术视野,利于手术进行,建议按需使用。
临床问题5:术中常规行PMI镇痛的安全性及有效性?
推荐意见:推荐术中常规使用PMI以减轻TKA术后疼痛及减少阿片类药物的使用。(证据等级A;推荐强度1)(专家意见:同意100%,不确定0,不同意0)
PMI的药物配方、剂量尚未形成共识。配方中最基本的药物为长效局部麻醉药,但多大剂量和浓度的局部麻醉药才能产生最佳的治疗效果目前没有统一标准,并且由于个体对局部麻醉药毒性的敏感性各不相同,局部麻醉药的最大安全剂量也尚无相应标准。本指南建议常规的PMI配方包括长效局部麻醉药、长效糖皮质激素及NSAID。但PMI操作也应关注相关不良反应(如腓总神经麻痹、膝关节后方血管神经损伤)。
临床问题6:PMI药物配方中添加糖皮质激素的安全性及有效性?
推荐意见:对于无禁忌证的患者,推荐在PMI药物配方中添加长效糖皮质激素以减轻TKA术后疼痛,并不增加围手术期并发症发生率。(证据等级B;推荐强度1)(专家意见:同意91%,不确定3%,不同意6%)
临床问题7:TKA围手术期镇痛,PMI能否获得相当于或者优于单次股神经阻滞(femoral nerve block,FNB)的临床效果?
推荐意见:FNB相比PMI在术后镇痛效果、吗啡用量及并发症发生率方面无显著差异,前者影响术后康复,后者简便经济,建议在相同条件下优先选择PMI。(证据等级C;推荐强度2)(专家意见:同意94%,不确定3%,不同意3%)
基于ERAS要求,同时综合考虑镇痛措施卫生经济学、时间成本和技术可及性等因素,本指南建议相同条件下优先选择PMI。另外,因担心单用FNB不能阻断膝关节后侧的疼痛感受器,可联合使用PMI。
临床问题8:TKA围手术期镇痛,收肌管阻滞(adductor canal block,ACB)是否优于FNB?
推荐意见:ACB相比FNB在术后镇痛效果及并发症发生率方面无显著差异,但ACB对术后股四头肌肌力影响较小,在ERAS背景下,建议优先选择ACB,也可联合使用PMI。(证据等级C;推荐强度2)(专家意见:同意100%,不确定0,不同意0)
本指南建议优先选择单次ACB结合iPACK阻滞,可联合使用术中PMI;对术后疼痛控制不佳的患者可考虑连续的ACB。
临床问题9:TKA围手术期全身应用糖皮质激素镇痛的有效性与安全性?
推荐意见:由于TKA围手术期全身应用糖皮质激素镇痛的有效剂量及其安全性仍存在争议,故不建议将其常规纳入TKA多模式镇痛方案。(证据等级B;推荐强度2)(专家意见:同意74%,不确定20%,不同意6%)
糖皮质激素可以抑制体内炎症反应、减轻伤害感受,在临床上具有减轻术后疼痛、减少围手术期恶心呕吐的作用。糖皮质激素的应用不仅途径繁多,而且剂量各异,在临床规范镇痛治疗的应用上存在争议。
临床问题10:TKA术后是否常规应用NSAID镇痛?
推荐意见:对无禁忌证的患者,推荐术后常规使用NSAID镇痛,优先选择COX-2抑制剂。(证据等级A;推荐强度1)(专家意见:同意100%,不确定0,不同意0)
传统的非选择性NSAID和选择性COX-2抑制剂通过抑制COX-2和前列腺素用于围手术期镇痛。选择性COX-2抑制剂减少了胃肠道影响和失血风险。此外选择性COX-2抑制剂通过减少外周前列腺素的合成来缓解炎症,并抑制外周和中枢COX-2的表达,最终防止中枢神经系统的敏感化,从而发挥镇痛的效果。
临床问题11:TKA围手术期静脉注射或口服AP镇痛的有效性、可行性及安全性?
推荐意见:不建议常规将AP纳入TKA术后多模式镇痛方案。(证据等级B;推荐强度2)(专家意见:同意67%,不确定20%,不同意13%)
AP可以作为TKA围手术期多模式镇痛方案的一部分,静脉注射AP与口服AP相比对疼痛评分无明显改善,对术后阿片类药物用量的减少效果也不明显,有可能会缩短患者术后住院时间。其安全性值得警惕,且现有证据的质量等级低,且当前静脉注射AP剂型在国内大部分医院无法获得。在可静脉注射其他种类NSAID的情况下,不建议常规将AP纳入多模式镇痛方案。
临床问题12:TKA术后是否常规使用静脉PCA?
推荐意见:不建议TKA术后常规使用静脉PCA,对于无条件开展区域阻滞镇痛或不适宜局部浸润镇痛的病例,仍可选用静脉PCA。(证据等级B;推荐强度2)(专家意见:同意94%,不确定3%,不同意3%)
静脉PCA可将TKA术后静息痛控制在轻度至中度,但对运动痛控制效果有限,且恶心、呕吐等并发症发生率高。因而推荐采用ACB等区域阻滞镇痛方式联合PMI,以逐步取代静脉PCA。但是RNB的实施需要超声辅助和具备一定经验的麻醉医师。我国各级医院发展不均衡,因此建议仅在暂不具备开展RNB条件的医疗机构,或对于不能使用PMI镇痛的患者,仍可将PCA作为TKA术后镇痛的选择,但需要合理计算药物用量,避免阿片类药物不良反应。
临床问题13:TKA术后使用加巴喷丁类药物镇痛的有效性与安全性?
推荐意见:不推荐将加巴喷丁类药物(如加巴喷丁、普瑞巴林等)常规纳入TKA术后多模式镇痛方案。(证据等级C;推荐强度1)(专家意见:同意94%,不确定6%,不同意0)
TKA患者使用加巴喷丁类药物,虽然较安慰剂有一定的间接镇痛作用,但作用效果较弱,现有证据异质性较大,且并发症如恶心、抑郁等均有发生,故对接受TKA的患者不推荐常规使用加巴喷丁类药物辅助镇痛。
临床问题14:TKA术后是否常规使用阿片类药物镇痛及补救镇痛是否推荐阿片类药物?
推荐意见:不推荐TKA术后常规使用阿片类药物镇痛,在补救镇痛情况下可使用阿片类药物。(无证据等级;推荐强度为专家建议)(专家意见:同意90%,不确定0,不同意10%)
临床科室已经将阿片类药物广泛应用于TKA术后补救镇痛,并取得良好的疼痛缓解效果。其中,较为常用的补救镇痛阿片类药物包括吗啡、氢吗啡酮、盐酸吗啡、盐酸哌替啶、羟考酮等。目前主张单次给药,常用剂量为吗啡2mg、盐酸吗啡10mg、盐酸哌替啶50mg。为避免不良反应,不建议哌替啶多次给药。
临床问题15:TKA术后使用椎管内置管镇痛的有效性与安全性?
推荐意见:不建议将椎管内置管镇痛常规纳入TKA术后多模式镇痛方案。(证据等级B;推荐强度2)(专家意见:同意88%,不确定6%,不同意6%)
相对于全身麻醉,椎管内置管镇痛可以减轻术后早期静息痛及运动痛,但对术后晚期,即术后18h后的疼痛程度影响不大。但考虑到药物预防抗凝治疗所致的潜在出血风险,并限制了患者的早期活动,故不建议常规将椎管内置管镇痛纳入多模式镇痛方案。建议仅在暂不具备开展区域阻滞镇痛条件的医疗机构,或对于不能使用PMI镇痛的病例,仍可将其作为TKA术后镇痛的选择。
临床问题16:中医耳贴镇痛是否可以减轻TKA术后早期疼痛?
推荐意见:建议仅在有条件开展耳贴镇痛的机构,术后辅助使用耳穴贴以减轻TKA术后早期疼痛。(证据等级D;推荐强度2)(专家意见:同意77%,不确定23%,不同意0)
TKA患者应用耳穴贴辅助围手术期镇痛,可以减轻术后早期(24h内)的疼痛。但由于不同研究的耳贴穴位、按压时间、频次等均不一致,无法给出标准化操作指导,且研究对象基本上全是华人,有出现人群偏倚的可能,建议仅在有条件开展的机构对进行TKA的患者辅助使用耳穴贴镇痛以减轻术后早期疼痛。
临床问题17:针灸镇痛减轻TKA术后早期疼痛的有效性与安全性?
推荐意见:建议仅在有条件开展针灸镇痛的机构,术后辅助使用针灸/电针灸以减轻TKA术后早期疼痛。(证据等级D;推荐强度2)(专家意见:同意83%,不确定13%,不同意4%)
临床问题18:围手术期改善患者睡眠是否可以减轻TKA术后疼痛?
推荐意见:推荐在围手术期改善患者睡眠以减轻TKA术后早期疼痛。(证据等级B;推荐强度1)(专家意见:同意96%,不确定4%,不同意0)
《中国髋、膝关节置换术加速康复——围术期疼痛与睡眠管理专家共识》提出:在优化镇痛方案时应评估患者围手术期的睡眠障碍、同时进行必要的催眠及抗焦虑治疗。目前常用于改善TKA患者围手术期睡眠的药物有艾司唑仑、唑吡坦、佐匹克隆、褪黑素等。同时需关注患者使用后的跌倒风险。
临床问题19:TKA术后应用冷疗镇痛的有效性与安全性?
推荐意见:建议在有条件开展冷疗的机构,在TKA术后对术侧膝关节应用冷疗以减轻术后疼痛。(证据等级B;推荐强度2)(专家意见:同意96%,不确定4%,不同意0)
建议将冷疗用于减轻TKA术后疼痛,疗程可适当延长至术后2周,但应注意避免皮肤直接接触冷疗设备和长时间使用。
临床问题20:TKA术后应用神经肌肉电刺激(neuromuscular electrical stimulation,NMES)镇痛的有效性与安全性?
推荐意见:建议在有条件开展NMES的机构,在术后4~6周内当其他治疗不能获得满意镇痛效果时,可辅助使用NMES以减轻患肢疼痛。(证据等级B;推荐强度2)(专家意见:同意78%,不确定18%,不同意4%)
结合指南总则对TKA围手术期时间范围的限定(术后6周),建议在有条件开展NMES的机构,在TKA术后4~6周,其他镇痛方式不能获得满意镇痛效果时,将其作为镇痛的一种物理治疗方式供选择。由于不同设备的差异化,NMES的最佳电流大小、频率等参数设置无统一方案,建议以略微引起患者不适但可耐受的刺激强度为佳,不建议对带有心脏起搏器的TKA患者应用NMES疗法。









 京公网安备11010502051256号
京公网安备11010502051256号