颈椎畸形的体格检查
2022-11-20 我要说
颈椎由七个椎体组成,相互形成关节以支持头颈运动、头部轴向负荷,并保持水平注视,同时为脊髓和相关的神经血管组织提供结构支持和保护。
作为活动度最大的脊柱区域,颈椎对执行日常任务和维持患者的生活质量至关重要。因此,颈椎畸形患者(图1)可能因疼痛、运动或感觉缺陷、无法进行日常生活行为和无法保持水平注视,最终对生活质量产生严重的负面影响。必须具备临床和影像学评估颈椎畸形的能力才能决定合适的治疗方式。
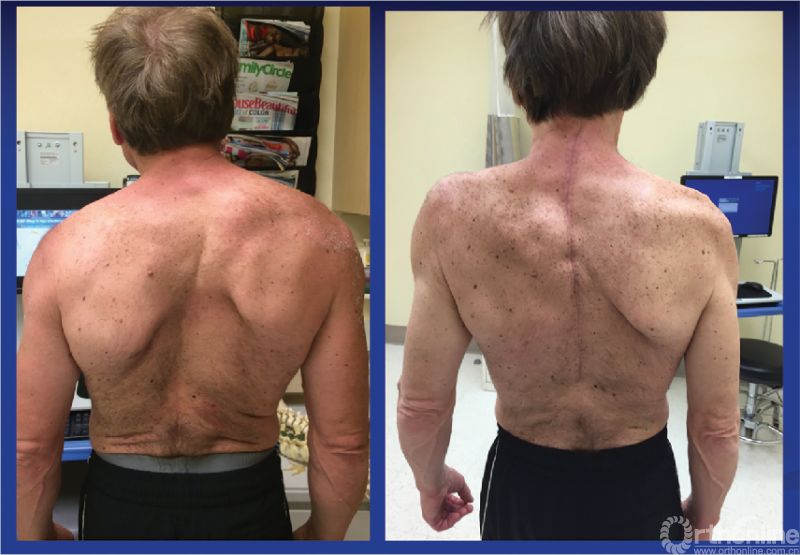
图1 手术矫正前后颈胸椎畸形患者的案例。患者表现出严重的颈部疼痛,并对他的外表不满
一、神经/肌肉骨骼检查
1.大体观察
常规体检首先要对病人全面观察。应观察患者在动态和静态下的情况(2),注意患者的姿势和运动质量。坐姿和站姿都要注意。此外,要求患者以舒适的姿势站立是非常重要的,这可能与他们被迫直立的姿势有很大的不同(图3)。
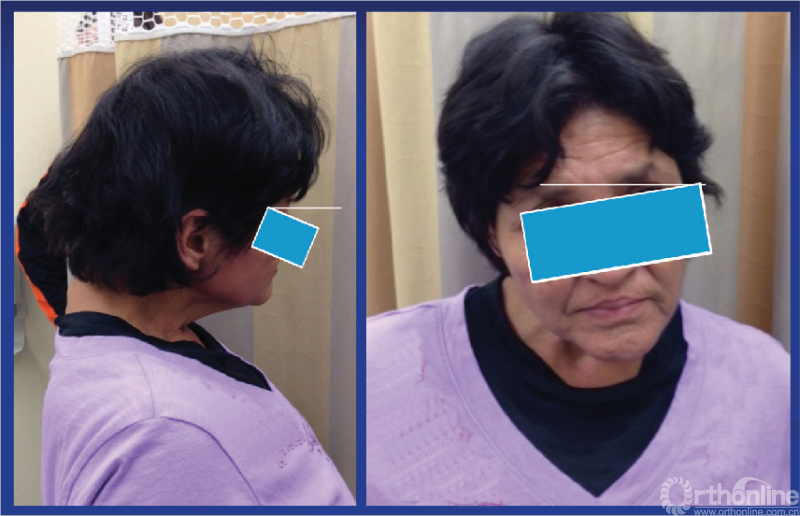
图2 颈椎畸形患者的异常静态姿势。患者感到颈部疼痛和头部姿势疲劳,晚上症状更严重
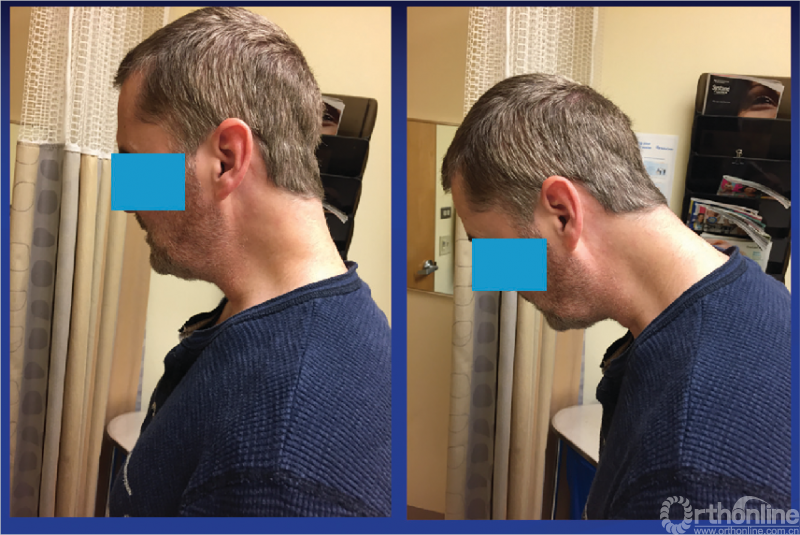
图3 左侧是患者被要求站直时的姿势;右侧是患者舒适站直时的姿势
一种可能提示颈椎畸形的异常姿势是上交叉综合征。长期不良体位导致上斜方肌、肩胛提肌、胸大肌和胸小肌交叉紧绷,中斜方肌和下斜方肌无力。随着时间的推移,这种不平衡可能导致关节功能障碍,特别是在寰枕关节、C4-C5节段和颈胸交界处。
医生也要评估患者的水平注视状况,因为严重的颈椎畸形会改变注视水平,降低生活质量。水平注视的评估是通过让患者站立,颈部保持中立或固定位置,同时臀部或膝关节伸直来评估。
在这个位置上,可以测量水平注视的相关参数,例如颌眉角(CBVA,图4),之后将进一步详细描述;从眼眶前下缘到外耳道顶部的视线倾斜角(SLS)或法兰克福线;以及从硬腭后缘到枕骨最尾侧的McGregor倾斜角(McGS)。

图4 70度CBVA的患者和该部位严重异常的线
上肢和下肢的任何运动都应该是流畅的和对称的。不对称可能导致潜在的疼痛/无力。在评估姿势和运动时,临床医生还应观察颈椎周围的肌肉形态和软组织。肌肉体积和张力应评估左右对称性。
对于来自畸形的慢性压力,肌肉可能会缩短、减弱或触诊变得柔软。例如,背侧后凸畸形患者会出现斜方肌压痛和张力增加(图5)。畸形引起的张力也会导致颈椎周围软组织肿胀和压痛。
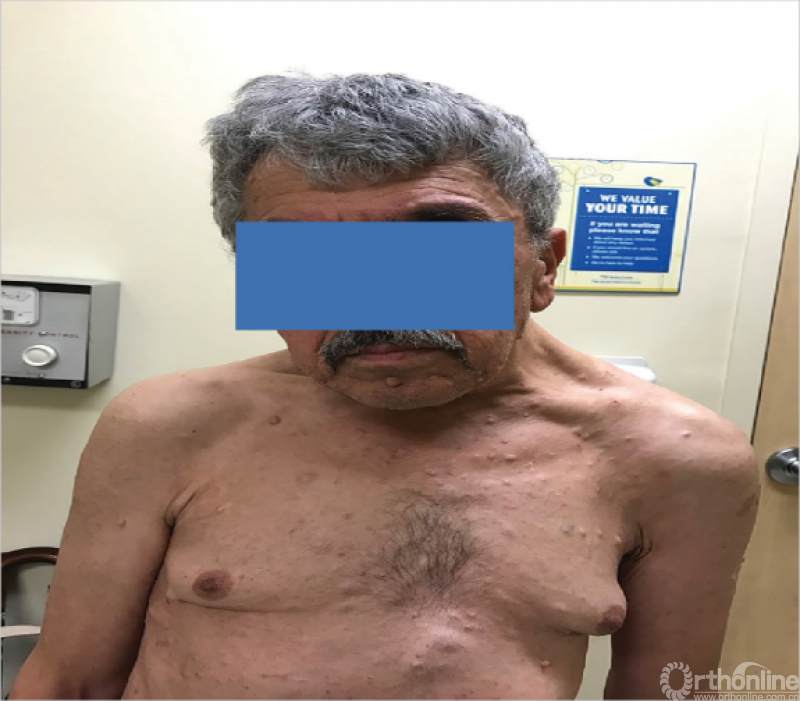
图5 颈椎畸形导致左斜方肌非对称性收缩和肥厚的患者
2.运动范围
颈部旋转、侧弯、屈曲和伸展对测量颈椎畸形程度很重要。临床医生应评估患者主动和被动运动范围的情况。在评估运动范围时,临床医生还应注意运动的质量、疼痛或对运动的抵抗力,以及运动引起的肌肉痉挛。
颈部运动范围的正常参数如下:旋转90度,平均13-57度;侧向弯曲43度,平均9-21度;屈曲60度,平均13-32度。同时颈部活动度的降低可以作为颈椎病的一个指标(图6)。它必须与身体检查和影像学的其他部分检查结合起来,以便将畸形与其他疾病区分开来。
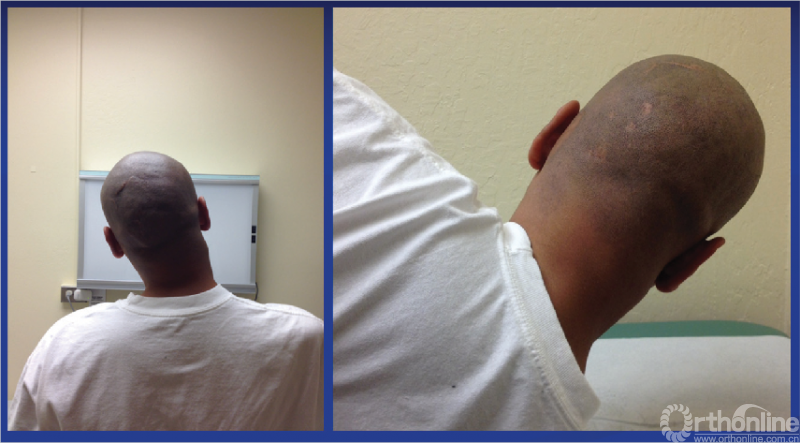
图6 摩托车事故2年后,右臂和左腿截肢的僵硬性颈部畸形患者
3.神经学检查
(1)肌力、感觉、反射
肌肉力量的下降,特别是上肢肌肉力量的下降,可能提示有继发于颈椎畸形的脊髓或神经根压迫。
体格检查中力量的基本测试是使用以下评分表测试运动对抗阻力:
5:能够完全克服阻力;
4:(+或-),能够部分克服阻力,但不能完全克服阻力;
3:能够对抗重力,但无法克服阻力;
2:存在肌肉收缩,但肢体不能对抗重力运动;
1:存在肌肉抽搐,但肢体无实质性运动;
0:无运动。
上肢的每一个关节都应该在左右两侧分别进行肩外展、肘关节屈伸、腕关节屈伸和手的内在力量测试。下肢力量也可以同样的方式进行测试。
同样地,反射也应该测试是否存在、等级和对称性, 以下是分级标准:
4:阵挛;
3,反射亢进;
2:反射正常;
1:反射减弱;
0:无反射。
上肢应检查的反射包括二头肌、三头肌和肱桡肌。此外,应在头皮、颈部和上肢对触觉进行大体测试。为了进一步区分哪些脊髓束可用,触觉可以进一步分为轻触觉、针刺觉、振动觉和本体感觉。下肢感觉和反射也应以同样的方式进行测试。
特定肌群和皮节对应的肌力下降、反射变化和感觉丧失可能与颈椎畸形对脊柱影响的节段有关。C1-C3损伤可以没有症状或导致头皮和颈部感觉减弱。C4水平的损伤会导致肩关节抬高无力,肩关节顶部和颈部后部的感觉减弱,反射无相关变化。单纯C5损伤可导致肩外展和外旋乏力,外侧臂和前臂感觉减弱,二头肌反射减弱。C6损伤可导致肩外展减弱,肘关节屈曲和腕关节伸展减弱。感觉减退从外侧手臂延伸到拇指。除了肱二头肌反射外,肱桡神经反射也可能减弱。C7-T1对神经根的损伤会导致腕关节屈曲和手部固有肌肉的无力。感觉减退包括手臂、前臂和手的内侧部分。三头肌反射也可能降低。
(2)特殊刺激测试
颈椎畸形的体格检查中还有其他体征可能提示有脊髓受压。最著名的是霍夫曼征。霍夫曼征是通过轻弹中指的指甲而引出的。随后的同侧食指和/或拇指屈曲被认为是一个阳性征象,提示存在继发于颈椎压迫的潜在锥体束病理改变。
此外, Spurling试验可用于评估颈神经根受压迫情况。患者的颈部向症状侧弯曲30度, 并施加向下的轴向压力,阳性结果是出现沿受累皮节的放射痛。
二、影像学参数
1. 颈椎前凸
颈椎前凸(CL)在影像学上测量为一个负角度,而后凸是一个正角度。如图7所示,测量颈椎前凸的方法有多种:改良Cobb法(mCM)、Jackson生理应力线(JPS)、Ishihara指数和Harrison后切线法(HPT)2,9。
所有的测量都可以用颈椎的X光或CT扫描的矢状面来获得。mCM(图7a)的计算方法是先沿着C2和C7的椎体下终板画线,然后画垂直于两者的垂直线,垂直线相交处形成的角度即为颈椎前凸角。JPS(图7b)是沿着C2和C7的椎体后缘绘制的两条线的交点10,11。HPT(图7c)通过绘制平行于C2到C7椎体后缘的垂直线来计算,加上所有节段的角度。
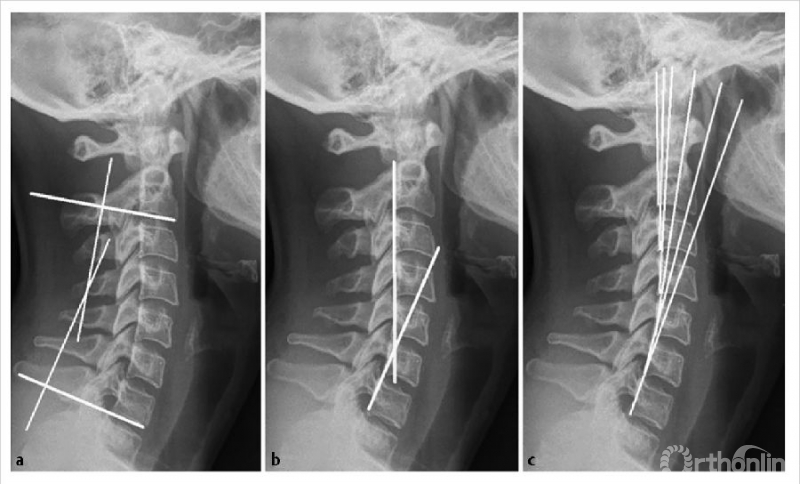
图7 矢状位X线片显示用于测定颈椎前凸的改良Cobb法(a)Jackson生理应力线(b)Harrison后切线(c)(经Scheer等允许使用2)
最后,Ishihara指数是一个比值,更高的数值对应更大的脊柱前凸。计算方法是从C2椎体后下角到C7椎体后下角画一条垂直线,然后画出通过C3到C6后下角的水平线和垂线。每条水平线的长度都加上,然后除以垂直线的长度。
颈椎前凸随年龄变化以补偿胸椎后凸和减少的腰椎前凸(LL)。多项研究显示,根据年龄和性别,颈椎前凸的范围很广。一项研究报告指出,20至25岁的男性和女性的颈椎前凸值分别为15度和16度,60至65岁的男性和女性的颈椎前凸值分别增加到22度和25度。
当观察颈椎各节段对整体前凸的贡献时,C1-C2是最重要的前凸角度,而C4-C7是最低的。比较每种测量颈椎前凸的方法,结果表明HPT可能是最准确的估计值;然而,由于更好的可行性和更高的可靠性,mCM是最常用的方法。
2.C2-C7矢状面垂直轴(SVA)
顾名思义,矢状面垂直轴(SVA)主要关注颈椎的矢状面力线。该值是通过先从C2椎体中心画一条铅垂线,再从C7终板后上角画另一条垂线得到的。SVA是这两条线之间的距离(图8)。虽然已经进行了几项研究来确定SVA的正常范围,但仍然没有达成共识。正常值估计为1.5cm±1cm。测量方法易于使用,但会受到合并胸腰椎畸形的影响,在制定手术计划时必须考虑到这一点。

图8 (a)显示颈椎SVA测量的矢状位片(经Scheer等允许使用2)。(b)(c) 颈椎后凸畸形患者手术前后SVA的临床病例
颈椎SVA已经成为与测量健康相关生活质量(HRQoL)因素相关联的最重要的颈椎参数之一,这些因素包括颈部残疾指数(NDI)、SF-36精神和身体成分评分、颈部疼痛视觉模拟量表(VAS)。举例来说,Villavicencio等的一项研究报告指出,随着颈椎矢状面力线的改善,临床结果也会有相应改善。
Glassman等发现,当与HRQoL评分相关联时,C7铅垂线是最可靠的,并且矢状位力线不良程度与症状严重程度之间存在相关性。此外,研究显示,C2-C7 SVA值大于40 mm与更差的健康状况和更差的NDI评分相关。
3.颌眉垂线角(CBVA)
CBVA是基于患者水平注视的角度。首先画一条连接病人下颌和眉部的斜线,然后从眉部画一条垂直线。CBVA是由两条线之间的连接形成的角度(图9)。
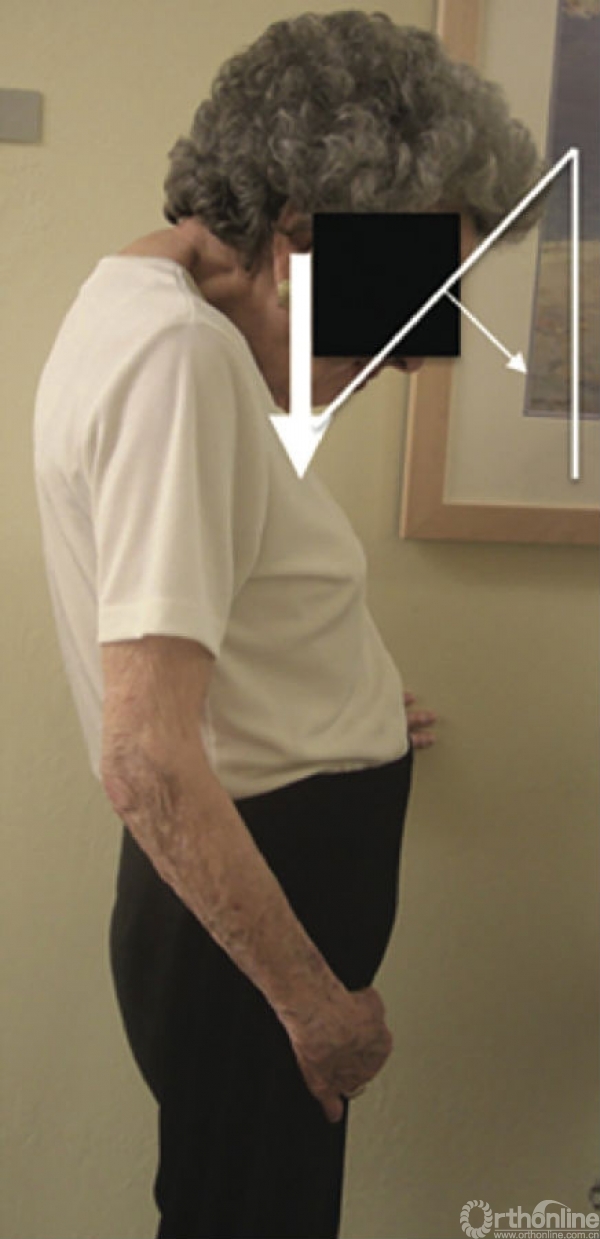
图9 CBVA测量的临床拍摄示范,患者站立位,颈部处于中立或屈曲位置,髋关节和膝关节伸直(经Scheer等允许使用2)。
手术矫正的目标是头部保持中立。头部中立位置对应于CBVA为0,正值对应于头部向下倾斜,负值对应于头部向上倾斜。尽管在无症状患者中测定CBVA值正常范围的研究尚未完成,但已明确的是术后患者的正常值为-10至10度。
下颌贴胸(chin-on-chest)畸形是一种严重的、僵硬的颈椎后凸畸形。CBVA通常用于术前计划。这些患者的CBVA可高达96度,平均35.5度。矫正畸形能让水平注视被动得到改善。值得注意的是,CBVA过度矫正到-10度以下也会对水平注视产生负面影响。
4.T1倾斜角(T1S)
当与其他测量参数(如SVA)结合使用时,T1S可用于描述颈椎畸形的特征。T1S是指T1椎体上终板与水平面形成的角度(图10)。T1S与CL的大小直接相关,这种关系类似于骨盆入射角(PI)与腰椎前凸(LL)的关系。当把CL的大小放在整个脊柱的范围来分析时,研究表明上述测量值在很大程度上是按比例变化的。
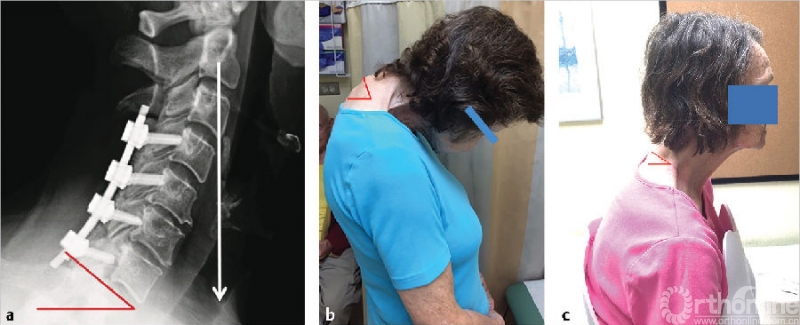
图10 (a)矢状位X线片,描绘T1倾斜角相对于颈椎SVA的角度(经Scheer等允许使用2)。(b)手术前和(c)手术后严重颈胸畸形患者的T1倾斜角
例如,一个大的PI需要一个大的LL,胸椎后凸也相应增加,进而导致T1S和CL增加。如果CL随LL变化的整体变化不足以维持头部在骨盆上方的位置,将会导致肌肉张力和疼痛增加;但是,此时保持水平注视应该是足够的。Oe等发现,T1S大于40度或T1S-CL大于20度与更差的HRQoL有关。
三、结论
影像学上准确测量颈椎畸形程度是制定术前规划的必要步骤。本文中,我们总结了颈椎畸形的临床和影像学表现。
要点如下:
(1)体格检查不仅要注意美学上的观察,还要注意与畸形有关的症状表现,如水平注视障碍、脊髓病和乏力;
(2)测量CL最常用的方法是mCM,正常值在15-25度之间,随年龄和年龄的变化而变化;
(3)颈椎SVA的正常范围是1.5cm±1cm,这一参数与HRQoL的关联性最为准确;
(4)CBVA的正常范围为-10-10度,这一范围有助于保持正常的水平注视;
(5)T1S值影响CL的大小,并与PI和LL的变化有关。





 京公网安备11010502051256号
京公网安备11010502051256号