儿童肘内翻畸形的治疗进展
2022-11-17 文章来源:实用骨科杂志 作者:曹秉,孙祥水 我要说
肘内翻畸形是一种肘部复杂的三维畸形,由冠状面的内翻、矢状面的过伸、水平面的内旋畸形3个部分组成。肘关节完全伸直、旋后的情况下,前臂轴向外侧偏离5°~15°为正常肘关节生理外翻,此角度称为提携角。当提携角小于正常值时即可认为存在肘内翻畸形。先天性肘内翻畸形极为少见,肘关节的骨化从妊娠12周开始于肱骨远端骨骺,此时骨骺发育不良可导致骨骺向中线倾斜,从而减小肘关节的提携角,导致先天性肘内翻。后天性肘内翻畸形常并发于肱骨远端骨折,尤其是继发于尺偏型肱骨髁上骨折,其发病机制存在两种学说:骨折畸形愈合和骨折导致肱骨远端骨骺生长发育不平衡。骨折畸形愈合主要见于肱骨远端骨折尺偏移位未能完全矫正或固定后尺侧再移位、骨折远端向内旋转、尺侧骨皮质嵌插、受压塌陷、前臂屈肌肌群牵拉等。骨骺生长发育不平衡主要见于骨骺损伤受刺激导致骨骺发育迟缓、停滞、过度生长。目前多数学者认为是这两种机制共同作用下导致肘内翻畸形。肘内翻畸形一旦发生很难通过自我塑形自然矫正,不仅影响外观,而且存在很多晚期并发症,如创伤性肘关节炎、肘部肌力发育不平衡、迟发性尺神经炎等。肘内翻畸形主要手术方式为肱骨髁上外侧闭合楔形截骨,尽管临床上对其进行不断改进,但仍有利弊。现将目前对儿童肘内翻畸形的治疗方法进行综述,为临床治疗提供参考。
治疗时机
轻度肘内翻应在骨折治疗结束后早期开展保守治疗。4~6岁儿童保守治疗效果最好,而7岁以上儿童因骨骼生长发育减慢,保守治疗效果欠佳。4岁以下儿童则多因肘内翻畸形不易发现而延误保守治疗最佳时机。手术治疗的时机选择主要依据有:(1)健侧-患侧提携角>20°或肘内翻畸形已影响外观,家长有手术意愿。(2)肘关节功能恢复良好,因为手术后长时间的内固定会阻碍肘关节的功能训练,但手术时机选择不宜过晚,因为长期肘内翻异常的力线影响下会导致外侧髁膨大、滑车及内侧髁萎缩、尺骨鹰嘴脱位等终身畸形。(3)年龄最佳时机为6~11岁。6岁时肱骨下端已有足够强度支持截骨手术以及内固定的损伤,14岁以后的儿童由于肘关节面的变异生长已定型,难以通过截骨手术得到完全纠正。因此,手术时机的选择应在骨折愈合3个月至1年内就可考虑手术。手术不但可以改善上肢力线、矫正肘内翻畸形,同时通过改变关节面的倾斜度重新进行韧带的力学分布,并可以减轻因为肘关节不稳产生的一系列症状。早期治疗患侧肘关节的功能和形态尚未出现继发性改变,同时截骨断端在术后愈合、塑形能力较强。
保守治疗
轻、中度肘内翻早期可采取手法外翻训练、石膏固定矫形和支具活动矫形三位一体的保守治疗。对于轻度肘内翻的患儿行每日手法外翻锻炼,具体方法为一手牵引患侧手腕,并使其外旋,另一手从外侧向内按压并稳定肘关节,助手同时握住患儿肱骨远端并向内旋,此法有助于增大提携角,纠正肱骨内、外侧髁受力。对于中度肘内翻的患儿,可采用石膏固定矫形,通过伸直肘关节,前臂稍外翻旋后位管型石膏固定至肘关节以上2/3,根据肘内翻严重程度每7~10天需更换石膏,连续固定3周,之后根据矫形效果继续石膏固定3~6周,每10~20天更换石膏。期间需注意每次更换石膏时需评估肘关节活动情况,适当进行肘关节屈伸锻炼,防止肌肉萎缩以及肘关节活动障碍。连续固定3周后应停止石膏固定,行肘关节功能训练及手法外翻锻炼7~10d。石膏固定矫形结束,肘内翻外观得到改善后采取支具固定,于患肢外翻位固定6~12个月,每3个月复查测量提携角,调整支具固定外翻角度。肘内翻早期保守治疗可有效避免加重肘内翻,使其有不同程度的改善,且保守治疗具有费用低、创伤小、操作简单方便等优点,但具有疗程较长、治疗后无法完全纠正肘内翻、有较大复发风险等不足。
手术治疗
1. 外侧闭合楔形截骨
肱骨远端外侧闭合楔形截骨是治疗儿童肘内翻畸形的经典手术方式,也是最常见的手术方式。其主要手术步骤为从肱骨远端外侧入路,分离肌肉、韧带、骨膜等软组织,暴露肱骨远端及鹰嘴窝上缘,在鹰嘴窝上缘1~2cm处做平行于肘关节面的截骨线,通常保留部分内侧骨皮质,使其作为闭合铰链防止截骨时断端过度移位以及便于截骨后固定,将截骨面外侧部分对合,予以内固定。李玉婵等采用在肱骨远端外侧闭合楔形截骨的基础上,凿断内侧骨皮质,使截骨远端内移,远端外侧缘位于近端外侧缘内侧,然后克氏针交叉固定(见图1)。截骨远端内移有效改善肱骨外侧髁突出,但其术式内固定时间较长,断端移位风险稍大,可能与内侧骨皮质完全离断有关。Greenhill等通过外侧斜行截骨来改善肱骨外侧髁突出,疗效满意。此种手术方式的优点是可以充分纠正提携角,具有操作简单、截骨方便、内固定取出方便等优点,截骨处容易 早 期 愈合,但同时也容易出现外侧髁突出明显、尺神经麻痹、手术瘢痕明显等术后并发症。其中外侧髁突出最为严重,主要原因在于截骨后断端内外侧残留部分宽度不同,骨折愈合时易形成台阶。

图1 肱骨远端外侧楔形截骨示意图
2. 倒“V”式截骨
Yun等设计倒“V”式截骨治疗肘内翻,能较好解决肱骨远端外侧髁突起。术前计算患侧内翻角与健侧提携角,于鹰嘴窝上方0.5~1.0cm 垂直肱骨远端干骺端外侧骨皮质为底边进行第1次截骨(见图2),并标记外侧为 A 点,内侧为 B 点。根据患侧内翻角+健侧提携角的角度,从 B点向近端做截骨线,最后从 A 点做垂线垂直于第2条截骨线,其交点标记为 C点,此 AC线位第3条截骨线,取出三角形截骨片,将截骨处近端 C点与远端 A 点重合,使截骨断端贴合,尽量减少间隙,最后用“Y”型钢板或克氏针内外交叉固定。Mishra等认为此方法由于截骨位置较高,有足够的空间进行更为稳定的内固定,使其可以进行更早的功能锻炼,同时还能够避免肱骨外侧髁的突起。张才德等总结了这种截骨方式的不足:(1)术前设计截骨线为平面设计,而实际截骨时为立体格局。(2)3段截骨均需一次完成,否则易引起截骨面不平整,且容易损伤尺神经。(3)外侧髁的突起会导致截骨后形成的 AC点难以精确重合,截骨面无法完全帖服,最终可能残留内翻畸形。(4)交叉克氏针固定后易引起克氏针滑脱,从而导致截骨断端移位,而钢板螺钉固定对骺板距离把控要求较高,对后期骨骺生长发育影响尚无法预估。此种截骨方式可有效减少传统的肱骨远端外侧闭合楔形截骨术带来的外侧髁突出的并发症,但手术难度相对较大,截骨线不易精确掌握。截骨时应使截骨线位于鹰嘴窝上方,避免进入肘关节。同时此种截骨对术后内固定方式要求更为严格。
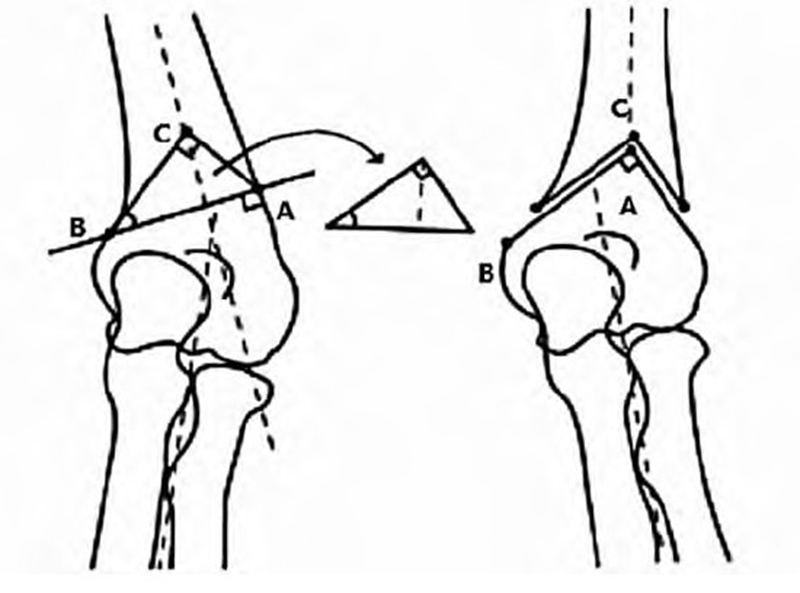
图2 倒“V”式截骨示意图
3. 阶梯式截骨
阶梯式截骨又称分步式截骨,王儒法等在肱骨远端外侧行分布式双“L”型截骨,保留内侧骨皮质的完整性,取出截骨块后,将截骨近端平移闭合断面(见图3)。术前根据患侧提携角确定截骨角度,另需精确计算2次外侧边保持相等,保证截骨面能完全贴合。此方式本质其实是传统的肱骨远端外侧楔形截骨术式的改良,其保留了内侧骨皮质完整,使截骨闭合后肱骨远端更稳定,分步平移截骨使外侧截骨面闭合时更贴切,肱骨外侧缘更加光滑,减少外侧髁突出。Vashisht等采取分步式截骨取得了良好的外观和功能恢复,并认为此方法为安全、可靠、易操作的手术方式。此方法在技术操作上较外侧楔形截骨稍高,治疗效果同样安全可靠,而在外侧髁突出、术后瘢痕等方面都有明显优势。另外,对比倒“V”式截骨,此种分步双“L”型截骨方式由于保留了内侧骨皮质及骨膜的完整,截骨时作为闭合铰链存在,增强了稳定性,降低了截骨端移位风险,内固定方式的选择也可通过克氏针交叉固定,进一步减少骨骺损伤,取出也更为便捷。基于以上种种优点,阶梯式截骨也渐渐成为目前临床医生所选择的较为主流的截骨术式。
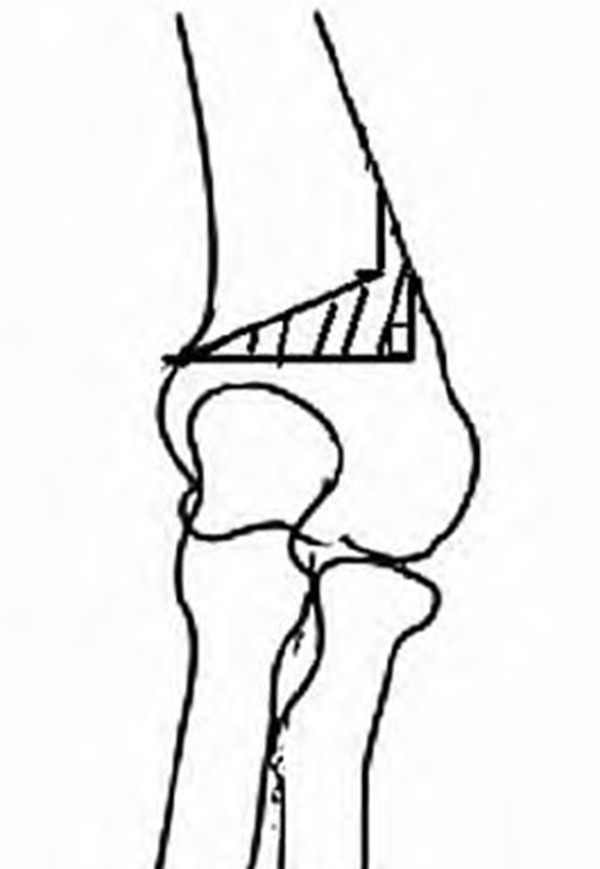
图3 肱骨远端外侧分步式双 “L”型截骨示意图
4. 穹顶式截骨
穹顶截骨术被认为是一种技术上具有挑战性的手术。使用穹顶式截骨时,除了根据健侧提携角-患侧提携角来确定截骨手术治疗时需纠正的角度外,术前还需测量肱骨远端内侧宽度、外侧宽度与肱骨中轴宽度之差所占肱骨远端总宽度的百分比,以此来确定截骨时所需的旋转角度及截骨范围,在肱骨干高位呈穹顶式弧形截骨,然后旋转截骨远端来平衡肱骨内、外侧髁(见图4)。其优势在于该方法可以减少外侧髁的突出,且因截骨表面积较大,不易引起畸形愈合。然而此技术难度较高主要在于术前需准备精密的计算、弧形截骨的操作要求高,术中需旋转截骨远端闭合截骨面。复杂的操作也会带来更多肌肉神经血管的损伤,引起肘关节不稳定、尺神经因旋转被拉伸等问题。Eamsobhana等提出了一种改良的双穹顶式截骨术,在不拉伸尺神经的情况下,从畸形中心进行旋转矫正,同时可以解决肘内翻的旋转畸形,但也可能会矫正过度引起肘外翻畸形。此方法除了存在技术难度大、操作复杂的缺点外,由于截骨面积大,截骨面旋转后断端接触面积减少,内固定稳定性降低,术后可能出现纠正角度丢失等问题,发生延迟愈合或不愈合的风险也稍大。
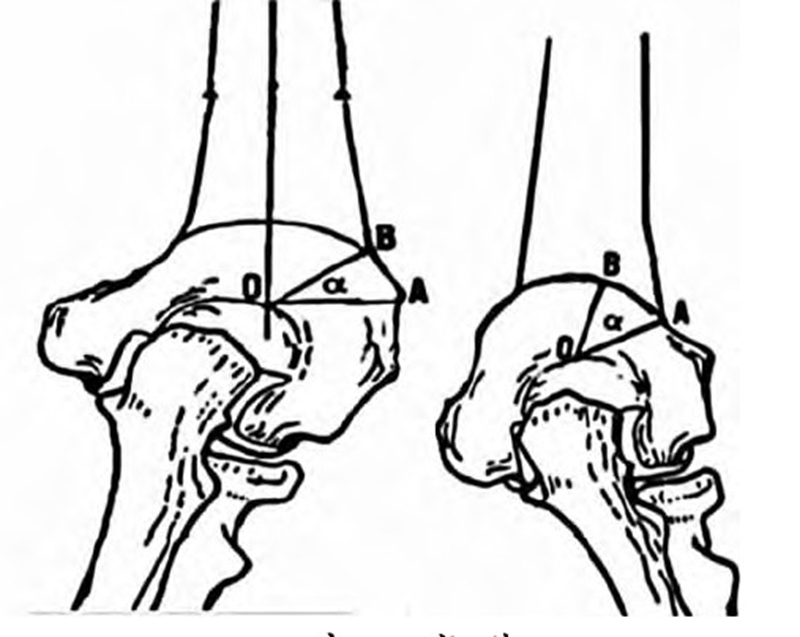
图4 穹顶式截骨示意图
5. 数字化设计导航模板辅助截骨
传统的截骨方式大多只能解决肘内翻冠状面的内翻畸形,而对于其旋转畸形难以得到很好的纠正。尽管通过肩关节的代偿此旋转畸形可不必矫正,但遗留的旋转畸形会导致肘部肌肉及软组织的改变。随着三维重建及3D 打印技术的发展,目前对于术前模拟和术中导航已在骨科领域获得广泛应用,因此肘内翻的矫正越来越趋向于三维矫正。术前计算机模拟是指将三维 CT重建模型导入计算机模拟软件,模拟截骨的方向和角度,记录数据以指导术中的操作,在术中可通过肘关节造影、克氏针定位导航来保证截骨角度、距离与术前模拟一致(见图5)。术前利用计算机模拟测量截骨时相关数据,重建与之形态相符合的导板模型,通过3D打印技术打印出导航模板,术中将导航模板与肱骨远端相匹配,克氏针固定后沿模板上下截骨面进行截骨,最后将截骨片、导航模板、固定模板用克氏针一并去除。此技术优势在于术前计算机重建模拟截骨所需参数更为精确,且可以根据不同年龄患儿及不同程度的肘内翻进行个体化定制,对复杂的三维旋转畸形的纠正更为有效,减少了潜在重复截骨的风险。术中通过模板或克氏针导航截骨更为便利,在纠正旋转畸形的同时缩短手术时间。但由于术前三维重建时肱骨远端的软骨不显影,在评估关节面形态时术前模拟的数据与术中实际观察的关节面方向可能存在误差,术前需要配合磁共振成像技术来重建一个包括肱骨远端软骨在内的模型,术中也需手术医生根据实际情况灵活调整。使用冠状面肘内翻合并旋转畸形患儿截骨导航模板,导航模板整体呈楔形,贴合面中间设有导航模板定位孔以防术中移位,上下截骨面设有克氏针孔作为旋转畸形矫正的标记,可以有效地矫正内翻和旋转畸形,减少外侧髁突出。由于数字化设计导航模板手术成本较高,目前在临床上普及推广尚有困难。

图5 计算机上模拟导航模板辅助截骨示意图
注:1-贴合面;2-上截骨面;3-下截骨面;4-克氏针导孔;5-上定位孔;6-下定位孔;α-矫正畸形角度
固定方式的选择
肘内翻截骨术断端本质上是一种新的肱骨髁上骨折,但其目的为纠正肱骨髁上骨折所带来的肘部畸形,因此对断端贴合程度、稳定性要求更高,需要更为坚强的内固定以减少肘内翻复发或骨不连。克氏针为最常用的内固定方式,有着操作简单、对肱骨远端骨骺损伤小、手术时间短、价格低廉、取出方便、可早期进行功能锻炼等优点,对低年龄儿童更为适用。克氏针可采用双侧交叉固定或外侧加压固定,但内上髁进针易损伤尺神经,单纯外侧固定可能导致固定稳定性偏弱,引起截骨面不贴合或断端移位进而导致畸形复发的风险稍高。为改善克氏针固定的稳定性不足等缺点,也有学者采取其他的固定方式如螺钉及钢丝绑扎、锁定钢板内固定、Il-izarov外固定支架等。Tang等和 Shi等对比截骨术后内固定与外固定后得出外固定在外侧髁突出、外观瘢痕上更有优势,同时也存在手术时间长、愈合慢、护理要求高、价格昂贵等弊端。
小结
儿童肘内翻畸形的治疗方式有所不同,目前尚没有一种治疗方法具备明显的优势,所以在治疗儿童肘内翻畸形时,应该根据患儿的临床实际情况和手术医师对术式的熟练程度进行个体化治疗选择。轻度肘内翻早期可采取保守治疗,通过手法锻炼及石膏或支具矫形纠正内翻角度并及时随访,若畸形无明显改善或复发需及时手术矫正。外侧闭合楔形截骨作为目前最常用的手术方式有着操作简单、矫正率较高的优点。倒“V”式和阶梯式截骨在保证矫正效果的同时对外侧髁突出的问题也有很好的改进,临床应用也逐渐增多。穹顶式截骨术因其过度复杂的操作却仍存在较高损伤尺神经等风险,在国内现已较少使用。而利用科技的3D 打印及数字导航模板辅助截骨能缩短手术时间,提高截骨精准度,在一定程度上也能纠正旋转畸形。此方法就目前而言虽成本较大,但有很大改进空间,应该是未来治疗肘内翻畸形的研究方向。





 京公网安备11010502051256号
京公网安备11010502051256号