骨转移瘤的诊断与外科治疗进展
2017-12-05 文章来源:武汉协和医院 我要说
刘建湘1 王佰川1 浦飞飞2 刘伟健1 胡宏志1 邵增务1
1、 华中科技大学同济医学院附属协和医院骨科医院骨与软组织诊疗中心
2、 湖北省武汉市一医院骨科
骨转移瘤是指原发恶性肿瘤(癌或肉瘤)通过血液或淋巴系统转移到骨骼产生的继发肿瘤,通畅来说癌来源多见,以血行转移为主。过去认为骨转移瘤属于晚期肿瘤,预生存期短,生存质量差,支持及止疼治疗为主,放化疗治疗骨转移足以,已无外科治疗意义。而现在认为减轻病人痛苦,延长病人生命,很多情况下外科手术治疗非常必要。
一、 骨转移瘤概况
1、骨转移瘤机制:肿瘤细胞从原发灶脱落,进入周围淋巴管和血管,播散到远隔部位,附着于血管内皮并进入组织,在该组织内形成病灶。
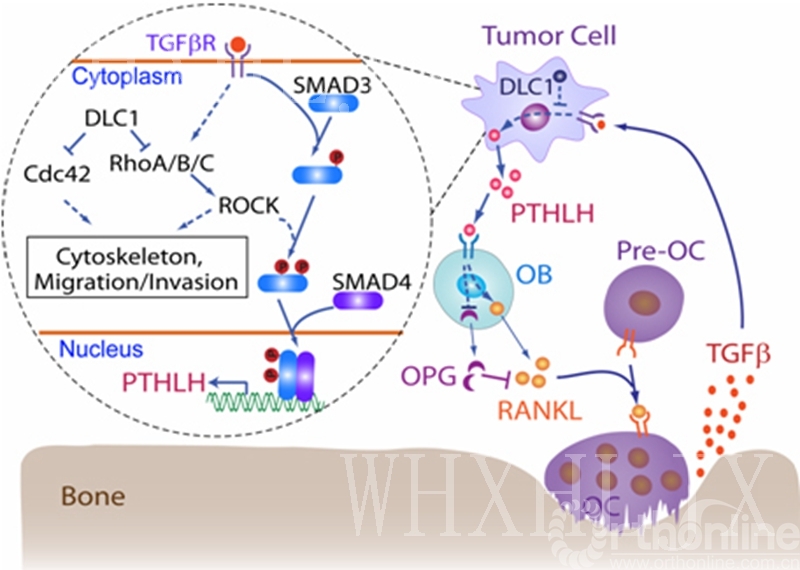
2、骨转移瘤破骨机制:肿瘤直接破坏骨组织;破骨细胞活性增加;溶骨活跃;导致肿瘤包块形成、骨强度下降、运动功能受损。
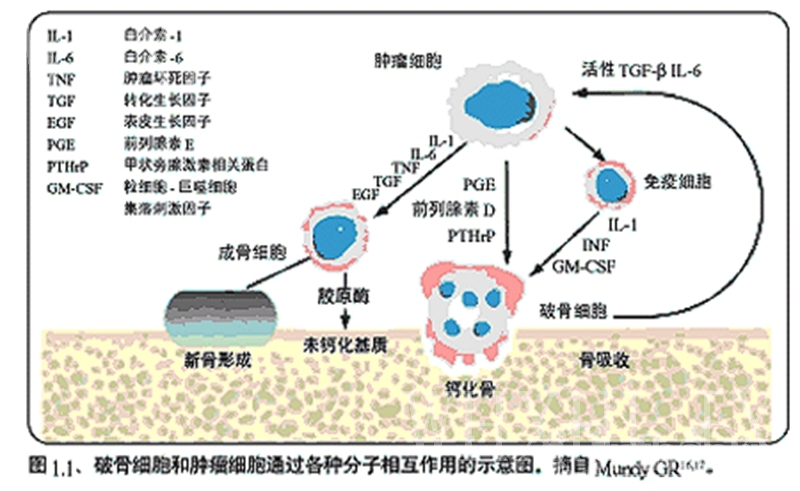
3、骨转移瘤发病率
骨转移瘤在成人恶性骨肿瘤中占第一位,大部分为癌,小部分为肉瘤。
最常见的为:乳腺癌、肺癌、前列腺癌、肾癌、甲状腺癌、子宫癌、肝癌、胃癌、膀胱癌。
其中乳腺癌33.4%、肺癌22%、子宫癌11%、胃癌4%、肾癌2.2% 、前列腺癌3.3% 。
4、骨转移瘤预后
原发灶 骨转移发生率 中位生存时间
乳腺癌 65-75% 15-25月
前列腺癌 65-75% 12-53月
肺癌 30-40% 6-10月
膀胱癌 40% 15月
黑色素瘤 14-45% 6月
骨髓瘤 70-95% 6-54月
预后较好的骨转移原发病灶:肾癌(肾上腺癌)、甲状腺滤泡癌、雌激素依赖型乳腺癌,骨转移瘤可长时间保持单发。
5、骨转移瘤发病部位
其中脊柱69%、股骨25%、肱骨10%、锁骨4%、骨盆41%、肋骨25%、肩胛骨6%;
各部位发病率:
脊柱:腰>胸>颈>骶;
骨盆:各分区无明显差别;
下肢:股骨上端80%、膝部以远10%;
上肢:肱骨上端及肩胛骨80%、肘部以远10%。
二、骨转移瘤影像学检查
根据X线、CT、MRI、ECT、PET-CT综合判断,多为溶骨性破坏(少量成骨性)、穿透样破坏、侵髓性破坏、骨膜反应少见、软组织肿块、严重者并发病理骨折。
1、X线:显示骨转移病灶的形态、病变性质、病理性骨折;但是特异性差、敏感性低。
2、CT:空间分辨率较高,软组织对比度较高,骨及软组织、血管、神经等情况显示清楚;但是扫描范围局限,对髓腔内骨髓浸润灵敏度不高,易漏诊。

3、MRI:髓内破坏敏感度高,清楚显示神经受压情况,明确软组织肿块及周围关系;但是特异性差,不易区分良恶性,压缩骨折易诊为肿瘤。
4、ECT:明确多发病灶,灵敏度较高,早期发现无症状病灶;但是特异性不强,仅作为辅助诊断手段。
5、PET-CT:测定肿瘤细胞本身葡萄糖摄入量,可以将PET图像和CT图像原位叠加,同时显示骨和软组织病变,较骨扫描更敏感,特异性更高;缺点是成本过高,普及困难。

三、骨转移瘤临床特点
1、发病年龄为中年以上,男女均等;约一半左右有原发病史,通常病史较短,呈进行性加重。15%---20%因病理骨折首诊:病理性骨折发生率7.5---45%,平均30%。
2、早期表现:局部疼痛,无全身症状,无纳差,无消瘦,无发热,血沉不快,血象正常,AKP升高,病理性骨折。
3、晚期表现:消瘦,纳差,偶可发热,血沉可快,贫血,AKP极高,高钙血症。
4、骨转移瘤病理性骨折的危害:疼痛加重,运动功能丧失,导致个人活动能力丧失、长期卧床、影响进食、不能自行个人清洁、生活不能自理,严重影响生活质量。
四、骨转移瘤鉴别诊断
1、脊柱压缩骨折
相同点:二者发病年龄接近,都有骨痛表现,平片表现骨质疏松,轻微受力压缩骨折,伴有脊髓或神经症状,ECT浓聚,AKP升高;
不同点:骨转移瘤的平片、CT可显示骨破坏区,CT可示软组织肿块,ECT检查可见点片状浓聚;骨转移瘤患者AKP升高幅度大,其压缩骨折易发生在胸腰段,晚期易于诊断。
2、多发性骨髓瘤
相同点:二者多位中老年发病,多发病灶,均都有骨痛表现,可因为病理学骨折就诊。可有神经压迫症状或全身症状。
不同点:多发性骨髓瘤常有有免疫球蛋白单项升高,血尿蛋白电泳或M蛋白鉴定结果中会出现特征性的高尖的“M峰”或“M蛋白”,通过骨髓像可确诊。
五、骨转移瘤诊断
1、诊断
骨转移瘤的诊断较为复杂,通过病史、影像、ECT均不能确诊。依赖ECT或PET-CT诊断结果容易导致误诊,需行穿刺甚至切开活检完成确诊。
2、原发灶检查
约30%患者无法找到原发灶,通畅依好发部位,完善乳腺检查;肺部X线、CT;腹部、甲状腺、前列腺B超,妇科检查,消化道检查,PET-CT等。根据活检病理结果结合免疫组化检查,明确原发灶。
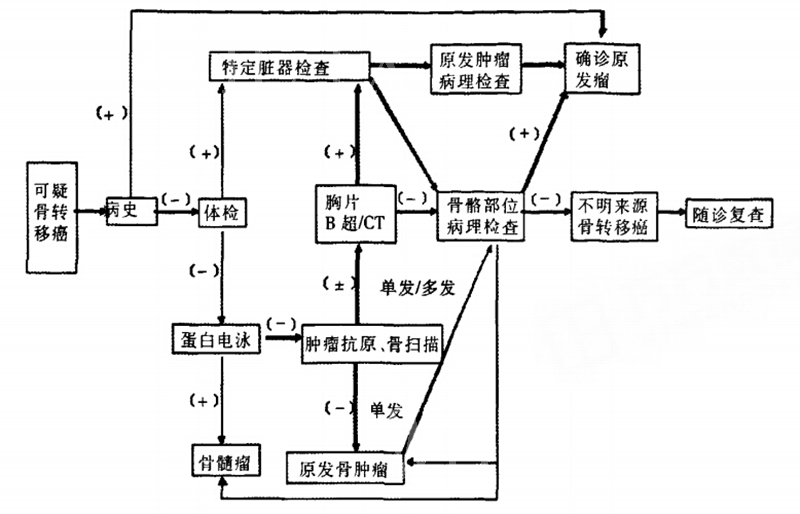
骨转移瘤诊断流程
六、骨转移瘤外科治疗
1、目的
缓解症状、预防和处理病理性骨折、延长生命、解除神经压迫、提高生活质量。
2、影响外科治疗等因素
肿瘤局部情况、局部症状、病理种类、原发灶情况、是否多发转移灶、预计生存时间、全身情况、其他治疗的效果以及经济情况。
3、手术原则
去除肿瘤,恢复骨连续性、稳定性,采用尽快恢复功能的重建方法,尽量用对全身影响小的手术,手术有利于病人活动和护理,局部复发晚于全身转移,预计存活二月以上。
4、预后因素
1.原发癌预后较好的:分化好的甲状腺、前列腺癌,对激素或化疗敏感的乳腺癌以及透明细胞肾癌、结直肠;
2.原发癌可根治预后较好;
3.单发骨转移预后较好;
4.原发与转移灶之间超过三年预后较好;
以上情况,可按原发恶性肿瘤行广泛切。
5、围手术期处理
1.全血细胞减少——EPO,输血;
2.高钙血症——调节电解质;
3.非特异性凝血功能障碍——成分输血;
4.低蛋白,营养状态差——营养支持;
5.术后代偿、恢复功能差——重症监护。
七、骨转移瘤外科手术方式
骨转移瘤外科治疗包括微创手术治疗以及常规手术治疗。
微创手术治疗:在局麻下进行,优点是手术时间短、创伤小、费用低有效地缓解疼痛,恢复患者活动能力。多处骨转移、一般情况较差患者尤其适用。包括:经皮椎体成形术(PVP)、后凸成形术(PKP)、骨成形术、介入治疗(微波治疗、高强度超声、激光、射频消融、冷冻消融)等。
常规手术:包括病灶刮除加骨水泥填充内固定术,单纯内固定(术后放疗),瘤段切除加人工假体置换术,脊髓减压加前/后路内固定,以及在必要时使用截肢术(非常规)。
八、四肢骨转移瘤
1、手术指征
患者一般情况良好,预生存期大于3月;手术治疗可使患者早期活动或便于护理;孤立转移灶,原发灶已经彻底切除或可治愈;已发生病理性骨折或发生风险较高,Mirels评分>9分,X线显示50%骨皮质被破坏,病变直径超过2.5cm,股骨小转子存在破坏;放疗失败及持续性疼痛无法缓解。
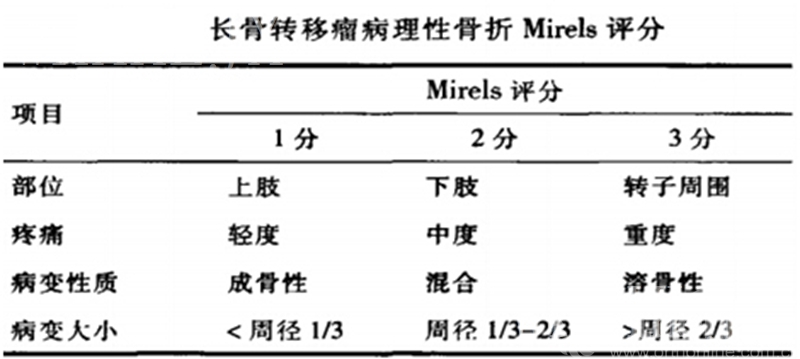
2、手术原则
1.选择最有效的固定方式,使患者术后最短时间内恢复肢体功能;皮质破坏不严重者,可用闭合性髓内钉技术,破坏广泛者应切开清除肿瘤,填充骨水泥和应用内固定,肿瘤破坏关节影响功能者可进行肿瘤型关节置换。
2.预防性内固定指征:皮质骨破坏50%以上;股骨上端2.5cm或以上病变;小粗隆病理性撕脱骨折;放疗后仍有持续应力性疼痛。
3.应尽力减少对骨周围软组织的损伤,血运丰富者术前可行动脉栓塞治疗,尽可能减少手术创伤和手术相关死亡率,防止病理性骨折发生或恢复病理性骨折的连续性。
3、病例
右股骨近端转移瘤(肺癌)
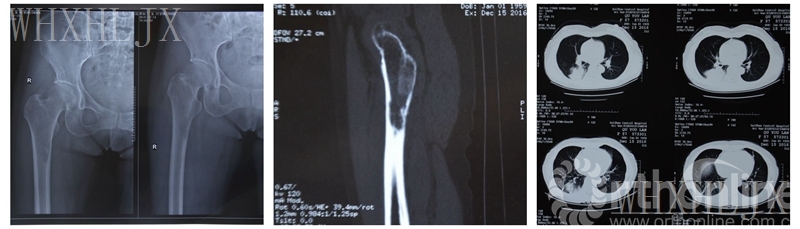
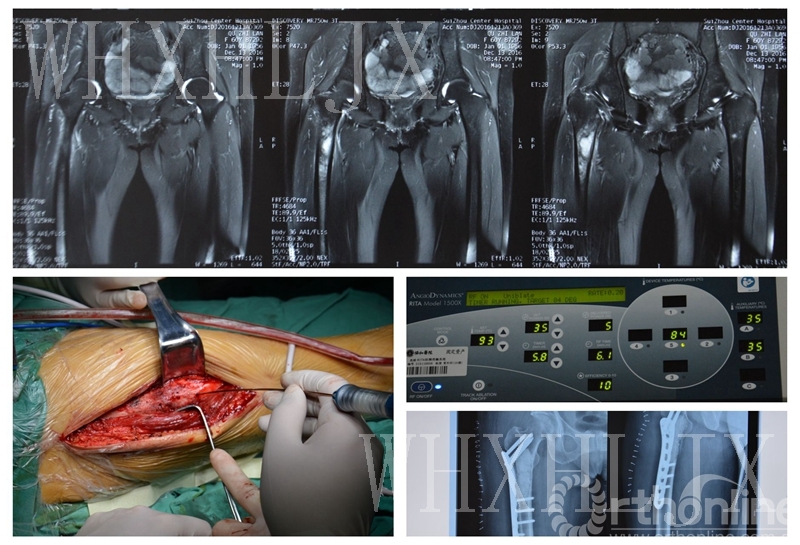
行射频消融+肿瘤切刮+骨水泥填充钢板内固定术及术后复查x片
九、骨盆转移瘤
1、骨盆肿瘤Enneking分区
1.I区或I+Ⅳ区:病灶切刮术、骨水泥填充、椎弓根钉棒、髂骨钉重建腰骶部稳定性;
2.Ⅱ或Ⅱ+Ⅲ区:肿瘤切除+半骨盆瘤骨灭活再植、异体半骨盆重建、马鞍式假体重建、组配式半骨盆假体置换、定制性人工半骨盆置换、3D打印半骨盆置换;
3.Ⅲ区:不需重建,耻骨联合处缺损可考虑重建;
4.IV区:肿瘤切除、椎弓根钉棒系统腰骶髂部稳定性重建。
2、病例
骨盆肿瘤(既往乳腺癌病史)
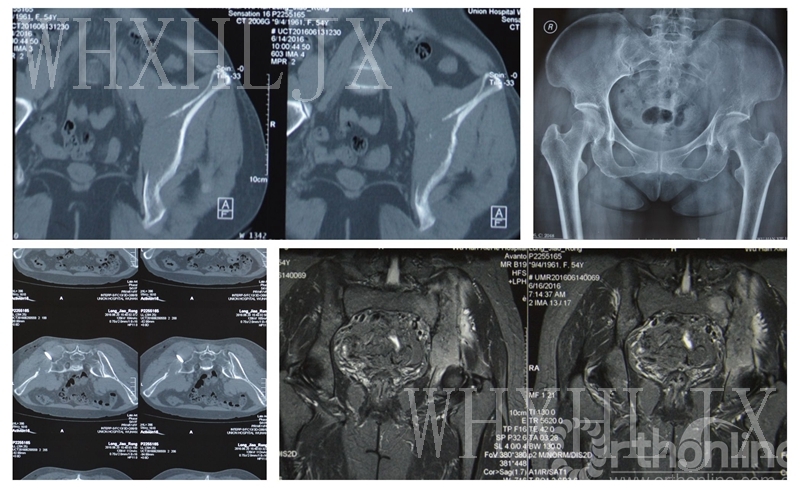

1.予以CT引导下穿刺活检,病理提示:转移性低分化癌,结合临床病史及免疫组化表型考虑乳腺来源。免疫组化:ER(90%,强),PR(10%,弱),HER(0),GATA-3(+),GCDFP15(-),Ki6(LI:约15%)
2.内分泌治疗+化疗方案
内分泌治疗:2013.5-2014.9 三苯氧胺(疗效不佳)
2014.9-至今 来曲唑
化疗:2016.7.16、2016.8.7、2016.8.28、2016.9.21予以DP(多西他赛115mg+顺铂57mg d1-d2)4周期。

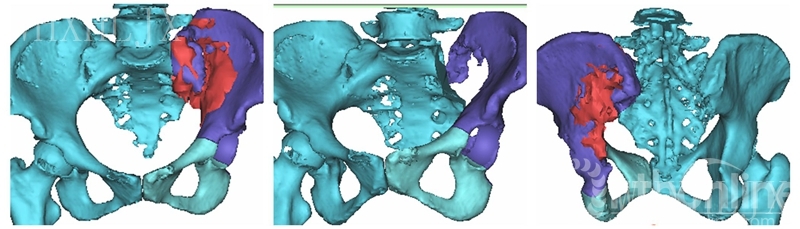
合并CT、MRI的三维重建数据
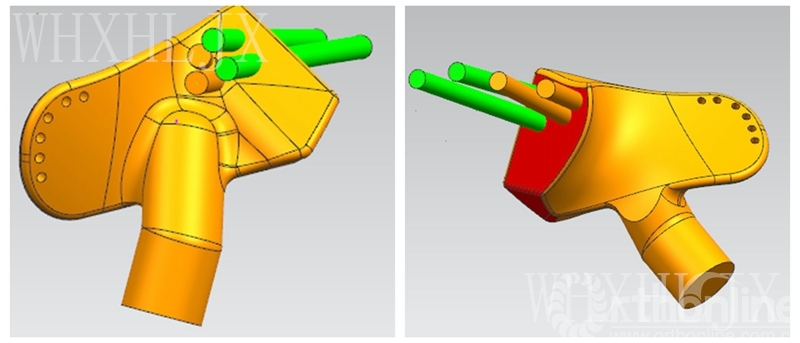
假体设计:2枚锁定钉、2枚松质钉固定假体
3.行左侧骨盆肿瘤切除+3D打印半骨盆置换术。
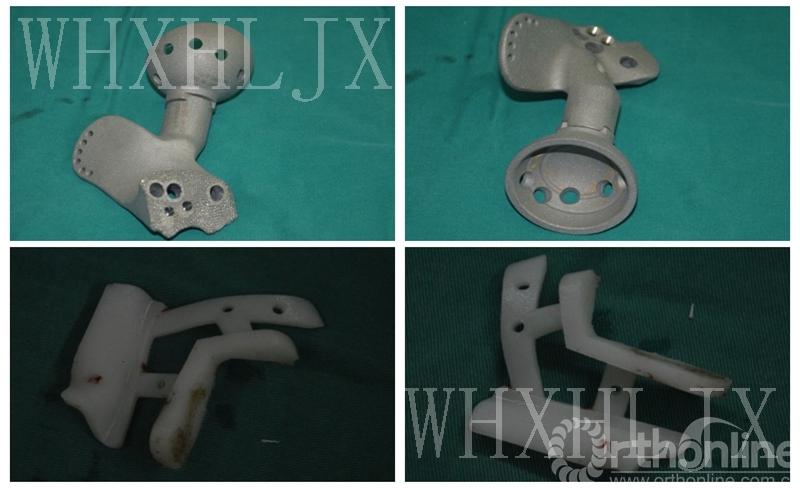
假体与截骨导板
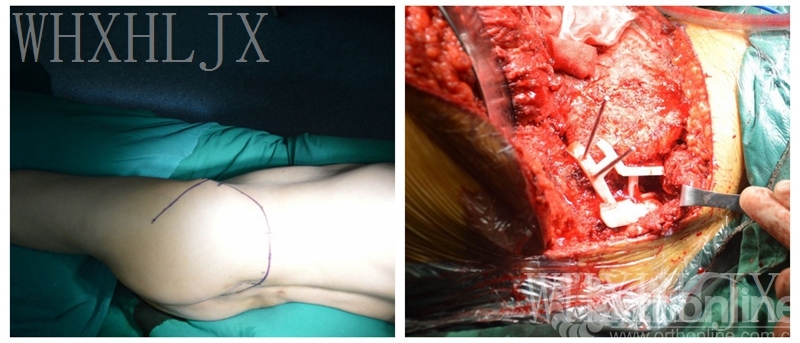
安装截骨导板、切除肿瘤
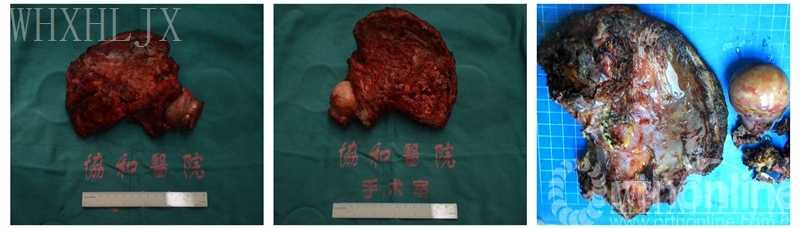
肿瘤标本大体观
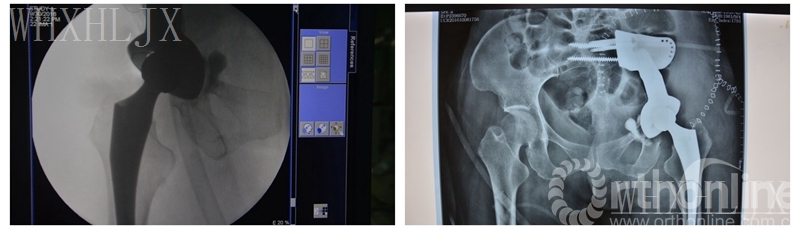
术中假体安装 术后一周复查X线
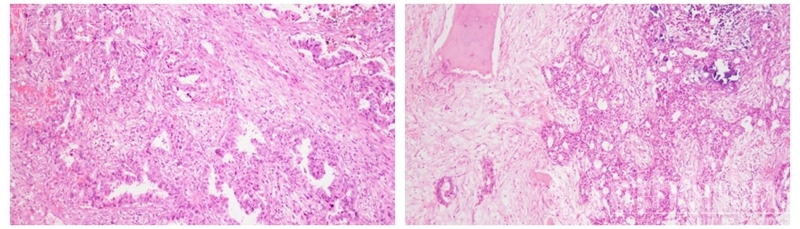
4.术后病检:转移性腺癌,结合病史及肿瘤免疫表型,符合乳腺癌转移。ER(+,90%,强),PR(+,>70%,强),HER(1+),GATA-3(+),GCDFP15(-),Ki 67(LI:<2%=。
5.术后化疗
DP(多西他赛115mg+顺铂57mg d1-d2)2周期。
十、脊柱骨转移瘤
1、易发生脊柱转移:乳腺癌、肺癌、前列腺癌、甲状腺癌;
2、症状产生原因:肿瘤侵入椎旁软组织,压迫脊髓或神经根,脊柱不稳定(附件破坏),病理性骨折;
3、手术目的:解除压迫,增加脊柱稳定性;
4、脊柱转移瘤临床过程:
(1)疼痛进行性加重
(2)胸椎症状早于腰椎
(3)胸椎压迫根性痛(束带痛)
(4)脊髓前位压迫,运动缺失先于感觉
5、病例
L4椎体转移瘤(宫颈癌)并压迫脊髓
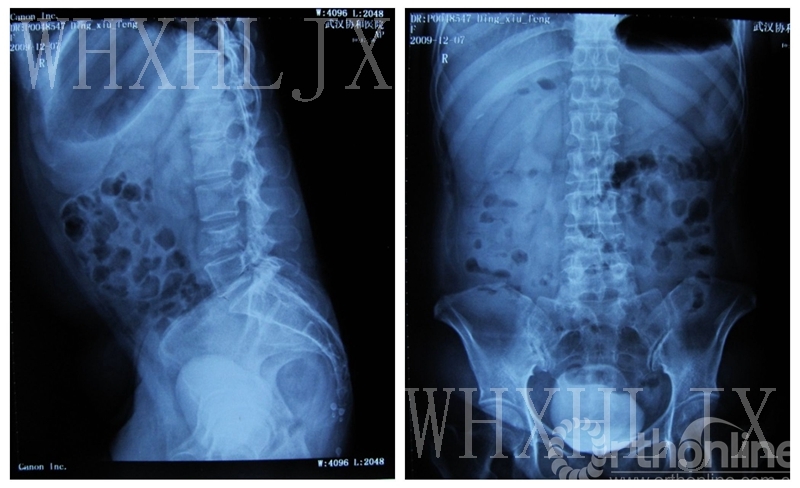
1.X片:L4椎体变扁,骨密度增高。
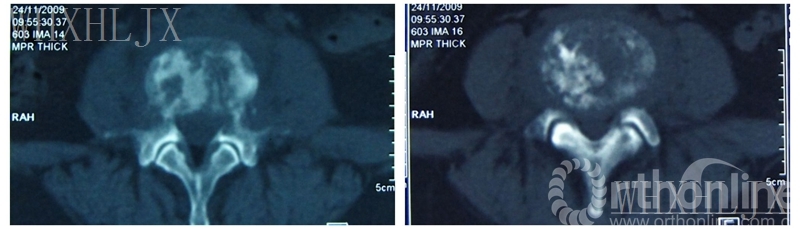
2.CT:L4椎体明显骨质破坏,累及双侧附件,椎体见软组织肿块影。
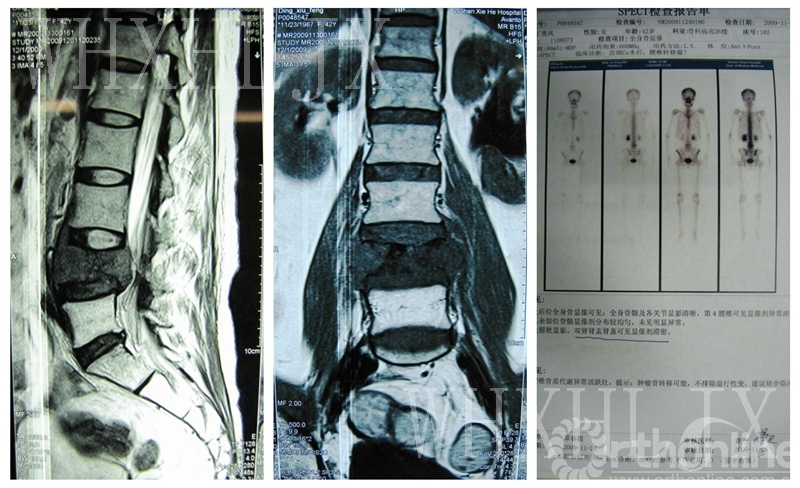
3.MRI:L4椎体形态变扁,椎体结构破坏,邻近椎间隙、椎间盘形态无改变。
4.ECT:第四腰椎可见显影剂异常异常浓聚灶,其余部位骨骼未见明显异常。
5.行360°全脊椎切除术。
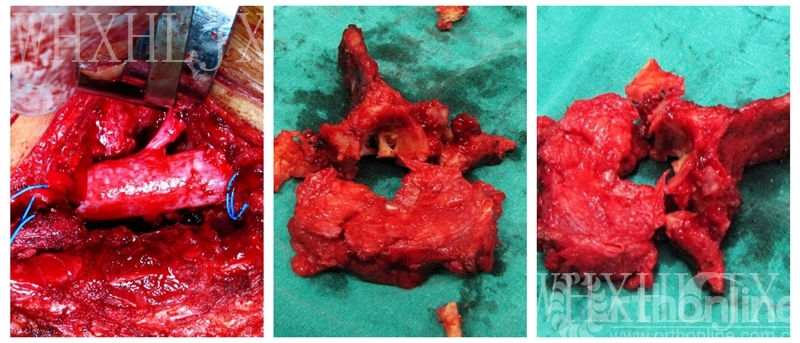
6.术后复查X线。
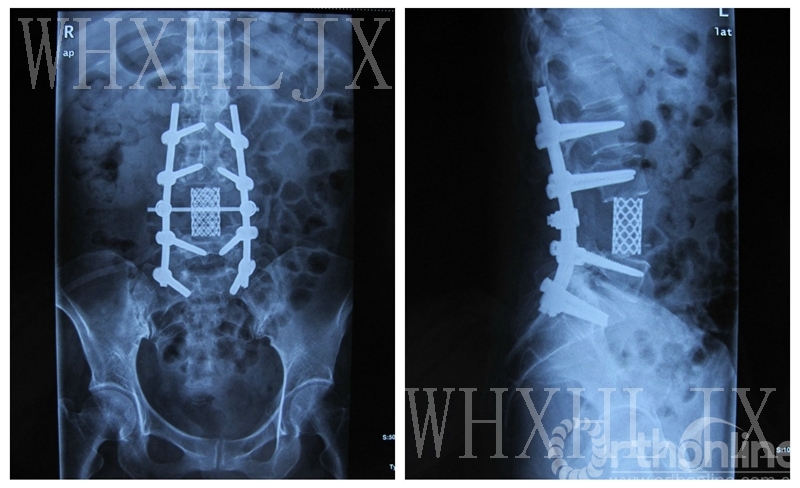
6、脊柱骨转移瘤微创治疗——PVP,PKP
(1)填充溶骨性骨缺损,维持骨骼稳定性,延缓病理性骨折;
(2)缓解疼痛,提高患者生活质量;
(3)骨水泥聚合过程中释放热量,杀灭部分肿瘤细胞;
(4)加入抗肿瘤和抗骨破坏药物,抑制局部转移瘤发展。
十一、骨转移瘤非手术治疗
对于下列因素应考虑非手术治疗:
1、原发肿瘤高度恶性侵袭性;
2、预计原发肿瘤治疗后无瘤生存期很短;
3、经全身治疗后,骨转移灶的溶骨破坏好转;
4、全身多发骨破坏;
5、涉及多器官转移(尤其肝脏);
6、全身一般条件差,有手术禁忌症。





 京公网安备11010502051256号
京公网安备11010502051256号