不同内固定方式治疗老年股骨粗隆间骨折围手术期的失血特点分析
2016-04-04 文章来源:北京大学第三医院骨科 侯国进,周方,张志山,姬洪全,田耘 我要说
股骨粗隆间骨折主要发生在老年人群,占全部骨折的3%~4%,随着老龄化社会的进程,其发生的绝对数量逐年增多,外伤导致的股骨粗隆间骨折保守治疗的1年死亡率可达20%。为减少骨折后长期卧床所致的并发症及畸形愈合的发生,外科手术治疗已成为其公认的首选治疗。动力髋螺钉(dynamic hip nail,DHS)是常用的髓外固定系统,而髓内固定系统[Gamma3及股骨近端防旋髓内钉 (proximal femoral nailanti-rotation,PFNA)]具有微创、术中出血少等优点,然而,临床医生使用过程中逐渐发现术后患者的恢复没有预期顺利,往往出现严重的贫血,这不仅增加了并发症的发生,且延长了患者的康复过程。隐性失血的概念由Sehat等于2000年提出,人们逐渐认识到隐性失血是髓内固定系统术后失血的主要原因。本文对接受Gamma3、PFNA及DHS内固定治疗的老年股骨粗隆间骨折患者的临床资料进行了回顾性分析,旨在分析不同内固定方式治疗老年股骨粗隆间骨折患者围手术期失血特点,重视围手术期的隐性失血。
1 资料与方法
1.1一般资料
回顾性分析了北京大学第三医院骨科2007年1月1日至2012年12月31日诊治的408例股骨粗隆间骨折患者的临床资料,记录年龄、性别、身高、体重、骨折类型、受伤机制、术前和术后血常规[血红蛋白(hemoglobin,Hb)和红细胞压积(hematocrit,Hct)]、美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级、麻醉方式、术中失血量、术后引流量、围手术期输血量、是否出现并发症(消化道出血、严重切口肿胀等)。
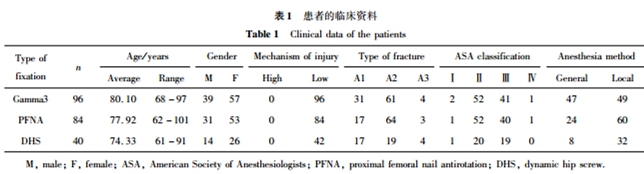
纳入标准:(1)年龄≥60岁;(2)受伤机制为低能量损伤;(3)既往无血液系统疾病史,术前Hb>80g/L;(4)非多发性创伤;(5)围手术期未见严重肝、肾功能异常;(6)术前及术后3天内均有血常规检查;(7)围手术期均使用预防性抗凝药物;(8)手术当日输液量<2000 mL;(9)骨折均能通过闭合复位。408例患者中共有220例患者符合纳入标准,详细资料见表1。
1.2术中及术后处理
Gamma3及PFNA组术中均选择闭合复位,技巧分别按照Gamma3和PFNA的标准操作流程,记录从切皮开始到切口缝合完毕的手术时间及术中失血量。术后一般不放置引流管,少数放置负压引流管(Gamma3组3例,PFNA组4例),记录每日引流量,并在引流量<50mL/d时予以拔除。
DHS组按照标准的操作流程,记录从切皮开始到切口缝合完毕的手术时间及术中失血量,术后常规放置引流管,记录每日引流量,并在引流量<50mL/d时予以拔除。
术后即刻及术后第1天常规复查血常规,对Hb<80g/L的患者给予输血,术后第3天复查血常规作为最终测量的Hb和Hct,部分患者术后第2天出院,则将第2天的Hb和Hct作为最终值。
1.3隐性失血的计算方法
应用Gross方程计算红细胞的容量,并进一步计算围手术期失血量及隐性失血量。术前患者血容量(patient blood volume,PBV)可以通过Nadler等的方法计算,PBV=k1×h3+K2×w+k3,其中h为身高,单位为m;w为体重,单位为kg;K为常数,男性k1=0.3669、k2=0.0322、k3=0.6041,女性k1=0.3561、k2=0.0331、k3=0.1833。
总红细胞丢失量=术前PBV×(Hct术前-Hct术后)。
理论失血总量=总红细胞丢失量/ Hct术前。
围手术期实际失血量=隐性失血量+显性失血量=理论失血量+输血量;显性失血量=术中出血量+术后引流量。
股骨粗隆间骨折患者术前存在血液浓缩,采用系数0.9进行校正。
术前尽可能询问其身高和体重,骨折患者由于卧床而无法测量,部分患者可根据身高计算体重:60岁以上男性标准体重(kg)=身高(cm)×0.65- 48.7,60岁以上女性标准体重(kg)=身高(cm)×0.56 -33.4。
1.4统计学分析
采用SPSS13.0软件进行统计学分析,计量性数据资料以 表示,Gamma3、PFNA及DHS三组数据之间均值差异的比较采用方差分析(One-Way ANOVA),方差齐性时采用LSD方法比较组间差异,方差不齐时采用Tamhane’s T2方法比较组间差异,均以P<0.05为差异有统计学意义。
表示,Gamma3、PFNA及DHS三组数据之间均值差异的比较采用方差分析(One-Way ANOVA),方差齐性时采用LSD方法比较组间差异,方差不齐时采用Tamhane’s T2方法比较组间差异,均以P<0.05为差异有统计学意义。
2 结果
分析3组患者的基本资料,发现Gamma3组、PFNA组及DHS组患者的性别、骨折类型及ASA分级等计数资料差异无统计学意义(P>0.05)。Gamma3 组患者平均年龄最高,DHS 组患者平均年龄最低(P<0.05),PFNA组及DHS组患者麻醉方式中以局部麻醉为主(P<0.05)。
Gamma3治疗组患者共96例,平均手术时间为 (74.7±25.0)min,平均术中失血量为(101.5士77.5)mL,44例患者术后出现明显Hb下降(Hb<80g/L)而进行输血(4例患者拒绝输血),平均输血量为(285.4±372.5)mL,术前及术后平均Hb分别为(103.01±15.04)g/L和(96.45±13.65)g/L,术前和术后平均Hct分别为0.339±0.048和0.288±0.042,术后放置引流管3例,平均显性失血量为 (103.5±83.0)mL,平均总失血量为(831.9±474.8)mL,平均隐性失血量平均为(728.3±455.5)mL。
PFNA治疗组患者共84例,平均手术时间为(69.0±27.1)min,平均术中失血量为(87.4±102.0)mL,35例患者术后出现明显Hb下降(Hb ﹤80g/L)而进行输血(3例患者拒绝输血),平均输血量为(269.1±375.8)mL,术前及术后平均Hb分别为(99.79±13.43)g/L 和(94.05±10.54)g/L,术前和术后平均Hct分别为0.327±0.044和0.276±0.031,术后放置引流管4例,平均显性失血量为(91.5±111.4)mL,平均总失血量为(825.7±478.0)mL,平均隐性失血量为(734.2±455.7)mL。
DHS治疗组患者共40例,平均手术时间为(97.5±25.0)min,平均术中失血量为(161.4±88.1)mL,10例患者术后出现明显Hb下降(Hb﹤80/L)而进行输血(2例患者拒绝输血),平均输血量为(130.0±246.2)mL,术前及术后平均Hb分别为(105.43±14.87)g/L 和(100.04 ±14.66)g/L,术前和术后平均Hct分别为0.340±0.051和0.289±0.048,术后常规放置引流管,平均显性失血量为 (283.6±142.1)mL,平均总失血量为(695.7±502.4)mL,平均隐性失血量为(412.1±457.6)mL。
3组数据进行方差分析显示:Gamma3和PFNA组手术时间明显小于DHS组(P﹤0.001),但前二者组间差异无统计学意义(P=0.092);DHS组患者总失血量相对较少,但Gamma3、PFNA和DHS组围手术期总失血量差异无统计学意义(P=0.286);Gamma3 和PFNA组失血量DHS组(P﹤0.001),但前二者组间差异无统计学意义(P=0.452);Gamma3和PFNA组隐性失血明显多于 DHS组(P﹤0.001),但前二者组间差异无统计学意 义(P=0.932)。
3 讨论
股骨粗隆间骨折患者多为高龄患者,常合并心、脑血管系统及内分泌系统疾病,手术耐受性差,术后容易出现贫血和低血容量。严重贫血造成组织缺氧,机体代谢障碍,影响切口和骨折愈合,延缓患者术后康复。失血引起循环血量不足,并导致机体免疫力下降,增加了老年患者出现感染的概率。
早期手术治疗已成为股骨粗隆间骨折的首选治疗,DHS为常用的髓外固定装置,Gamma3和PFNA是常用的髓内固定,但临床上可能由于操作简单、手术时间短、术中显性失血较少而忽视术后管理,导致患者出现危重病情时处理不及时或出现其他并发症。本研究发现,DHS组患者总失血量相对较少,但Gamma3、PFNA和DHS组围手术期总失血量差异并无统计学意义(P=0.286);Gamma3和PFNA组显性失血明显少于DHS组(P﹤0.001),但隐性失血明显多于DHS组(P﹤0.001)。经数据分析还发现,围手术期统计的术中失血量和术后显性失血量之和少于实际失血量,推测术后有大量隐性失血的存在。接受Gamma3治疗的患者平均隐性失血量为(728.3±455.5mL,约占总失血量的87.55%;接受PFNA治疗的患者平均隐性失血量为(734.2±455.7)mL,约占总失血量的88.92%;而接受DHS治疗的患者平均隐性失血量为(412.1±457.6)mL,约占总失血量的59.23%。可见Gamma3和PFNA等髓内内固定治疗时存在大量的隐性失血,尤其是在髓内固定开放髓腔、扩髓时存在大量内失血,这也可能是髓内固定时总失血量稍多于DHS的原因。
隐性失血的原因可能为:(1)创伤本身:股骨粗隆间骨折属于干骺端骨折,该部位血供丰富,骨折本身及周围血管破坏导致术前即存在较多的失血。Smith等回顾性分析了50例延迟手术的股骨粗隆间骨折患者(伤后平均约75 h),患者入院后至手术前Hb下降值平均为20.2g/L。(2)手术方面:包括复位过程中骨折端移动、分离显露软组织、术中止血不彻底等,髓内固定开放髓腔尤其是扩髓时存在大量内失血,另外,髓腔内、肌肉间隙内也为隐性失血提供了存储空间。(3)手术时机:Chechik等发现伤后3~5天凝血达到高峰,伤后早期手术干扰凝血机制,使凝血高峰推迟,增加隐性出血量。(4)药物影响:主要是抗凝药物,通过抑制血小板集聚、干扰正常的凝血机制等使患者术后Hb及Hct下降、局部血肿形成而致贫血发生,甚至增加输血的可能性。(5)其他因素:心血管疾病、术中平均动脉压﹤60 mmHg (1 mmHg = 0.133 kPa)、术后血清肌酐﹥200mmol/L、消化道出血等。(6)围手术期反复抽血化验造成患者红细胞丢失。
隐性失血产生的机制尚不明确,可能主要有两个方面:(1)血液进入组织间隙,Erskine等认为隐性失血的主要原因是围手术期大量血液进入组织间隙,不参与体循环,从而造成Hb水平下降;McMa-nus等通过放射性同位素标记红细胞,发现术后大量被标记的红细胞进入组织间隙,造成Hb水平下降。(2)创伤应激、麻醉及手术本身等使红细胞发生损伤性溶血,Pattison等认为术后隐性失血是发生了溶血所致。
本研究的局限性在于本组患者骨折后的身高和体重无法直接测量,与实际情况可能存在偏差;失血量的准确计算取决于入院时和术后最终血常规及术中失血量测量的准确性,而术前、术后不同机器的测量可能存在自身差异;由于平均住院日缩短,无法将术后7日的血常规作为研究的终点;未分析其他混杂因素对失血的影响;本文为回顾性研究,尚缺乏随机对照试验证据。
综上所述,DHS治疗老年股骨粗隆间骨折隐性失血少,但手术切口大、时间长、术中出血多、术后需放置引流管;Gamma3和PFNA治疗老年股骨粗隆间骨折虽然具有切口小、时间短、术中出血少、无需术后引流等优点,但围手术期的隐性失血量较多。临床医生应警惕治疗老年患者股骨粗隆间骨折时围手术期隐性失血的状况,尤其应了解髓内固定装置治疗时围手术期隐性出血量明显增加。重视围手术期的护理与治疗,对比术前与术后3天内的血常规中的Hb和Hct的变化有助于及时发现隐性失血,根据情况必要时输血治疗能减少隐性失血的危害,降低围手术期风险,有利于患者的术后康复。





 京公网安备11010502051256号
京公网安备11010502051256号