耻骨联合切开复位内固定临床操作与注意事项
2023-02-03 我要说
来源:《WIESEL骨科手术学·创伤外科》
临床上发生耻骨联合分离常常提示骨盆环的断裂和不稳,需保持患者血流动力学稳定。可通过将踝部捆扎在一起来固定骨盆。足跟和踝部需衬垫,防止皮肤损害形成溃疡。在大转子水平以巾单围绕骨盆捆扎可复位耻骨联合并临时固定骨盆。床单可用巾钳固定保持张力,而不是在腹部打结。
非手术治疗
如果存在耻骨联合轻微分离,可令患者伤侧不负重,允许活动。应密切监测影像学情况,每周拍片。单腿站立位可用于发现晚期不稳定。
手术治疗
分离超过2.5cm提示骶棘韧带撕裂,即骨盆不稳定。耻骨联合切开固定可使骨盆前环获得稳定。开放损伤可用外固定支架固定,使用髂骨翼针或Hanover针置于髂前下棘水平。此外,对于肥胖的患者,可在髂前下棘使用椎弓根螺钉和皮下置棒的“内固定支架”技术。
前后挤压型Ⅱ度损伤,半侧骨盆完整,则不需要后侧固定,进行耻骨联合复位和固定即可。前后挤压型Ⅲ度损伤,如果髋骨骨折,先复位、固定骨盆后环,再复位、固定骨盆前环。如果髋骨保持完整,骨盆前环复位和固定应作为第一步。
对垂直不稳的骨盆进行前环固定的指征包括:骨盆前环的稳定性需要加强,合并其他损伤需剖腹探查的骨盆损伤需要提供骨盆稳定性,盆骨突出于会阴部(即倾斜骨折),或者合并需切开复位的髋臼骨折。
术前计划
术者须复习相关影像学资料(前后位、入口位、出口位和CT片)。必须确认所有的耻骨支及耻骨体骨折,因为这有助于确定怎样获得复位,以及所需的固定物类型。
如果对稳定性有疑问,术者须计划在手术室获得应力位片来判断骨盆稳定性。术者须排除膀胱破裂和尿道撕裂。如果存在上述情况之一,应在耻骨联合内固定的同时进行修复,以免晚期需要更复杂的重建手术。
进手术室前应确认有无任何腹部手术史或者以前的手术切口。所需的设备应包括C臂机、透视床、大号复位钳、外固定支架工具和C型钳。
体位
患者双腿并拢置于可透射手术床上,利于耻骨联合复位。消毒铺巾前,C臂透视确认可否获得良好的入口位和出口位影像。
右利手的术者喜欢将C臂机置于患者右侧,电钻和器械置于患者左侧,便于对耻骨联合进行钻孔等操作。需要留置尿管使膀胱减压,术中也可摸到导尿管,以定位膀胱。双下肢穿防血栓弹力靴,预防深静脉血栓形成。
入路
通过前方Pfannenstiel入路进行耻骨联合切开复位。
Pfannenstiel入路
消毒整个下腹部,包括双侧髂前上棘、耻骨联合和脐。如果要安装外固定支架来辅助复位或加强固定,暴露髂前上棘非常重要。
在耻骨联合上方2cm做横切口(技术图1A)。切开皮肤,用大号锐爪拉钩拉开,在腹直肌筋膜表面分离。沿腹白线筋膜做纵行切口。注意不要剥离腹直肌止点,即使一侧腹直肌常因外伤已经从耻骨支撕脱(技术图1B)。
继续纵行钝性分离腹直肌,注意保护其深面的腹膜和膀胱。可用电刀切开腹直肌的剩余部分,同时要保护深面的结构。检查膀胱和膀胱颈部有无损伤。这时,将一个钝性的弹性拉钩置于Retzius间隙,保护膀胱(技术图1C)。
小心外侧,因为所谓的死亡冠血管就在耻骨联合外侧约6 cm处。死亡冠是闭孔动脉和髂外动脉的吻合支(技术图1B)。
在耻骨上支上方,经骨膜表面放置Hohmann拉钩,每次一侧,将腹直肌拉向外侧,显露耻骨联合上方。这些拉钩放置的位置距离髂外血管很近,所以需要小心安放,直抵骨面。
耻骨支上方的骨膜现在可以用电刀和骨膜剥离器进行剥离。有术者切除耻骨联合软骨以促进融合,笔者赞成此做法。复位前,确保去除所有的软骨,最大限度地促进骨接触和愈合。
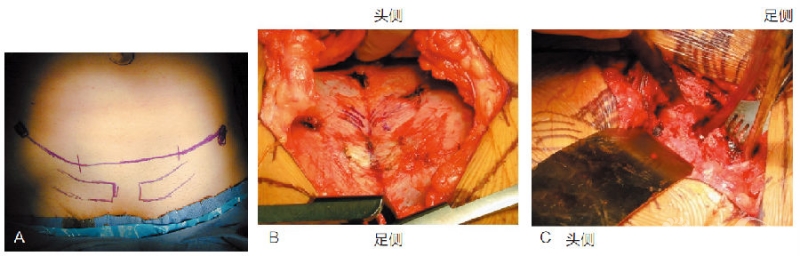
技术图1 A.标记皮肤切口。消毒整个下腹部,包括脐和两侧髂前上棘和髂前下棘。在耻骨上方约2横指标记切口。B.皮下脂肪和筋膜分离后,清楚显示腹白线。在两侧腹直肌之间,沿腹白线做切口,暴露Retzius间隙。C.暴露Retzius间隙后,用钝性拉钩拉开膀胱,两把Hohmann拉钩放在耻骨上支外侧,暴露耻骨支上面以利复位和钢板安置。
Weber钳复位
显露耻骨联合上面后,从前方放置Weber钳,避免分离腹直肌止点(技术图2A)。采用这个技术的目标是使Weber钳的尖端处于耻骨联合两侧同一水平。
如果某侧有向前移位,钳尖放在该侧稍偏前的位置,使得复位后钳尖在同一水平。钳子向远端倾斜,使钳尖嵌入(技术图2B)。钳子放在腹直肌止点前方。
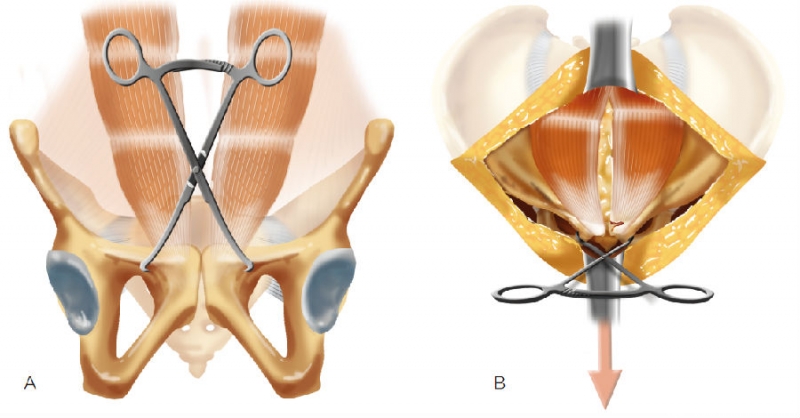
技术图2 A.用Weber钳或者大号持骨钳复位耻骨联合,使钳尖夹在耻骨体部腹直肌前方同一水平位置。B.钳向远侧倾斜,使钳尖嵌入。
使用C型钳辅助复位
如前所述,C型钳可用于不稳定的前后挤压型骨盆骨折又需要剖腹探查者,也可作为无法进入手术室接受手术的患者的临时骨盆固定器。如果一般的钳子无法维持复位,它也可用于耻骨联合的开放复位。这类似于 Wright 等描述的帮助骨盆后环复位的概念。
安装C型钳时,针放在髂前上棘后方两横指的位置。使针放置在臀肌柱,即髋臼上方髂骨侧面一个增厚的部分(技术图3A)。
安放好针后,将钳装在针上。用钳对骨盆加压,复位旋转不稳定的半侧骨盆(技术图3B、C)。复位后,紧固钳子并锁死。透视确认耻骨联合和后方损伤的复位情况。
注意如果有耻骨支骨折,不要过度复位。这一技术的目标是获得大部分复位,然后暴露耻骨联合,再按通常步骤用Weber钳精确复位。

技术图3 A~C.安放C型钳固定针(A),并使用它以获得耻骨联合复位(B、C)。
螺钉复位钳(Matta技术)
当髋骨完整而且后环不稳定时,可用螺钉复位钳(Jungabluth)进行复位。
髋骨易于外旋,向后脱位和向上移位。如果是这样,或者有垂直不稳,需要整复整个髋骨来获得复位。这种情况下,必须使用螺钉复位器来获得复位。从前向后钻孔,安放4.5mm螺钉。对于在不稳定侧(向后移位)安放的螺钉,先钻4.5mm的滑动孔,然后在耻骨后方放置一块小钢板,用一个螺帽通过钢板将螺钉牢牢地固定在耻骨上(技术图4A、B)。
钢板类似垫圈,为作用于半侧骨盆的力提供更大的着力面积,不用依赖于单枚螺钉的抗拔出力。螺钉复位钳安放在前侧,套在4.5 mm螺钉上,然后进行复位(技术图4C、D)。
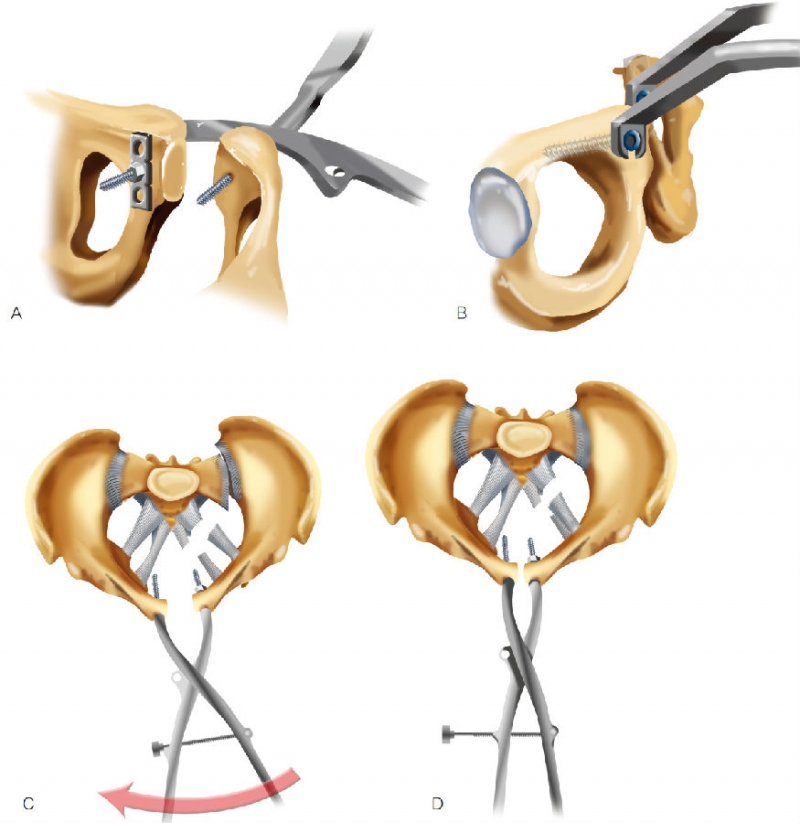
技术图4 如果半侧骨盆有向后移位并且髋骨完整,可用螺钉复位钳(Jungabluth)复位耻骨联合。A、B.移位侧,螺钉以螺帽连接到钢板上,钢板的作用类似垫圈。C、D.钳连接到螺钉头部,牵拉半侧骨盆向前,复位耻骨联合。必须用滑动孔,使钳子通过钢板牵拉,而不依赖于单枚螺钉的抗拔出力(经允许引自Matta JM,Tornetta P. Internal fixation of pelvic fractures. Clin Orthop Relat Res 1996;329:129-140)。
钢板的放置
固定以前,应使用C臂机透视前后、入口和出口位,确认复位。耻骨联合复位后,将一块6孔3.5mm弧形重建板或解剖型钢板跨耻骨联合放置。可以在耻骨联合的纤维软骨盘中放置一枚克氏针作为定位,以便使钢板中置。
安放钢板前,将其塑形以贴合耻骨联合和耻骨支上表面。如果使用6孔板,两端需塑形以解剖贴附耻骨支(技术图5A)。或者用解剖型板。如使用6孔板,每一侧靠中间的两个螺钉打入耻骨联合体部,最外侧的螺钉打入耻骨支。
如果使用螺钉复位钳,需小心计划螺钉的位置,使螺钉打入钢板而不必松开复位钳。首先打入每一侧靠近耻骨联合的那枚螺钉(技术图5B)。应偏心钻孔,打在孔的外侧以产生加压。钻应平行于耻骨联合体部的后面。可通过手指触摸耻骨体内面,把它作为导钻来确定正确的角度(技术图5C)。
起初几枚螺钉应在耻骨体内轻度向前和向外侧成角,使得在骨中达到最大把持力。必要时这些螺钉可向下打入坐骨。耻骨联合两边,靠内侧的两枚螺钉可以彼此平行,也可在耻骨联合体内交叉(技术图5D~F)。
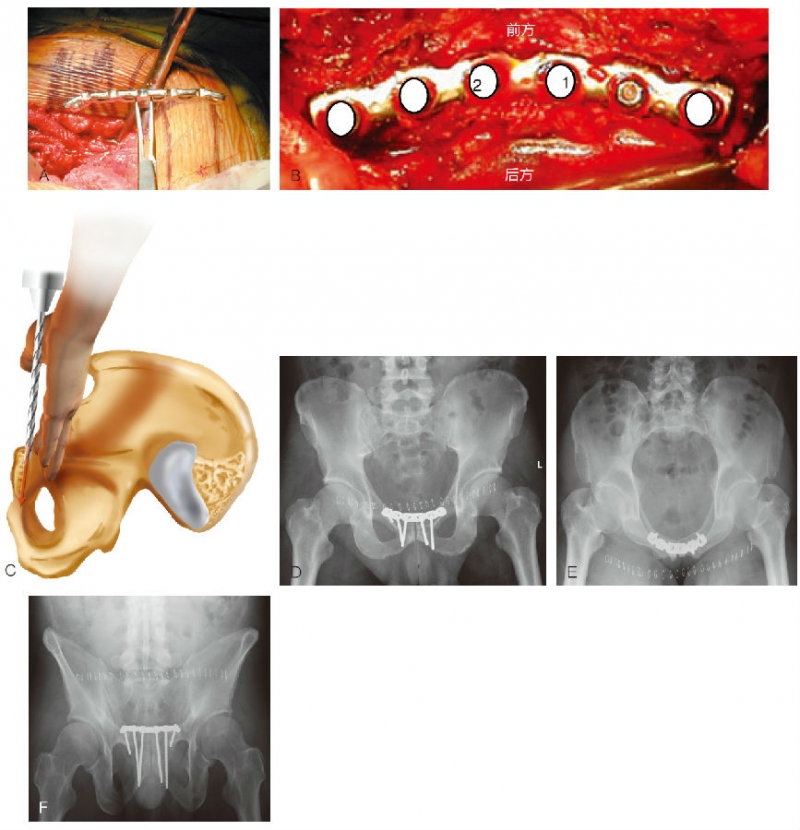
技术图5 A.示例钢板需预弯以贴合耻骨联合两侧的耻骨结节。板的弧度也应进行预弯,这种弧度在男女两性有所不同(见图2)。B.打入所有螺钉后的钢板照片。数字表示打螺钉的顺序,最靠近耻骨联合的螺钉先打。打入螺钉1和螺钉2后,剩下的螺钉可按任意顺序。C.必须以适当的角度钻孔以确保螺钉打在骨内。可将一个手指放在耻骨体部后面来标定角度,然后平行于这个手指钻孔,确保钻的方向正确。D~F.预弯的钢板固定复位的耻骨联合以后的前后位、入口位和出口位影像。
钢板外侧的螺钉最后打,要比其他螺钉短,因为它们位于闭孔水平。钻这些螺钉孔时,必须小心闭孔血管。耻骨联合锁定钢板没有任何的优点,也没必要使用。
双钢板技术
Tile阐述了在垂直不稳类型如果后侧不固定,则在前侧加一块钢板(技术图6)。如果开始安装的钢板骨把持力不够,也可用此技术。安装前侧钢板,须仔细安排螺钉,打在另一钢板螺钉的周围。打螺钉的顺序相同,内侧的螺钉先打,然后打外侧的螺钉。
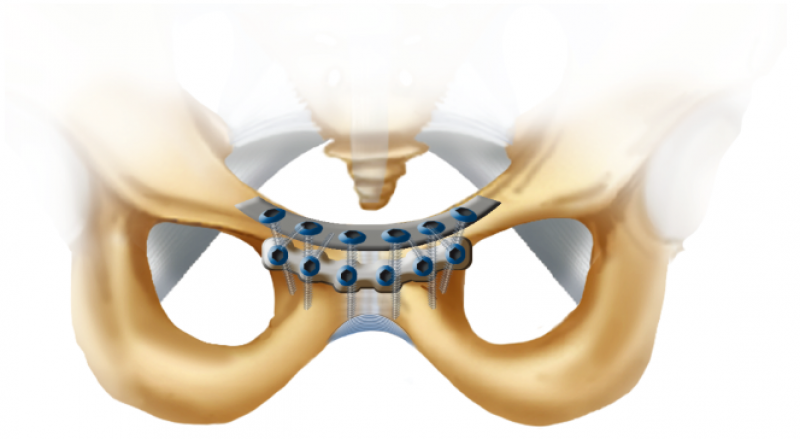
技术图6 Tile阐述的双钢板示例。
关闭切口
复位耻骨联合和安放钢板后,在膀胱和联合之间的Retzius间隙放负压引流,穿过腹直肌筋膜。放引流后,脉冲冲洗切口,用可吸收线连续缝合腹直肌筋膜。注意勿缝入过多肌纤维,避免肌肉坏死。远侧用间断缝合,使撕裂的腹直肌端-端对拢。用皮下缝线和皮钉关闭皮下和皮肤切口。
要点与失误防范

术后处理
必须预防深静脉血栓形成,因为35%~60%的骨盆骨折患者有此风险。这些患者中2%~10%出现近端血栓形成,他们发展成肺栓塞的危险更高。
面对如此高的深静脉血栓形成发生率,预防应包括物理方法和药物。血栓弹力鞋或连续加压装置能发挥重要作用。药物包括普通肝素、低分子肝素、维生素K拮抗剂和Xa因子间接抑制剂。
如果患者有其他损伤,构成药物预防的禁忌证,如头颅出血,应考虑下腔静脉滤网。笔者的方案包括术前连续加压装置和每日3次皮下注射肝素。术后开始给予小剂量的香豆素。持续给药至少6周,具体时间取决于患者活动情况。
必须鼓励患者早期活动,防止合并症的发生。一旦牢固固定,如果全身情况允许,患者应在术后24小时内离床坐轮椅。
患者负重状况主要取决于术者对骨盆整体损伤模式的理解。如果只用了前侧固定,如前后挤压型Ⅱ度损伤,术后8周内术侧只能部分负重。如有更广泛的损伤,涉及骨盆后环,需要固定,则部分负重持续到术后12周。
应常规摄片随访患者。术后第1天,患者站立前,应拍摄前后位、入口位、出口位片评价复位,更重要的是作为术后6周和12周复查拍片的对比。
预后
固定骨盆前环有利于改善预后,解剖复位有利于韧带愈合。
Kellam定义耻骨联合充分复位的标准是<2cm,报道旋转不稳定骨折中如达到这个标准,100%患者恢复正常功能。后方有损伤的患者结果差,据报道只有31%恢复正常功能。
Pohlemann等报道用前侧钢板治疗B类骨折95例,无残留后侧移位。锻炼后11%并发晚期疼痛。所有患者在休息时无骨盆疼痛。Tornetta等也报道解剖复位内固定治疗前后挤压型Ⅱ度损伤,有96%的优良率。Pohlemann等还报道C类损伤比B类损伤后方残留移位多。经前后联合固定手术的C类损伤患者,仅仅33%无疼痛。
总之,功能结果与损伤的初始移位相关。合并损伤也影响预后。合并泌尿系损伤的患者有发生尿道狭窄,泌尿系感染甚至迟发感染的风险。对于前后挤压型Ⅱ度骨折,如果耻骨联合接近解剖复位和固定,则超过 90%的患者可获得良好结果,大约96%可在损伤一年内恢复工作。
并发症
骨盆骨折的近心端深静脉血栓形成发生率为 25%~35%,所以必须给予物理方法和药物预防措施。由于两侧耻骨体之间的生理活动,钢板和螺钉可能发生松动或疲劳断裂。这常发生在8周后,并且通常不影响愈合。如果出现较早并有复位丢失,应考虑翻修术。
耻骨联合间隙增宽,伴或不伴钢板断裂,可能发生复位丢失。虽然无数据证实,但初始复位的质量似为最好的预后预测因素。因此如果一个良好的复位不能维持,应增加固定或术后限制患者活动量。
根据大部分有关前侧固定的系列报道,前侧切口发生感染的概率很低。即使发生感染,经过灌洗和清创,大部分患者都能继续愈合。泌尿系损伤的发生率约为15%。泌尿系并发症包括晚期尿道狭窄、小便失禁和勃起障碍。在固定的同时早期修复膀胱或尿道损伤可避免日后更为复杂的重建,但晚期泌尿系并发症的发生率还是相对较高的。





 京公网安备11010502051256号
京公网安备11010502051256号