青年晨读会|肱骨近端骨折LEGO分型及肱骨头缺血坏死的预测指标
2022-06-06 我要说
来源:北京积水潭医院
作者:查晔军 花克涵
原文:Hertel R, Hempfing A, Stiehler M, Leunig M. Predictors of humeral head ischemia after intracapsular fracture of the proximal humerus. J Shoulder Elbow Surg. 2004 Jul-Aug;13(4):427-33. doi: 10.1016/j.jse.2004.01.034. PMID: 15220884.
肱骨近端骨折在临床上非常常见,一直是临床医生的工作难点,也是目前国际及国内讨论研究的热点。
年轻的肱骨近端骨折常见于高能量损伤,主流还是内固定,但肱骨头缺血坏死和内固定失效的几率较高。在老年骨质疏松性人群中更为常见,通常较轻微的外伤即可引起骨折,需要较好的判断指标来指导进行内固定、半肩或反肩关节置换的治疗选择。肱骨头的血运是治疗复杂肱骨近端关节内骨折时需要考虑的重要因素。因此,既往研究的热点话题是探索能够预测肱骨头血运灌注情况的有效工具。
为了更好地处理复杂肱骨近端骨折,医生需要对骨折类型的特点进行详细分析,同时需要了解骨折块的血运情况。目前国际上广泛应用和接受的分型主要是Neer分型,Charles Neer基于肱骨近端的四个解剖结构将肱骨近端骨折进行分型,称为Neer分型,该分型主要依靠影像学X片分型,组间和组内的一致性较差。
瑞士伯尔尼大学的Hertel教授等介绍了LEGO分型系统,该分型系统可以按照骨折特征对肱骨头坏死的几率进行预测。他们认为如果由肱骨头向干骺端延伸的骨皮质保持连续,则旋肱后动静脉能够为肱骨头提供一部分的血运灌注。现将这一分型和预测指标的研究方法和结论进行介绍。
资料与方法
将1998年2月至2001年12月期间就诊的肱骨近端关节囊内骨折的患者连续纳入前瞻性手术评估流程之中。距离受伤10天以内且需要手术治疗的新鲜骨折才予以纳入。16例患者因影像学资料不足或缺失而排除出组。其余100例骨折,共98例患者(平均年龄60岁,最小21岁,最大88岁;共45名男性;57例为右侧肩关节)被纳入本研究。
1、骨折形态的评估和描述
通过使用既往提出的二分类描述体系(见图1)对骨折平面进行评估。这一体系描述了五种基本的骨折平面,通过以下几个问题进行辨别:
(1)大结节和肱骨头之间是否存在骨折线?
(2)大结节和肱骨干之间是否存在骨折线?
(3)小结节和肱骨头之间是否存在骨折线?
(4)小结节和肱骨干之间是否存在骨折线?
(5)大结节和小结节之间是否存在骨折线?
通过这一方法将骨折分为12种基本类型。其中,6种骨折类型将肱骨近端分为两部分,5种骨折类型将肱骨近端分为三部分,还有1种类型将肱骨近端分为四部分(见图1)。

图1 二分类(LEGO乐高)分型体系。以5种基本骨折线为基础衍生出12种基本骨折类型。基本骨折线位于大结节和肱骨头之间、大结节和肱骨干之间、小结节和肱骨头之间、小结节和肱骨干之间、大结节和小结节之间。其中,6种骨折类型将肱骨近端分为两部分,5种骨折类型将肱骨近端分为三部分,还有1种类型将肱骨近端分为四部分。
除此之外,还有其他的评价标准(图2、3、4):由肱骨头向干骺端连续延伸的后内侧骨皮质长度、肱骨干相对于肱骨头的移位程度(最大移位定位为肱骨头后内侧缘至肱骨干骨折线的后内侧缘的距离)、肱骨干向内侧还是外侧移位、大小结节的移位程度(大结节或小结节的最大移位)、肱骨头的成角畸形程度(内翻或外翻)、是否存在盂肱关节脱位(前脱位或后脱位)、是否存在肱骨头的压缩骨折(前或后)、是否存在头劈裂骨折(超过20%肱骨头受累)(存在1个还是2个关节内骨折平面)。
骨折类型的评估基于标准肩胛骨前后位及腋位X线片。若上述标准无法通过X线进行评估,则结合MRI及CT进行评估。
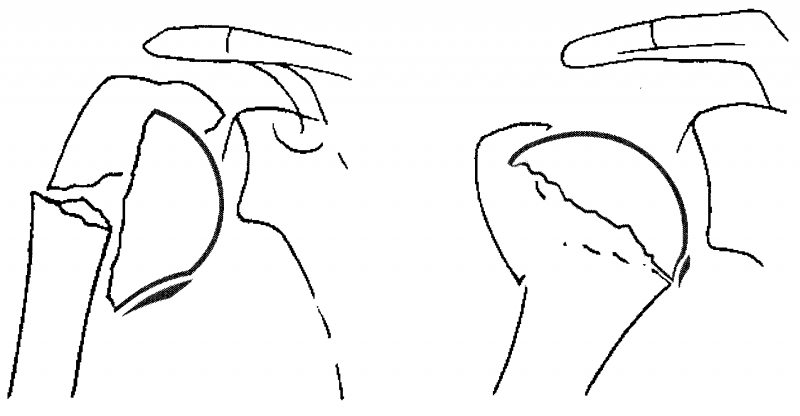
图2 第一条额外标准:由肱骨头向干骺端连续延伸的后内侧骨皮质长度(后内侧骨矩长度)。该值越大,肱骨头具有血运灌注的可能性就越大。
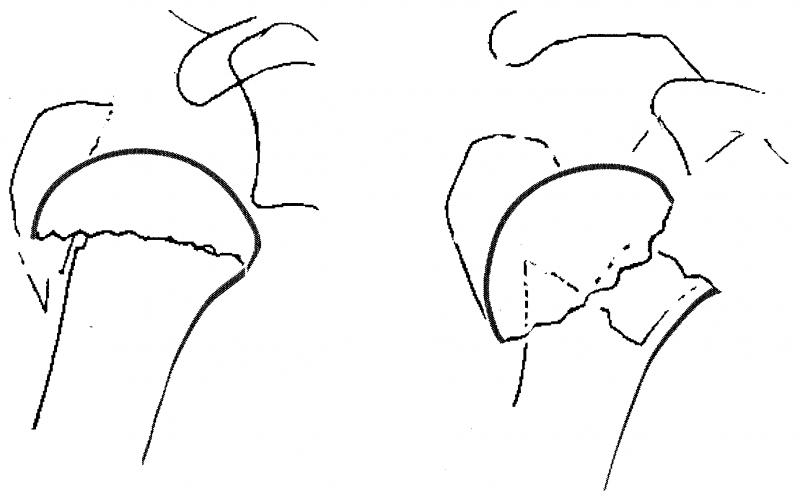
图3 第二条额外标准:内侧合页的完整性。该指标能够预测肱骨头是否缺血,同时也能预测骨折复位的实际操作可行性。

图4 第三条额外标准:头劈裂。左侧为典型头劈裂骨折的形态。右侧为特殊类型头劈裂骨折,该类型中两个骨折块的血运都得以保留。
2、骨折类型描述的信度
观察者间及观察者内的可靠性在既往研究中已经被证实。可靠性高低取决于评估者的培训水平。为了尽量避免由于不同培训水平导致的测量结果差异,本研究仅由一名专业的医师进行。所有观察到的骨折类型呈现如下的分布规律(见图5)。
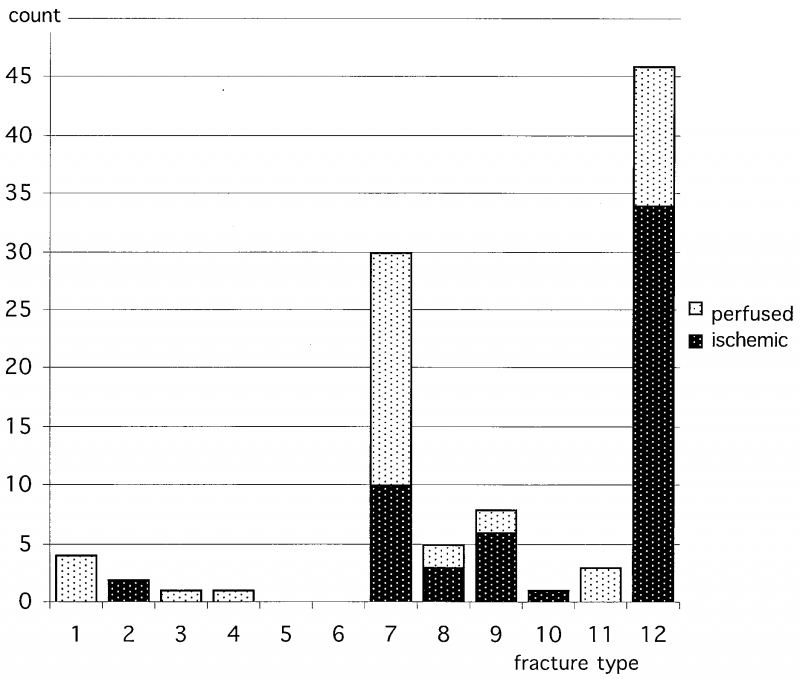
图5 12种基本骨折类型在100例肩关节中的分布,以及各种类型所对应的肱骨头缺血的比例。需要注意的是本研究中的病例具有一定程度选择偏倚(均需要做手术),因此包含了较高比例的复杂类型肱骨近端骨折。
3、血运灌注的评估
在术中利用2.5mm钻头对肱骨头中心部位钻孔并观察血流回流情况,以此评估肱骨头血运灌注情况。如果不确定,最多能够钻孔3次。只有清晰可见的明确血液回流才能够作为肱骨头具有血运灌注的证明,与此同时需要在肱骨头基底部持续吸引,避免因毛细现象导致假阳性结果。
在100例患者中,通过激光多普勒血流仪测量了46例患者的肱骨头血运灌注,其余54例患者因急诊室不具备该仪器而未通过该方法评估肱骨头血运。将直径3.5mm的激光多普勒探头通过钻孔插入松质骨中,若检测到与心电图同步频率搏动的信号,则认为肱骨头具有血运。
这一技术的可行性在本研究所在医院已被充分验证。高功率激光多普勒光源(20mW,波长780nm)与标准流速计配合使用。实时记录信号并储存在系统中,利用电脑软件(1.0DRT4)进行分析。时间常量设置为0.1s,显示速率设置为每秒20次,便于搏动信号的可视化。
为了得到明确的是或否的答案,钻孔后观察若得到的结果不确定,则通过以下方法明确:
(1)如果有条件采用激光多普勒技术,若显示搏动信号,则提示肱骨头有血运,无论钻孔后观察的结果如何;
(2)若未显示搏动信号,则提示肱骨头缺血,无论钻孔后观察的结果如何;
(3)肱骨头血液部分灌注(例如,多普勒提示肱骨头远端部分阳性结果,近端部分阴性结果)等同于完全的血运灌注。
受伤到评估肱骨头血运灌注的平均时间为4天(范围0-10天)。手术前,每位患者及其家属均签署知情同意书。
4、统计学分析
采用非参数统计(两组间的Mann-Whitney非配对检验)以及列联表(卡方检验)进行统计学分析。P值小于0.05被认为具有显著性差异。
通过灵敏度、特异度、准确率、阳性预测值、阴性预测值评估每项标准。
5、定义
关节囊内骨折定义为至少有一处骨折线累及关节腔,关节囊内骨折可能累及也可能不累及关节软骨。
Metaphyseal head extension(由肱骨头向干骺端连续延伸的骨皮质),也被称为骨矩节段(Calcar Segment),是指干骺端仍然还与肱骨头保持骨皮质连续性的部分(见图2)。通常位于后内侧部分。
二分类骨折描述体系最初由Codman提出。该体系基于骨折平面而非骨折块数量。该体系包含12种不同的基本骨折类型(见图1)。骨折类型由1-12排序。6种骨折类型将肱骨近端分为两部分,5种骨折类型将肱骨近端分为三部分,还有1种类型将肱骨近端分为四部分。通过乐高玩具砖块的形式构建模型,能够更简洁地理解这一理念(见图1)。
额外的衡量标准包括内侧骨矩长度、内侧合页的完整性、头劈裂、盂肱关节脱位。本研究假设这些特征是可能直接影响旋肱后动脉血运完整性的影响因素。内侧合页被定义为肱骨头后内侧骨折线水平的轴心点。
结论
本研究表明,特定的骨折类型与肱骨头缺血具有相关性,而其他的影响因素,包括后内侧骨矩长度、内侧合页完整性等,是预测肱骨头缺血的重要评价指标。
有趣的是,骨折移位的程度相比之下没那么重要,这与既往研究的发现截然不同。尽管存在解剖颈骨折块(2、9、10、11、12型)的患者更容易出现肱骨头缺血,但59例包含解剖颈骨折的患者中有17例仍存在血运灌注。相比缺血组,有血运组的后内侧骨矩长度显著更大(P<0.0001)。
缺血组患者的后内侧骨矩长度均<8mm。对于17例存在血运灌注的解剖颈骨折患者中,3例患者的后内侧骨矩在X光片上显示为极小或为0,术前MRI提示后内侧骨矩约为5-8mm且干骺端与肱骨头之间通过关节囊反折维持连续性。对于7型骨折,典型的三部分骨折,若后内侧骨矩<8mm并且不足50%的小结节仍与肱骨头相连,通常出现肱骨头缺血。在这种情况下,仅肩胛下肌的腱性部分仍附着在肱骨头上,而滋养肱骨头的血运已丧失。
对于后内侧骨矩<8mm的患者来说,内侧合页的完整性破坏也是重要影响因素。对于这种特殊亚型来说,骨折移位造成的骨膜剥脱和血管损伤是影响肱骨头血运灌注的重要因素。总体来讲,相比有血运组(20%),缺血组中有78%的患者出现内侧合页破坏。肱骨干相对肱骨头向内侧移位比向外侧移位更具有临床意义。内侧合页的完整性不仅对于预测肱骨头血运有帮助,对于骨折的复位和固定也具有重要意义,合页完整性的丢失意味着复位和内固定的难度较大。
除内侧合页完整性之外,骨折向其他各个方向上的移位,包括盂肱关节脱位,与肱骨头缺血的关系并不大。这些结果证实了Trupka的结论:肱骨近端骨折脱位并不会增加肱骨头缺血坏死的风险。
肱骨头残余的血运灌注主要依靠内侧或后内侧干骺端与肱骨头的连接部分(骨矩)来提供。虽然既往研究对解剖以及血运的研究已非常深入,但大多都强调旋肱前动脉的重要性。对于未骨折的肱骨近端来说,弓形动脉可能是肱骨头血运的主要提供者。但对于骨折后的肱骨近端来说,即便是最简单的骨折,这条血管通常也已经被破坏。
解剖学研究以及临床观察均已表明仅依靠旋肱后动脉也能够维持肱骨头的血运灌注。很有可能的是,某些患者本身就以旋肱前动脉为主导血管,而骨折后最开始只有后下方一小部分的肱骨头存在血运(比如本研究中的某些激光多普勒测量结果)。而缺血的部分可能在内植物稳定固定后,在富含血流的松质骨的滋养下,重新建立血运灌注。这种再血管化以及爬行替代的过程,对于完全缺血的肱骨头中也存在。我们支持这种观点,尤其是在观察到很多患者最开始通过多普勒检查判定为完全缺血,但后来逐渐过渡为部分缺血,最后完全恢复肱骨头血运。
总而言之,预测肱骨头缺血的最重要指标是后内侧骨矩的长度、内侧合页的完整性以及二分类描述体系下的某些特殊骨折类型(表1和图6)。
表1:结果
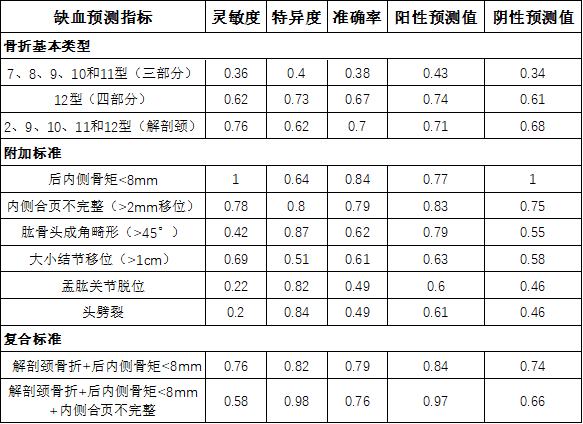
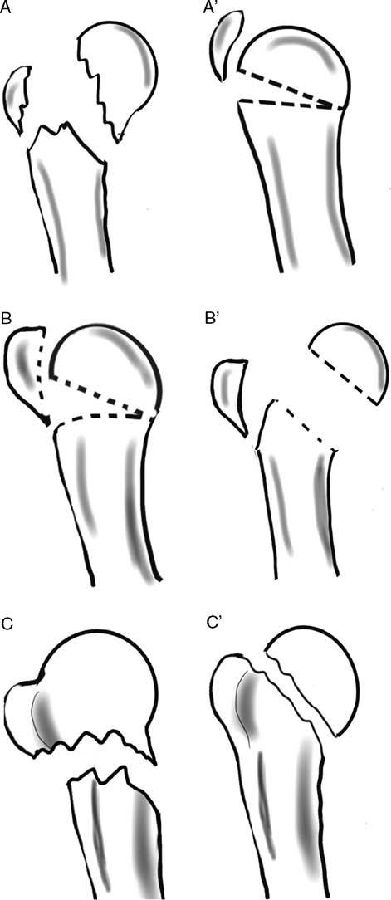
图6:Hertel预测肱骨头缺血的模型。A,后内侧骨矩大于8mm与小于8mm;B,内侧铰链无破裂(<2mm、>2mm);C,外科颈骨折与解剖颈骨折
作者简介





 京公网安备11010502051256号
京公网安备11010502051256号