不容忽视|除了骨质疏松,这些病也会引起脊柱病理性骨折
2019-02-12 作者:武警特色医学中心骨科中心 汤冀强 夏群 我要说
骨质疏松症是指骨组织显微结构受损,骨矿成分和骨基质比例减少,骨质变薄,骨小梁数量减少,骨脆性增加和骨折危险度升高的一种全身骨代谢障碍的疾病。分为原发性骨质疏松症和继发性骨质疏松症。
骨质疏松的严重后果是导致骨折,其患病率为12.4%(男8.5%,女15.7%)(华北、华东、华南、西南及东北五大区,40岁以上汉族人群5602人的调查结果)。全球大约2亿人口患骨质疏松症,骨质疏松性骨折发病人数已超过心肌梗死、脑卒中和乳腺癌患病人数的总和,其中美国绝经妇女中预期有1/4将发生骨质疏松性骨折。
骨质疏松性骨折具有“四高一低”的特点,即高发病率、高死亡率、高致残率、高费用及低生活质量。骨折常常发生在腕部、脊柱及髋部。
骨质疏松性脊柱骨折的临床表现
骨质疏松性脊柱骨折一般发生在50岁以上老年人,以绝经后妇女居多,男女比例1:6-8,好发部位在胸腰段脊柱,常自行发生或由微小的损伤引起,无明确的受伤机制(如咳嗽、伸腰、行走时摔倒、扭伤、下蹲拾物、急刹车的震动等)。
临床上多表现为胸腰背部疼痛(轻度、慢性胸腰痛),常见沉重感或疲倦感,起床、起立或坐下时痛,睡眠翻身和安静时痛。
急跌倒后疼痛程度可加重,近期骨折部位棘突有压痛和叩击痛,身高降低和脊柱后凸,少数患者可出现腹胀及消化道症状,卧床休息并使用止痛药后疼痛缓解且愈合时间较长。
骨质疏松性脊柱骨折影像学表现
X线特点
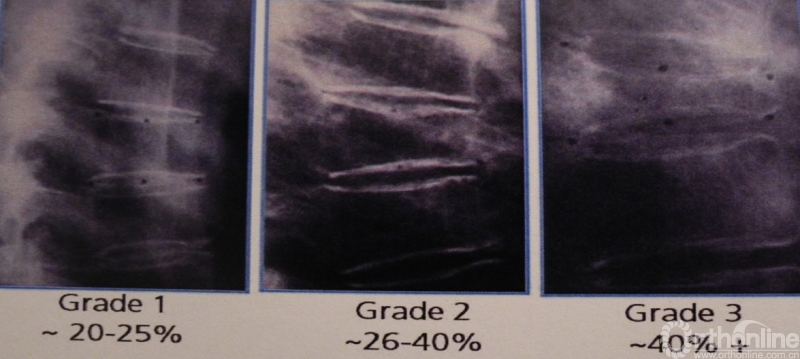
骨质疏松性脊柱骨折的X线表现为普遍性密度减少(随骨质疏松严重程度增加而增加);“画框样”椎体,椎体透光度与上、下终板皮质成分的反差明显的增加;骨质疏松椎体骨折后形状的改变可分:楔形、双凹形、压缩形。
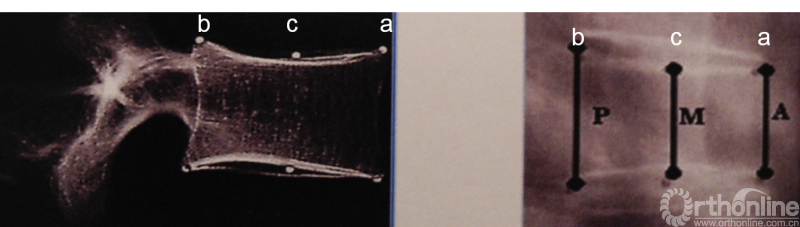
其根据椎体前缘高度(a)、椎体后缘高度(b)、椎体中央高度(c)之间比值确定椎体分类。楔形椎表现为a比b减少25%以上(<25%轻度;26-39%中度;≥40%重度);双凹椎(鱼椎)表现为当c比a、b减少20%;压缩椎表现为a、b、c均较上位及下位椎体的a、b、c减少20%以上。
MRI特点
骨质疏松性脊柱骨折MRI上表现为T2相矢状面可观察到高度压缩椎体内多为高信号(表明椎体内骨质由脂肪组织替代);由于骨质疏松性压缩骨折是经常及反复、多次发生,故椎体信号常为混合信号;MRI可很好的鉴别新鲜骨折或陈旧性骨折。
骨质疏松性脊柱骨折的鉴别诊断
临床上常见引起椎体压缩性骨折的疾病多见骨质疏松、肿瘤(骨髓瘤)、转移癌及炎症(结核)等,其中骨髓瘤极易误诊、漏诊。
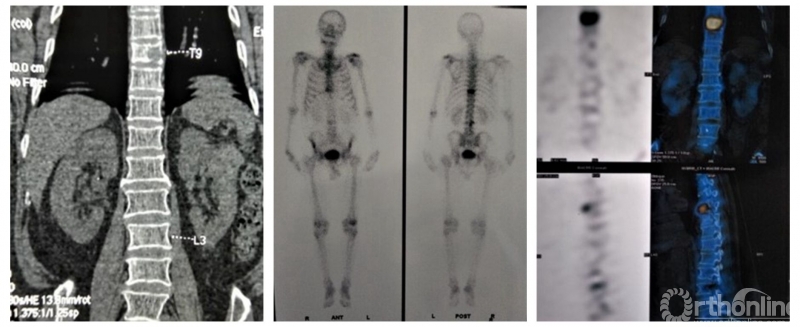
骨髓瘤是骨髓中分泌免疫球蛋白的浆细胞的恶性肿瘤。好发于成人有红骨髓的部位:颅骨、髂骨、肋骨、长骨的干骺端和脊柱,占脊柱原发肿瘤的10%,腰椎多见。好发于40~60岁,男女比例2:1。
骨髓瘤的误诊率高达54-100%,常表现为腰痛(需与腰肌劳损、腰椎间盘突出、腰椎结核、骨质疏松症、类风湿性关节炎、骨转移瘤鉴别)、顽固性头痛(与血管神经性头痛区别)、蛋白尿、血尿(区别肾炎、肾肿瘤)、贫血(需与缺铁性贫血、再障、巨幼、白血病鉴别)、肝功能异常(排除慢性肝炎)及其他,如外伤性骨折、肺癌、肺感染等。

由于骨髓瘤临床表现多样,无特异性,且缺乏警惕,同时对复杂多样的临床表现未作全面而细致的分析,及忽略骨髓瘤呈灶性分布和瘤细胞变异大的特点,是引起骨髓瘤误诊、漏诊的主要原因。
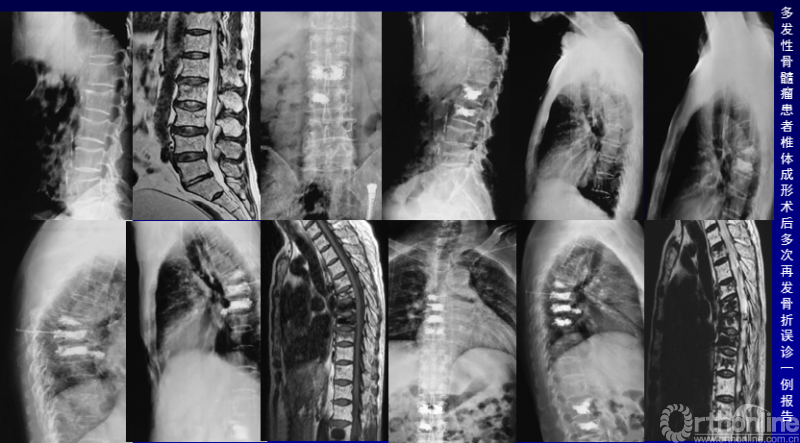
病例赏析:
小结
原发性骨质疏松症可通过临床表现、影像学表现、骨量减少等诊断,在此要除外继发性骨质疏松,如低磷性骨软化症、甲状旁腺功能亢进症、多发性骨髓瘤、骨转移瘤等。文献报道术前诊断OVCFs,术后病理回报恶性肿瘤发生率为0.7%~7.3%,需要特别注意。
作者简介:

汤冀强,副主任医师,武警特色医学中心骨科中心。1998年本科毕业于江苏省南通医学院,后取得天津医科大学骨外科硕士学位,师从著名的急创和脊柱病专家夏群教授,擅长急症创伤救治、脊柱创伤及骨病等手术治疗,在国内专业及核心期刊发表十余篇论文,参与完成国家自然基金课题1项,现任中华医学会创伤学分会青年委员,中华医学会天津骨科分会骨肿瘤学组委员,天津市康复医学会脊柱脊髓专业委员会脊柱创伤学组副组长,天津市医师学会委员,天津市医师学会第一届脊柱微创学会委员,天津市中西医结合学会风湿类疾病专业委员会委员。





 京公网安备11010502051256号
京公网安备11010502051256号