PTED和MED治疗腰椎间盘突出症的1年随访研究:一项前瞻性随机对照试验
2018-12-25 文章来源:中山三院脊柱外科 作者:戎利民等 我要说
来源:陈子豪,张良明,董健文,谢沛根,刘斌,王其友,陈瑞强,舒涛,冯丰,杨补,李尚福,何磊,杨阳,庞卯,刘仲宇,刘畅,奇硕,戎利民
医院:中山大学附属第三医院脊柱外科
摘 要
目的:我们进行了一项前瞻性随机对照试验,以验证椎间孔镜下椎间盘髓核摘除术(PTED)是否具有比显微内镜下椎间盘髓核摘除术(MED)更好的疗效及更少创伤。
方法:本研究是一项单中心、非盲、前瞻性随机对照试验。纳入具有持续下肢放射痛的症状及相应体征,且具有与之对应的影像学确诊的椎间盘突出患者。入组患者通过随机数字法随机分为PTED组及MED组。主要指标为1年随访时的Oswestry功能障碍指数(ODI),次要指标包括SF-36量表、EQ-5D量表及视觉模拟评分(VAS)。我们还收集手术时间、住院时间、卧床时间、手术费用、住院费用、并发症及再次手术情况等。
结果:153例患者随机分为PTED及MED组,其中89.%(137例)的患者完成一年随访。在各个随访时间点,两组患者的主要指标及次要指标均没有统计学差异。
PTED组中,中央型突出的患者术后1周、3月、6月及1年的ODI改善情况要显著低于旁中央型的患者。对于MED组,极外侧型突出患者的术后3月、6月及1年的ODI改善情况则要显著低于旁中央型的患者。
总的并发症发生率方面,PTED组为13.75%,MED组为16.44%,二者没有统计学差异。5例(6.25%)PTED组的患者及3例(4.11%)MED组的患者因复发/残留而需进行再次手术。
结论:术后1年的随访结果提示PTED与MED的总体疗效无显著性差异。针对中央型突出的患者,MED的疗效更优;而对极外侧型突出的患者,PTED的疗效则更优。
前 言
腰椎间盘突出症 (Lumbar disc herniation, LDH) 是坐骨神经痛的主要病因,90%的急性发作可经保守治疗缓解。然而,对于适合手术的患者,手术治疗往往可以提供更快、更好的疼痛缓解以及功能恢复。
美国一项大型SPORT系列研究提示,手术患者的生活质量、功能改善和疼痛缓解都要明显优于非手术组。目前显微镜辅助下的微创椎间盘髓核摘除术(microdiscectomy ,MD)是治疗LDH的金标准术式。
近30余年来,随着内镜及相关器械的发展、术者对脊柱手术经验的积累以及病人对手术微创化需求的增加,微创脊柱外科技术在不断的发展。椎间孔镜下椎间盘摘除术(Percutaneous Transforaminal Endoscopic Discectomy, PTED)及显微内镜下椎间盘髓核摘除术(Microendoscopic Discectomy, MED)是目前两种比较常用的微创术式。
MED是使用扩张通道分离棘突旁软组织并到达椎间隙,在显微内镜显像下行椎间盘摘除术,因而创伤更小。Smith等人系统性回顾了2007年以来的4个比较MD与MED的随机对照试验(RCT)的结果,得出的结论是:在经验丰富的外科医生主刀下,MED在术后2年内的疗效与MD相当。
PTED是一种可以在局麻下进行操作的创伤更小的治疗LDH的微创技术。该技术通过后外侧入路,在透视辅助下经皮经椎间孔穿刺直达椎间盘突出部位,经逐级扩张甚至行椎间孔扩大成形后,在内镜辅助直视下行椎间盘摘除。2014年发表的一篇Meta分析比较了PTED与MD,其结果表明,在术后腰痛、腿痛、功能改善、患者满意度、重回工作的比率等疗效指标均没有明显差异。PTED还具备完全保留后柱结构、创伤更小、恢复更快等优点。
本研究拟对确诊并经保守治疗无效的LDH患者,展开前瞻性随机对照临床试验,研究两种微创术式的临床疗效、安全性以及成本效益,为LDH治疗手术方式的选择提供强有力的循证医学证据。
方 法
试验设计及入选、排除标准
我们进行了一项单中心、非盲、前瞻性随机对照试验。本研究自2013年11月在中山大学附属第三医院脊柱外科开展,至2015年9月期间,对所有确诊为单节段腰椎间盘突出症的患者,根据入选及排除标准,筛选合适患者进入本研究。
入选标准为:患者具有根性痛的症状及相关体征,体征包括神经根牵张试验(直腿抬高试验或股神经牵拉试验)阳性,或符合受累神经根支配(分布)的非对称的反射或感觉或肌力减退;此外,还需有与临床症状/体征定位(包括节段和左右)相符的椎间盘突出或脱出或游离(对称、均匀的膨出除外)的CT或MR影像学检查结果。
排除标准为:小于18岁,或者>65岁;全身情况差,不能耐受手术;保守治疗疗效显著;马尾神经症状或进行性肌力减退需急诊手术;脊柱滑脱、退变侧凸等畸形,椎管狭窄症,脊柱骨折、肿瘤、感染;怀孕状态;既往脊柱手术病史;椎间盘髓核脱出,并向近端或远端椎管游离;两个或以上节段椎间盘突出。
入选并同意参与试验的患者将随机分配至PTED或MED组。采用随机数字法进行随机化,设定分组区间为5例。为了确保分配的隐藏性,我们将随机分配的结果藏入信封中,直至术前1天才揭开进行分组。本研究无法对患者采取盲法,但我们对数据收集者及数据分析者盲。
手术干预
所有进行手术的医生均有大于3年及200台以上脊柱微创手术的经验。他们在事先以接受标准化的PTED及MED手术操作培训。
PTED组患者在局麻下进行手术。进针点一般位于髂脊上方,旁开中线10-14cm。利多卡因进行局麻,用18号穿刺针在透视下穿刺至合适位置,经上述穿刺针插入22号导丝进入椎间盘,确认成功穿刺目标间盘后注入造影剂(按美蓝1ml混合9ml欧乃派克配成),退出穿刺针后插入导丝,然后以导丝为中心用手术刀片切一0.8cm的小切口。
沿导丝针插入逐级穿入扩张管。在透视下用环钻进行椎间孔成型,沿扩张管放置工作套管。用C型臂确定工作套管放置的位置。置入椎间孔镜,持续生理盐水冲洗术野,摘除蓝染的髓核组织,直至神经根充分减压。取出手术器械及设备,拔出工作套管,单纯缝合皮肤切口。
MED组患者采用俯卧位,在腰硬麻下进行手术。于后正中线旁开1.5-2cm,作皮肤切口。在透视引导下,克氏针从切口置入直到上位椎板的下缘及小关节突的内侧缘。沿其方向逐级置入扩张器,用扩张器的尖端小心地将椎旁肌肉组织,最后置入工作通道套管。
连接自由臂,固定工作通道。进行合适的椎板开窗,露出硬膜囊或硬膜外脂肪,必要时切除上位椎体患侧下关节突内侧部分。向中线侧牵开硬膜囊及神经根,暴露目标间盘,用髓核钳将不稳定的髓核组织取出,直至神经根减压充分。椎板外留置引流管,缝合筋膜、皮下、皮肤。
评价指标
患者在术前及术后1周、1月、3月、6月及1年将接受评估。
主要指标为术后1年的Oswestry 功能障碍指数(ODI,0-100分,分数越高提示功能越差)。该量表是评测腰痛(或腿痛)对患者日常活动的影响,是一个国际通用的腰椎手术疗效的测评量表。次要指标包括SF36量表(SF36-BP, SF36-PF,0-100,分数越高提示效果越好),EQ-5D(0-10分,分数越高提示生活质量越高),视觉模拟评分(VAS-back及VAS-leg,0-10分,分数越高提示腰痛/腿痛越严重)。
其他指标包括手术时间、卧床时间、住院时间、手术费用、总费用、并发症及再次手术等。此外,所有椎间盘突出将根据其突出的位置分为中央型、旁中央型及极外侧型突出。
数据分析
我们使用SPSS17.0进行统计学分析。用t检验以比较组间差异,而组内术前及术后的比较则使用配对t检验分析。并发症及再次手术率的差异则通过卡方检验进行分析。应用单因素方差分析对突出类型及节段进行分层分析,而各层之间两两比较则使用LSD检验。P值为双侧,<0.05提示具有统计学差异。
结果
自2013年11月至2015年9月,268名患者进行筛选,其中153名患者符合标准而入组并随机分为PTED或MED组。图1显示了本研究患者的入组、随机化及随访流程。
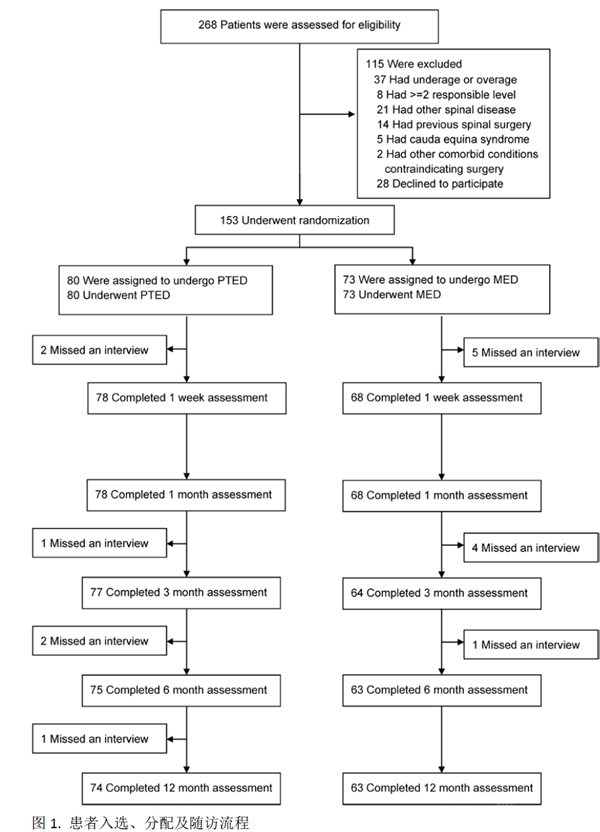
其中80例患者随机分至PTED组,73例分至MED组。两组间的失访率没有统计学差异。137名(89.5%)患者完成了1年的随访。两组基线资料,包括术前的主要及次要指标。所有患者的平均年龄为43.4岁,男性患者占58.2%。68%的椎间盘突出类型为旁中央型,而L4-5,L5-S1节段占95%以上。
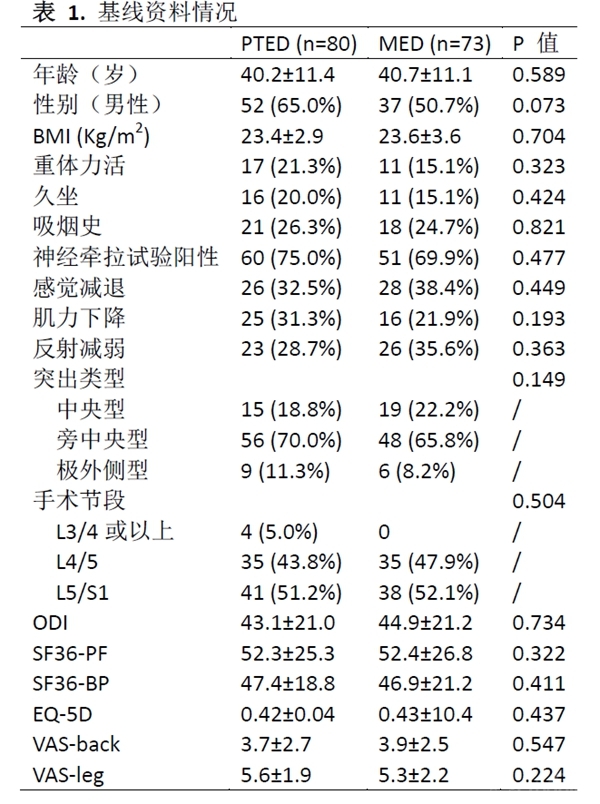
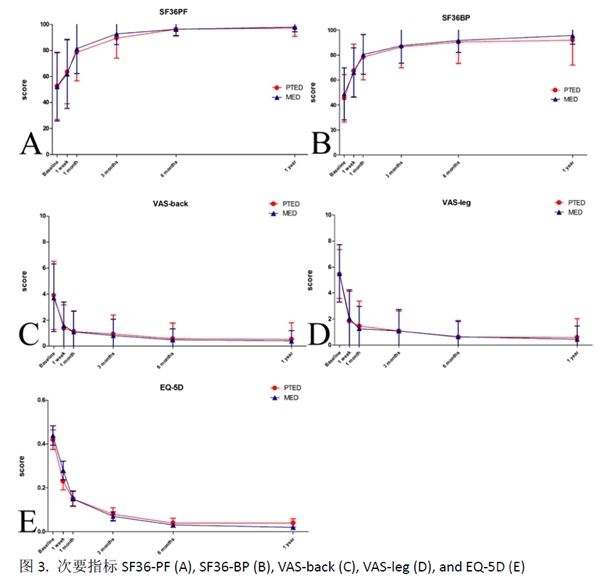
在术后各个随访时间点,两组之间主要指标比较均没有统计学差异(详见表2)。
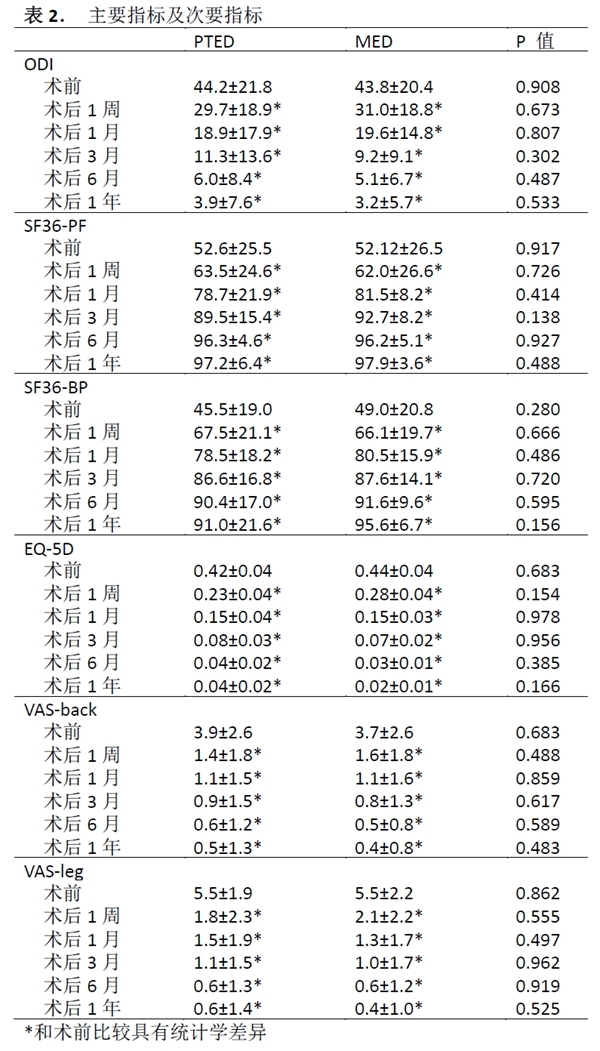
PTED组的术后1年ODI为3.9 ±7.6,MED组则为3.2 ±5.7(p=0.533)。两组的ODI值均随着随访时间逐渐减少,且与术前相比均存在统计学差异(图2)。
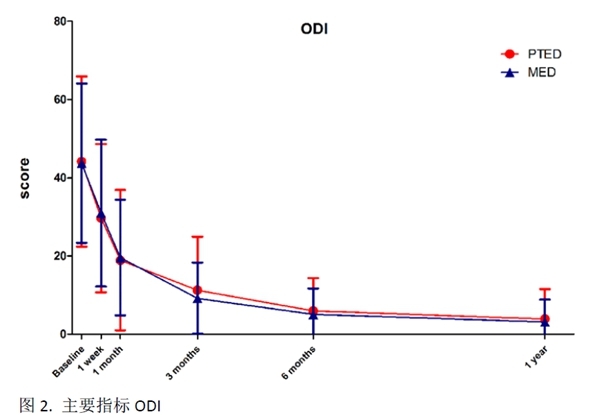
同样地,各项次要指标,包括SF36-PF, SF36-BP, EQ-5D, VAS-back, and VAS-leg在两组间均没有统计学差异(图2,图3)。而两组的术后各项次要指标均较术前明显改善。
进一步根据突出的类型及节段进行分层分析,由于各层之间的术前ODI值存在差异,因此我们选择ODI变化值作为比较。在PTED组,中央型突出的ODI改善值在术后1周、3月、6月及1年均较旁中央型更低(p<0.05)。
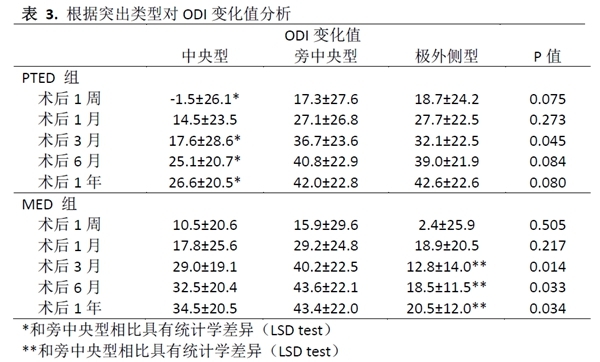
另一方面,在MED组,极外侧型突出的ODI改善值在术后3月、6月及1年均较旁中央型更低(p<0.05)。此外,对手术节段进行分层分析,我们发现对于PTED及MED组,各手术节段的ODI改善值在各随访时间点均没有统计学差异。
PTED组的平均手术时间为97.2±45.8分钟,与MED组的91.7±42.5分钟相近。然而,PTED组的术后卧床时间为32.7±27.3小时,住院时间为8.1±4.2天,均显著少于MED组(70.6±38.9小时,11.2±3.8天)。
此外,PTED组的手术费用(14984.5±2393.2元)及住院费用(21592.1±5294.4元)均显著高于MED组(5093.4±2851.3元,13090.8±4006.4元)。
在1年的随访时间内,PTED组的并发症发生率为13.75%,而MED组则为16.44%,没有统计学差异(p=0.642,表4)PTED组和MED组各有1例患者出现硬膜撕裂。PTED组有3例(3.75%)患者出现神经根损伤,而MED组则没有发生。
此外,2例(2.5%)PTED组患者及7例(9.59%)MED组患者出现新发患肢麻木感,但两组间没有统计学差异。MED组还有1例(1.36%)患者发生伤口愈合不良。PTED组有5例(6.25%)患者因复发/残留而需进行再次手术,MED组则为3例(4.11%)。再次手术率方面,两组之间没有统计学差异(p=0.818)。
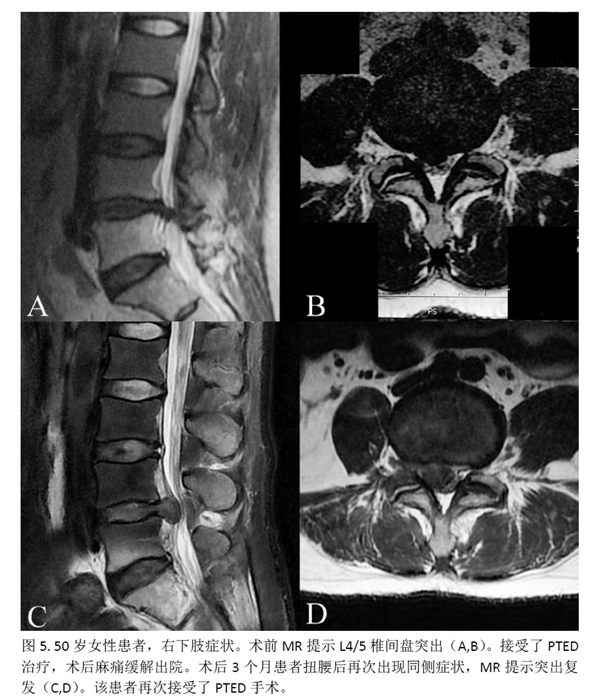
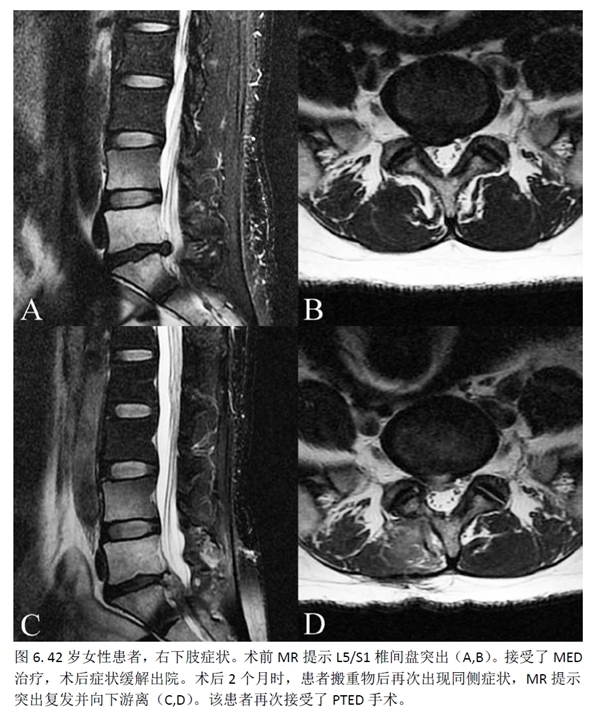
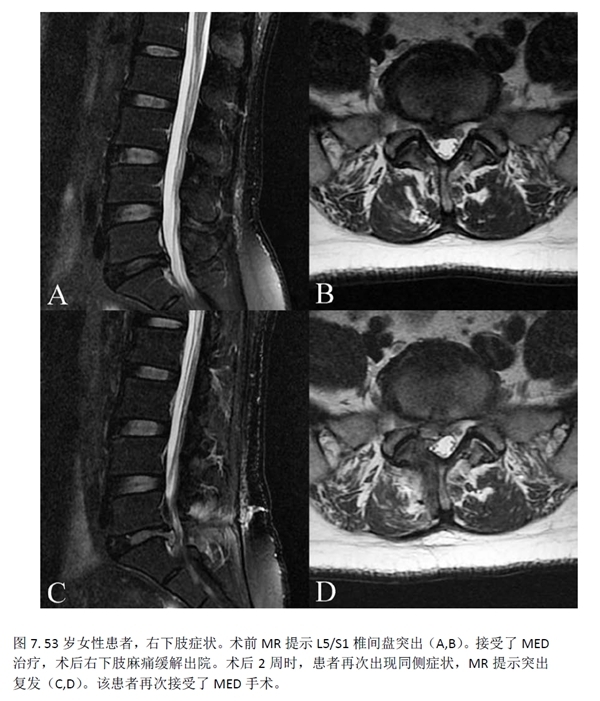
讨 论
本研究为第一个探讨PTED与MED治疗LDH疗效及安全性比较的前瞻性随机对照试验。其153例患者的1年随访结果表明,两种手术方式均为有效及安全的治疗方式。本研究的结论和之前Sinkemani等人关于PTED与MED比较的一项回顾性研究的结论是相近的。
我们的研究发现,PTED治疗LDH具有令人满意的疗效。在一定程度上,PTED的疗效与开放椎间盘切除术相类似,甚至更优于。早期的PTED采用的是YESS技术,对于椎间孔型、孔外型突出以及椎管内的突出均适合。然而,巨大的中央型突出或韧带后的脱出往往是其相对禁忌症。其后,Hoogland等人提出的TESSYS技术使用环锯扩大椎间孔进行椎间孔成型,使上述相对禁忌症亦不复存在。
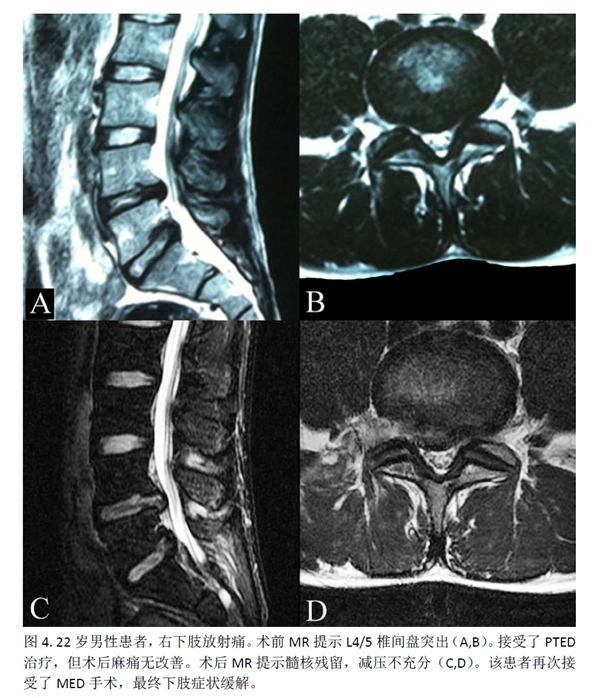
由于技术的改进,PTED被认为适合于几乎各种类型的椎间盘突出,包括游离型突出。然而,我们的研究结果提示,PTED治疗中央型突出的疗效不如其他类型的突出。
其中一个原因可能是,受限于狭小的椎间孔及局限的工作通道,要彻底摘除巨大的中央型突出并不容易。另一个原因可能是,中央型突出的术前ODI值(35.1 ±18.5)要低于其他类型的突出(旁中央型:46.1±22.2,极外侧型:47.4±22.1),因此其可改善的程度要更低。另一方面,MED则可以通过向中央牵开硬膜囊而清楚的显示突出的髓核并摘除。因此,对于中央型突出的治疗,MED可能更为合适。
我们的研究结果还发现,MED治疗腰椎间盘突出可以获得满意的疗效。以往的研究认为,即便对于极外侧型突出,MED也可在不牺牲脊柱稳定性的前提下达到不错的临床疗效。然而,我们的研究却发现,MED治疗极外侧型突出的疗效要劣于其他类型的突出。
对于此类型的突出,需要切除较大量的骨性结构(包括关节突关节)以获得足够的术野进行操作。为避免术后脊柱失稳,术中骨性结构切除不够,可能导致其疗效欠佳。
此外,极外侧突出对背根神经节的压迫及刺激也是导致术后神经功能恢复不佳的另一个原因。与之相反,PTED可以在不干扰后柱结构的情况下直接摘除椎间孔型及孔外型的突出,因而往往被认为是对极外侧型突出的最佳选择。
通常来讲,由于髂脊的遮挡及椎间孔的狭小等解剖限制,许多专家认为PTED并不适合于应用在L5/S1突出。然而,我们的结果显示,PTED对于L5/S1节段突出的临床疗效与L4/5节段是相近的。TESSYS技术可进行椎间孔成型,因而可进行L5/S1节段的入路。
本研究所报道的并发症发生率、再次手术率及复发/残留率均与既往的报道相近。PTED并没有显示出更为微创的优势。在MED组中,由于术中需向内牵开硬膜囊及行走根,因而有接近10%的患者术后出现新发短暂患肢麻木感。导致发生再次手术的危险因素包括高龄、高度椎间盘蜕变、Modic改变及邻近节段退变等。对于存在上述因素的患者,手术方式的选择需要更仔细考虑。
两组患者术后恢复的速度存在统计学上的差异。PTED组的患者的术后卧床时间及住院时间更短,使得该组患者可以更早的进行功能锻炼及更快的返回工作。然而,PTED的手术费用及住院费用却要显著高于MED组。
本研究存在以下的缺陷。首先,本研究的随访时间相对较短,因而不能体现两组之间的长期疗效差异。但本研究将继续进行随访,后期可得到二者长期随访的比较。此外,本研究没有对患者采取盲法,患者知晓其接受的手术方式可能对其术后疗效的评价存在一定的影响。我们只能尽可能的通过对数据收集者及数据分析者采用盲法,以减少所带来的偏倚。最后,两组的极外侧型突出患者的病例较少,因而可能弱化了对该类型突出所得出的结论。
结 论
在这项前瞻性随机对照试验中,术后1年的随访结果表明,PTED与MED的总体疗效无显著性差异。针对中央型突出的患者,MED的疗效更优;而针对极外侧型突出的患者,PTED则疗效更优。PTED还具有术后卧床时间及住院时间短等优点,但同样也存在手术费用及住院费用高的缺点。我们的研究将继续进行下去,以获得更大样本量,更为长期的随访结果。
参考文献
1. Ahn Y: Transforaminal percutaneous endoscopic lumbar discectomy: technical tips to prevent complications. Expert Rev Med Devices 9:361-366, 2012
2. Al-Khawaja DO, Mahasneh T, Li JC: Surgical treatment of far lateral lumbar disc herniation: a safe and simple approach. J Spine Surg 2:21-24, 2016
3. Blamoutier A: Surgical discectomy for lumbar disc herniation: surgical techniques. Orthop Traumatol Surg Res 99:S187-196, 2013
4. Brooks R: EuroQol: the current state of play. Health Policy 37:53-72, 1996
5. Choi KC, Park CK: Percutaneous Endoscopic Lumbar Discectomy for L5-S1 Disc Herniation: Consideration of the Relation between the Iliac Crest and L5-S1 Disc. Pain Physician 19:E301-308, 2016
6. Copay AG, Glassman SD, Subach BR, Berven S, Schuler TC, Carreon LY: Minimum clinically important difference in lumbar spine surgery patients: a choice of methods using the Oswestry Disability Index, Medical Outcomes Study questionnaire Short Form 36, and pain scales. Spine J 8:968-974, 2008
7. Fairbank JC, Pynsent PB: The Oswestry Disability Index. Spine (Phila Pa 1976) 25:2940-2952; discussion 2952, 2000
8. Foley KT, Smith MM, Rampersaud YR: Microendoscopic approach to far-lateral lumbar disc herniation. Neurosurg Focus 7:e5, 1999
9. Gadjradj PS, van Tulder MW, Dirven CM, Peul WC, Sanjay Harhangi B: Clinical outcomes after percutaneous transforaminal endoscopic discectomy for lumbar disc herniation: a prospective case series. Neurosurg Focus 40:E3, 2016
10. Gibson JN, Cowie JG, Iprenburg M: Transforaminal endoscopic spinal surgery: the future 'gold standard' for discectomy? - A review. Surgeon 10:290-296, 2012
11. Gibson JN, Waddell G: Surgical interventions for lumbar disc prolapse: updated Cochrane Review. Spine (Phila Pa 1976) 32:1735-1747, 2007
12. Hagg O, Fritzell P, Nordwall A, Swedish Lumbar Spine Study G: The clinical importance of changes in outcome scores after treatment for chronic low back pain. Eur Spine J 12:12-20, 2003
13. He J, Xiao S, Wu Z, Yuan Z: Microendoscopic discectomy versus open discectomy for lumbar disc herniation: a meta-analysis. Eur Spine J 25:1373-1381, 2016
14. Hong X, Liu L, Bao J, Shi R, Fan Y, Wu X: Characterization and Risk Factor Analysis for Reoperation After Microendoscopic Diskectomy. Orthopedics 38:e490-496, 2015
15. Hoogland T, Schubert M, Miklitz B, Ramirez A: Transforaminal posterolateral endoscopic discectomy with or without the combination of a low-dose chymopapain: a prospective randomized study in 280 consecutive cases. Spine (Phila Pa 1976) 31:E890-897, 2006
16. Hoogland T, van den Brekel-Dijkstra K, Schubert M, Miklitz B: Endoscopic transforaminal discectomy for recurrent lumbar disc herniation: a prospective, cohort evaluation of 262 consecutive cases. Spine (Phila Pa 1976) 33:973-978, 2008
17. Huskisson EC: Measurement of pain. Lancet 2:1127-1131, 1974
18. Hussein M, Abdeldayem A, Mattar MM: Surgical technique and effectiveness of microendoscopic discectomy for large uncontained lumbar disc herniations: a prospective, randomized, controlled study with 8 years of follow-up. Eur Spine J 23:1992-1999, 2014
19. Jang JS, An SH, Lee SH: Transforaminal percutaneous endoscopic discectomy in the treatment of foraminal and extraforaminal lumbar disc herniations. J Spinal Disord Tech 19:338-343, 2006
20. Jha SC, Tonogai I, Takata Y, Sakai T, Higashino K, Matsuura T, et al: Percutaneous endoscopic lumbar discectomy for a huge herniated disc causing acute cauda equina syndrome: a case report. J Med Invest 62:100-102, 2015
21. Kamper SJ, Ostelo RW, Rubinstein SM, Nellensteijn JM, Peul WC, Arts MP, et al: Minimally invasive surgery for lumbar disc herniation: a systematic review and meta-analysis. Eur Spine J 23:1021-1043, 2014
22. Kreiner DS, Hwang SW, Easa JE, Resnick DK, Baisden JL, Bess S, et al: An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J 14:180-191, 2014
23. Lee SH, Kang HS, Choi G, Kong BJ, Ahn Y, Kim JS, et al: Foraminoplastic ventral epidural approach for removal of extruded herniated fragment at the L5-S1 level. Neurol Med Chir (Tokyo) 50:1074-1078, 2010
24. Lew SM, Mehalic TF, Fagone KL: Transforaminal percutaneous endoscopic discectomy in the treatment of far-lateral and foraminal lumbar disc herniations. J Neurosurg 94:216-220, 2001
25. Li CH, Liu SL, Huang DS, Ding Y, He JM: [The application of METRx microendoscopes diskectomy system in the treatment of far lateral lumbar disc herniation]. Zhonghua Wai Ke Za Zhi 44:235-237, 2006
26. Li M, Yang H, Yang Q: Full-Endoscopic Technique Discectomy Versus Microendoscopic Discectomy for the Surgical Treatment of Lumbar Disc Herniation. Pain Physician 18:359-363, 2015
27. Lurie JD, Tosteson TD, Tosteson AN, Zhao W, Morgan TS, Abdu WA, et al: Surgical versus nonoperative treatment for lumbar disc herniation: eight-year results for the spine patient outcomes research trial. Spine (Phila Pa 1976) 39:3-16, 2014
28. Mayer HM, Brock M: Percutaneous endoscopic discectomy: surgical technique and preliminary results compared to microsurgical discectomy. J Neurosurg 78:216-225, 1993
29. Ostelo RW, Deyo RA, Stratford P, Waddell G, Croft P, Von Korff M, et al: Interpreting change scores for pain and functional status in low back pain: towards international consensus regarding minimal important change. Spine (Phila Pa 1976) 33:90-94, 2008
30. Riesenburger RI, David CA: Lumbar microdiscectomy and microendoscopic discectomy. Minim Invasive Ther Allied Technol 15:267-270, 2006
31. Schubert M, Hoogland T: Endoscopic transforaminal nucleotomy with foraminoplasty for lumbar disk herniation. Oper Orthop Traumatol 17:641-661, 2005
32. Sinkemani A, Hong X, Gao ZX, Zhuang SY, Jiang ZL, Zhang SD, et al: Outcomes of Microendoscopic Discectomy and Percutaneous Transforaminal Endoscopic Discectomy for the Treatment of Lumbar Disc Herniation: A Comparative Retrospective Study. Asian Spine J 9:833-840, 2015
33. Smith N, Masters J, Jensen C, Khan A, Sprowson A: Systematic review of microendoscopic discectomy for lumbar disc herniation. Eur Spine J 22:2458-2465, 2013
34. Telfeian AE, Veeravagu A, Oyelese AA, Gokaslan ZL: A brief history of endoscopic spine surgery. Neurosurg Focus 40:E2, 2016
35. Teli M, Lovi A, Brayda-Bruno M, Zagra A, Corriero A, Giudici F, et al: Higher risk of dural tears and recurrent herniation with lumbar micro-endoscopic discectomy. Eur Spine J 19:443-450, 2010
36. Tenenbaum S, Arzi H, Herman A, Friedlander A, Levinkopf M, Arnold PM, et al: Percutaneous Posterolateral Transforaminal Endoscopic Discectomy: Clinical Outcome, Complications, and Learning Curve Evaluation. Surg Technol Int 21:278-283, 2011
37. Walters SJ, Brazier JE: Comparison of the minimally important difference for two health state utility measures: EQ-5D and SF-6D. Qual Life Res 14:1523-1532, 2005
38. Wang M, Zhou Y, Wang J, Zhang Z, Li C: A 10-year follow-up study on long-term clinical outcomes of lumbar microendoscopic discectomy. J Neurol Surg A Cent Eur Neurosurg 73:195-198, 2012
39. Ware JE, Jr.: SF-36 health survey update. Spine (Phila Pa 1976) 25:3130-3139, 2000
40. Weinstein JN, Lurie JD, Tosteson TD, Tosteson AN, Blood EA, Abdu WA, et al: Surgical versus nonoperative treatment for lumbar disc herniation: four-year results for the Spine Patient Outcomes Research Trial (SPORT). Spine (Phila Pa 1976) 33:2789-2800, 2008
41. Weinstein JN, Tosteson TD, Lurie JD, Tosteson AN, Hanscom B, Skinner JS, et al: Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT): a randomized trial. JAMA 296:2441-2450, 2006
42. Wu X, Fan G, Guan X, Zhu Y, Huang L, He S, et al: Percutaneous Endoscopic Lumbar Discectomy for Far-Migrated Disc Herniation through Two Working Channels. Pain Physician 19:E675-680, 2016
43. Xin G, Shi-Sheng H, Hai-Long Z: Morphometric analysis of the YESS and TESSYS techniques of percutaneous transforaminal endoscopic lumbar discectomy. Clin Anat 26:728-734, 2013
44. Yao Y, Liu H, Zhang H, Wang H, Zhang Z, Zheng Y, et al: Risk factors for the recurrent herniation after microendoscopic discectomy. World Neurosurg, 2016
45. Yeom KS, Choi YS: Full endoscopic contralateral transforaminal discectomy for distally migrated lumbar disc herniation. J Orthop Sci 16:263-269, 2011
46. Yeung AT, Tsou PM: Posterolateral endoscopic excision for lumbar disc herniation: Surgical technique, outcome, and complications in 307 consecutive cases. Spine (Phila Pa 1976) 27:722-731, 2002
47. Yeung AT, Yeung CA: Minimally invasive techniques for the management of lumbar disc herniation. Orthop Clin North Am 38:363-372; abstract vi, 2007
48. Yoshimoto M, Iwase T, Takebayashi T, Ida K, Yamashita T: Microendoscopic discectomy for far lateral lumbar disk herniation: less surgical invasiveness and minimum 2-year follow-up results. J Spinal Disord Tech 27:E1-7, 2014
49. Zheng C, Wu F, Cai L: Transforaminal percutaneous endoscopic discectomy in the treatment of far-lateral lumbar disc herniations in children. Int Orthop 40:1099-1102, 2016
作者简介

戎利民,医学博士,教授、主任医师、博士生导师,中山大学附属第三医院院长、骨科主任、脊柱外科主任。国家重点研发计划项目首席科学家,中国骨科住院医师化培训示范基地主任,全国住院医师规范化培训骨科专业骨干师资培训基地主任,广东省医学领军人才。
国内著名微创脊柱外科专家---全国微创脊柱外科“Top10”专家之一,中山大学名医。长期致力于脊柱退行性疾病、脊髓损伤、脊柱畸形与肿瘤等各种脊柱脊髓疾病的微创治疗等临床工作,以及从事干细胞治疗脊髓损伤、骨代谢、脊柱生物力学等方面的基础研究。
担任国际矫形与创伤外科学会(SICOT)中国部微创外科学会副主任委员,国际脊柱内镜外科学会(ISESS)执行委员,中国医师协会骨科医师分会委员、脊柱微创专业委员会副主任委员、微创融合学组组长、脊柱显微学组副组长,中国医师协会内镜医师分会脊柱内镜专业委员会副主任委员,中国康复医学会脊柱脊髓专业委员会青年委员会主任委员、微创脊柱外科学组副主任委员,中国医促会骨科分会副主任委员、脊柱内镜专业委员会侯任主任委员,中华医学会骨科学分会委员、脊柱学组及微创学组委员,海峡两岸医药卫生交流协会海西骨科专业委员会副主任委员、微创专业委员会副主任委员,广东省医学会脊柱外科学分会侯任主任委员、青年委员会主任委员、微创学组组长,广东省医疗行业协会副会长兼骨科管理分会主任委员,广东省医师协会副会长、骨科医师分会副主任委员、脊柱专业组组长、脊柱内镜专业组组长、脊柱外科医师工作委员会副主任委员,广东省健康管理学会副会长、骨科学专业委员会副主任委员,广东省医学会骨科学分会常委、微创学组组长,广东省康复医学会脊柱脊髓分会腰椎学组组长。现担任《Spine中文版》、《中华显微外科杂志》、《中华创伤骨科杂志》、《中国骨科临床与基础研究杂志》等学术期刊常务编委与编委。
从事脊柱外科临床工作近30年,先后于德国脊柱外科中心、美国UCLA脊柱外科中心等地访问学习,具有丰富的临床诊治经验、精湛的手术技术和高尚的医德医风。
近几年,作为首席科学家主持国家重点研发计划项目1项,国家自然科学基金3项,广州市健康医疗研协同创新重大专项1项,广东省自然科学基金、广东省科技计划项目等省部级课题10余项,课题经费近3000万元。担任国家自然科学基金评审专家。已发表SCI收录期刊及国家级核心期刊论著100余篇,主编脊柱微创外科学术专著2部,获广东省科学技术奖三等奖1项,获国家发明及实用新型专利4项。





 京公网安备11010502051256号
京公网安备11010502051256号