发育性髋关节发育不良:20年间都有哪些变化?(下)
2018-05-10 文章来源:厦门市妇幼保健院 作者:作者:Pavel Kotlarsky, Reuben Haber, Victor Bialik, Mark Eidelman 译者:唐宜莘,审校:冯林 我要说
治疗
治疗的目的是在尽早获得并维持一个稳定的、同心圆复位的髋关节,同时并发症最小[4,30]。残余发育不良与复位治疗时的年龄之间存在着明确的相关性。理想情况下,在婴儿期就应该确诊并开始治疗。如果出现了诊断的延迟,发现后应当尽快开始治疗,最好是在4岁之前[4,74,76]。对于患有持续性髋臼发育不良的大龄儿童,治疗的目的是延缓或预防骨性关节炎的发生,并尽可能延迟关节置换术的年龄。
出生后即发现的髋关节的半脱位可以选择观察3周,通常情况下能够自发矫正。不推荐使用宽尿布法,因为与不治疗的病例相比,并未显示出更好的效果。3周后,如果在体检和超声检查中仍有半脱位的表现,建议开始治疗。一出生就诊断为髋关节全脱位的患儿,建议立即开始治疗[1,5]。考昆最近的一份研究报告显示,在临床上发现婴儿期不稳定但没有脱位的髋关节,或被超声诊断为轻微髋关节发育不良的病例,观察2到8周后再根据情况确定是否需要治疗,减少了需要治疗的比率,同时并没有显著增加晚期的发育异常和手术比例[63]。
Pavlik吊带
这是目前最常用的治疗婴儿期髋关节不稳定的工具[77]。替代方案包括Craig 和Von Rosen支具。虽然没有比较研究,但所有的三种外展支具都优于未治疗的病例。Craig 和Von Rosen支具可能略优于pavlik吊带[78],但pavlik吊带仍然是治疗小于6个月髋关节发育异常的标准治疗方法,也是安全且高效的,成功率大于90%[79-83]。前肩带的功能是屈髋,后肩带防止髋关节的内收(避免髋关节的极端外展,与AVN发生密切相关)。其适应症为在尚未站立的婴儿期可复位的髋关节发育不良。需要密切的随访,通常是每周1次。如果髋关节在3周后仍不能复位,应考虑其他治疗方式[1]。继续在脱位的状态下使用吊带将可能会促进髋臼的发育不良的进一步恶化,增加闭合复位的难度(“Pavlik吊带病”)[84-85]。报道指出这种情况下的AVN发生率也明显升高[86-91]。
最近的一项研究调查了不同的高危因素(年龄、性别、侧别、家族史、臀位产、头胎女孩、羊水过少、襁褓包与超声检查髋关节发育异常严重程度)对pavlik吊带治疗成功率的影响。年龄是与治疗成功率相关的的单一影响因素。作者的结论是,对于大于等于4个月的患儿首次采取Pavlik吊带的治疗效果不佳,同样的,对于那些全脱位的髋关节或严重的髋臼顶部缺陷的患儿也是如此[92]。另一项研究观察了超声检查结果与Pavlik吊带治疗失败间的关系。描述了两种与治疗结果有关的静态超声检查结果。一种是股骨头位于盂唇下方时,治疗成功率明显升高,而股骨头明显高于且位于盂唇外侧的情况,往往提示治疗将要失败[93,95]。双侧DDH并不认为是Pavlik吊带治疗失败的危险因素。
股神经麻痹是一种罕见但严重的临床并发症。通常出现在患侧,治疗的第一个星期结束时,可以在几天到2周内逐渐缓解。这一并发症被证明是治疗失败的有力预测,股神经功能恢复的时间和Pavlik吊带治疗成功的概率之间有相关性(快速恢复是预测治疗成功标志)[96]。
瑞士最近的一项研究报告显示,对0-6岁的婴儿用一个外展支架代替了pavlik吊带治疗,结果与用pavlik吊带治疗的结果相比较相差无几。但对病人和医生来说,使用外展支架更容易。然而,这只是一个回顾性的研究,病例数较少,需要更多的研究来得出更加肯定的结论[97]。
大多数作者都不推荐6月龄后继续使用Pavlik吊带。然而,最近的一项回顾性研究结果显示,在6-24月龄接受Pavlik吊带治疗的一组DDH患儿的预后情况,Graf 3型髋关节脱位效果满意,Graf 4型无一髋成功[98]。另一项研究报告称,在5至13月的患儿中,Pavlik吊带也能获得成功治疗,髋关节脱位程度越轻成功率越高[99]。这两项研究使用的治疗时间都比通常接受的3周时间更长。考虑到父母的依从性,大龄患儿应用Pavlik吊带治疗过程中,管理可能会相对复杂[100]。也有其它研究证实改良的Hoffmann-Daimler治疗方法对6至44月的儿童也有良好的临床效果[101]。
经由Pavlik吊带治疗的髋关节发育异常或脱位,成功复位后且无挛缩发生,如仍存在不稳定,需采用固定的外展支架进一步治疗[80,102,103]。据报道,不同类型的外展支架均有效,包括Plastazote和Ilfeld外展支架[104-106]。在6到12月龄之间,间断佩戴外展支架是改善残髋臼发育不良的有效治疗措施。外展支架的最佳治疗周期仍不明确[107]。
闭合复位,蛙式石膏固定
在全身麻醉下进行的髋关节闭合复位适用于那些通过Pavlik吊带治疗未能获得稳定复位的髋关节患儿。它也被认为是对家庭经济状况不佳或父母依从性差的患儿的主要治疗方案。在6月龄前完成复位的患儿通常预后较好[1,30]。闭合复位前是否使用牵引存在一定争议。尽管一度普遍使用[108],但目前的趋势是减少使用牵引。动态髋关节造影检查有助于评估复位的质量、髋臼与股骨头的包容情况以及固定的最佳位置[4]。
“安全区”是髋关节复位后维持复位的外展角度区间。内收肌肌腱切断术(无论是切开还是经皮)能够通过降低髋关节外展受限而扩大安全区间,从而增加了外展角度。注意避免固定髋关节于极端外展位,外展角度的大小与AVN的发生率有关。闭合复位后,注意大转子处的石膏塑形,维持90-100度的髋关节屈曲且控制外展。通过有限的CT或MRI序列研究证实复位[109,110]。蛙式石膏固定3月后更换外展支具。通过一系列的放射摄片随访观察髋关节发育的情况。大多数在18月以后闭合复位成功的患者,大多数需要二期手术治疗[4,111]。
使用逐步牵引来缓慢复位也是一种闭合复位的方法。报道的复位率很高,而AVN的发生率较低;然而,其中许多患者存在残余髋臼发育不良,需要再次进行髋臼截骨术进一步治疗。同时需要长时间的牵引和住院治疗,这对儿童及其家庭来说存在一定困难[112-116]。
切开复位和髋关节重建
通常情况下,18月以上的儿童会考虑切开复位。 但是,对于所有未能通过闭合复位实现髋关节稳定同心复位的儿童,均是切开复位的适应症。
切开复位有不同的入路选择。内侧入路无法同时行骨盆截骨术及关节囊紧缩术,限制了其只能用于18个月龄以下的患儿。 目前有几种不同的改良方法。 内侧入路损伤小,避免劈开髂骨骨骺,且能直接分离暴露髋关节内侧的组织结构。 然而,内侧切口可能危及股骨头的血液供应,一些作者指出内侧入路和股骨头坏死之间存在关联[117-119]。 虽然未经证实[120,121],但仍然限制了内侧入路的使用。 目前正在尝试微创手术方法,如使用关节镜手术来松解髂腰肌肌腱、切断圆韧带并清理发育不良的髋臼基底部[122,123]。改良的后内侧入路是另一种切开复位的术式,适用于18个月龄以内的患儿。内收长肌肌腱和髂腰肌肌腱可以通过后内侧入路进行松解。如果未达到同心圆复位,则进行关节囊切开术,目前随访效果满意[124-126]。
改良的S-P前外侧入路常用,可以同时进行骨盆截骨术,关节囊紧缩,并且通常只需要短期的石膏固定 因此,通常是18月以上患儿的常规术式[4,23,127]。
切开复位后再脱位发生率差异较大。通常,切开复位失败主要与手术操作有关,如前内侧关节囊和下方的组织结构松解不足。在切开复位后髋关节再脱位的一个常见原因是髋臼横韧带在初次的手术中没有完全松解。还发现残留的髋臼内的圆韧带残端阻挡导致再脱位的发生。 这强调了完全松解所有阻挡复位的结构的重要性,包括需要完全松解髋臼横韧带[4,128-130]。 切开复位失败的高危因素尚无完整的评估和分析。最近的一项回顾性对比研究发现了这些可能的高危因素:右侧(或双侧)受累,耻骨宽度增大以及蛙式石膏固定时外展角度的丢失。在一些情况下,股骨头发育不良或股骨颈前倾角矫正不足被认为是原发性手术失败的原因[131]。
为降低再脱位的发生率,出现了一些改良的术式。如圆韧带移植手术,文献报道结果良好。 这个方式是通过髋关节内侧入路来完成的[132,133]。 另一项技术是使用经皮克氏针在成功复位后固定髋关节。这种技术可以配合常用的前外侧入路进行,目前随访效果满意。 据报道,复发率降低,但没有增加并发症,如AVN,Y软骨过早闭合和化脓性关节炎[134,135]。
切开复位后,蛙式石膏固定6周,髋关节外展30度,轻度的屈曲和内旋固定。 石膏拆除后,建议进行康复治疗[134,135]。
股骨截骨术可以通过降低复位后髋关节内的压力而促进复位并降低股骨头缺血坏死的发生率。它允许外科医生同时进行缩短并矫正过度的股骨前倾角。股骨头复位后,可能引起髋关节压力增加时,均应进行股骨短缩。短缩的长度取决于髋关节切开复位后股骨段之间的重叠量[4]。在最近的研究中,没有同时进行股骨截骨术的切开复位复位往往预示着患儿可能需要进行二次手术,作者总结说,在初次切开复位期间进行股骨截骨术的适应征应该放低[136]。尽管一般认为DDH患儿股骨前倾角通常是增大的,但一些研究并未显示与正常髋关节相比前倾角大小存在明显差异[137,138],而另一些研究却截然相反[139]。 因此,股骨去旋转截骨术的适应证仍不清楚。早期的研究报道了常规进行股骨去旋转截骨术[140,141];然而,最近的文献不支持这种做法[142,143]。应该指出的是,所有这些研究利用不同的方法来测量股骨前倾角。最近的一项研究显示,DDH患儿股骨前倾角发育是不一致的,应根据具体情况进行评估以确定是否需要进行股骨去旋转截骨术[144]。
当髋臼覆盖不足时,骨盆截骨术用于治疗持续存在的髋臼发育不良。在1.5-3岁患有髋臼发育不良的患儿在开放复位时是否需要髋臼成形手术是有争议的。 一种方法是延期行髋臼手术,在切开复位后定期评估髋臼发育情况。若髋臼持续发育不良,且患儿生长塑形能力已接近完成时再行手术治疗。然而,近年来,倾向于在初次治疗时,同时行髋臼手术(单纯髋臼截骨术-Salter[145,146])以使正常髋臼的发展潜力最大化[74,147,148]。 最近的一项研究比较了15月至4岁的患者股骨内翻去旋转截骨术后的髋臼发育和Salter骨盆截骨术后髋臼的发育情况,作者得出结论:髋臼切开复位和髂骨截骨术后髋臼塑形相较于切开复位加股骨去旋转截骨术更有效[149]。经过髂骨截骨术治疗的患者长期随访显示,术后45年54%患者不需要进行关节置换[150]。
3岁以上的患儿,由于其髋臼塑形能力的不确定性,常规进行髋臼截骨术。股骨去旋转截骨术通常也是需要的。对于髋臼手术,可以进行Salter或Pemberton截骨术(图3)。 Salter截骨术的主要适应症是已经同心圆复位的髋关节的股骨头前外侧覆盖缺失,而浅髋臼是相对禁忌症。截骨端需要放置骨块并进行内固定。在1.5-4岁的患者中应用这两种截骨术效果最好。Pemberton截骨术是一种不全截骨术,通过Y软骨铰链改善股骨头覆盖(图4)。由于这是一个不全截骨术,它本质上是稳定的,不需要内固定。石膏固定8周。该术式适用于1.5岁以上的患者,直到骨骼发育成熟[74]。
也有报道了Salter和Pemberton截骨术的组合,称为Pembersal手术。
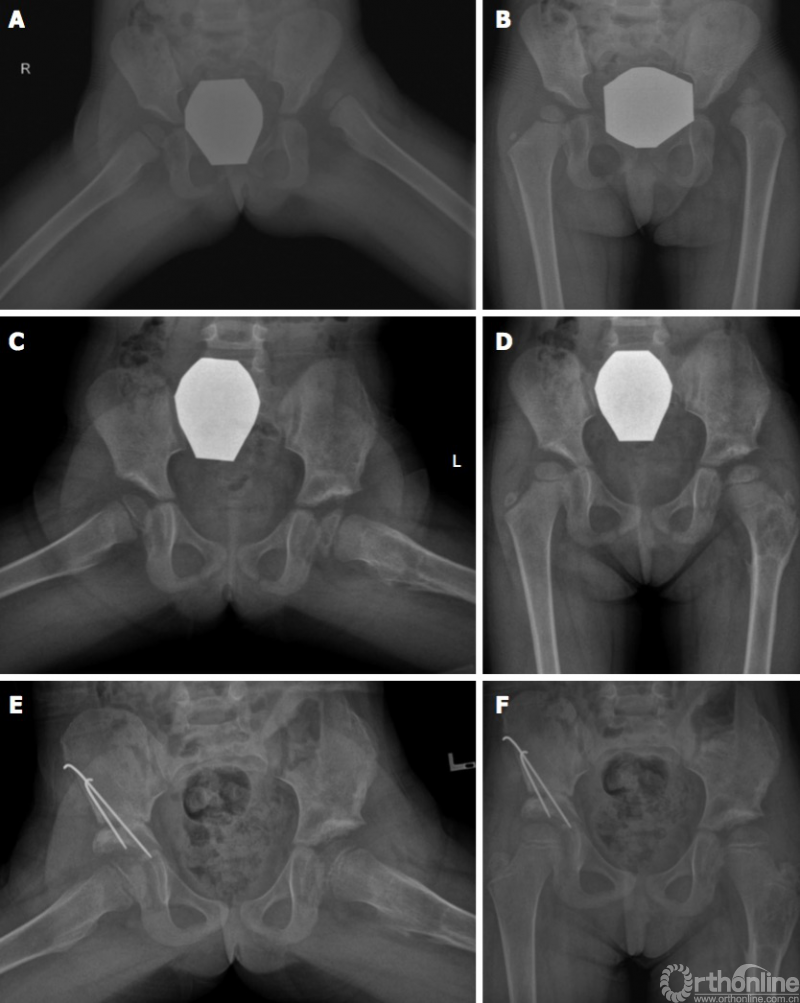
图3髋关节重建。 A,B:女性患者,在2.5岁时被诊断患有髋关节双侧发育异常;C,D:左侧髋关节重建术,包括切开复位,Salter截骨术和股骨去旋转短截截骨术,在移除内部固定装置之后的X线情况;E,F:由于右侧持续轻度髋关节发育不良,在4岁时进行Salter截骨术。
这种手术的主要并发症是Y软骨的医源性损伤。文献报告的结果令人满意; 然而,该术式较之其它术式相比,其优势也尚不清楚[151,152]。
在年龄较大的儿童或青少年中,如果Y软骨保持开放状态,可选择三联截骨术。Y软骨闭合后,可考虑型Ganz髋臼周围截骨术,三联截骨术或姑息性髋臼周围截骨术(如Chiari或Shelf手术)。 在Steel[153]描述的三联截骨术中,髋关节同心圆复位是一个先决条件。 它允许髋臼断端有的较大的活动度,使髋关节中心内移并改善步态力学。但需要进行植骨和内固定[154]。改进后的三重截骨术获得了更好的早期结果[155,156]。内镜下施行三联截骨术也在尝试之中;虽然技术要求很高,但初步研究证明手术并发症发生率下降[157]。Ganz髋臼周围截骨术仅适用于骨骼发育成熟的患儿,因为其截骨端穿过Y软骨(图5)。术后截骨端非常稳定,术后即可使用拐杖负重。 然而手术技术难于学习并掌握[74]。 髋臼发育不良行髋臼周围截骨术的长期随访结果已有报道。所有这些研究都是在行不同类型的关节成形术。术前关节炎的分级是一个明确的导致手术失败的高危因素。现在数据一致证明了骨盆截骨术在治疗有症状的髋臼发育不良上的疗效。
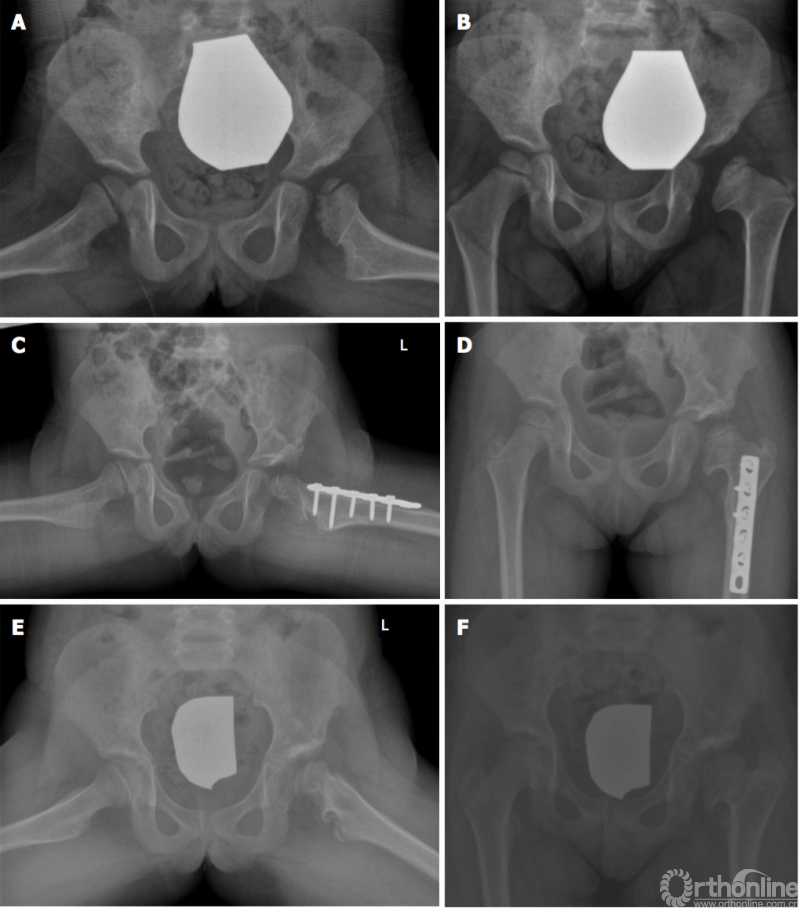
图4髋臼成形术。 一名女性患者在6月龄时超声检查确诊为左侧DDH。 接受了手法复位石膏固定。 3岁时随访的X线片上观察到左股骨头出现AVN(A,B);C,D:5岁时行左侧股骨髋臼成形加股骨去旋转截骨矫形术,E,F:8岁时的随访X线摄片结果。 DDH:髋关节发育异常;AVN:股骨头缺血性坏死。
当股骨头与髋臼间的同心圆复位不能获得时,往往转向姑息性治疗,通过手术增加了负重面及关节囊化生形成关节面。通常一并行股骨内翻或外翻截骨术。如果有适度的关节活动范围、关节间隙和相对轻微的骨关节炎,8岁以上的患者进行Chiari手术可以取得良好效果[162,163]。为了增加髋臼的包容,通过造盖手术可以增加髋关节的承重面积。文献指出,当无法取得同心圆复位、没有严重的骨关节炎和其他截骨术后需要增加包容时,推荐使用slotted-shelf造盖手术,因其较之其他方法能够提供更好的力学稳定性。
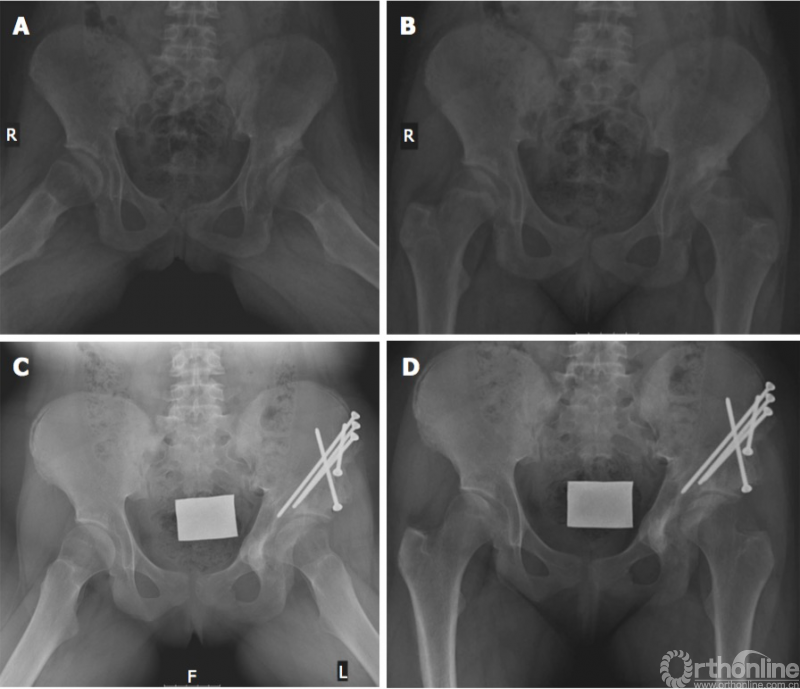
图5在青春期早期诊断出患有髋关节发育不良的女性患者。 A,B:在13岁时诊断DDH时的X线片;C,D:在左侧的Ganz截骨术后两年拍摄的X线片。 DDH:髋关节发育异常。
随访
大多数骨科医生都认可,对于有DDH病史的儿童,应持续随访直到骨骼成熟[1,6]。 然而,一些研究对放射线监测的必要性提出了疑问[165-167],而另一些则强调其重要性[17,48,168]。 不能忽视Pavlik治疗成功治疗后残留髋臼发育不良的发生率[79,169,170]。 由于患者预期寿命的延长,对辐射的后期影响引起了关注[171,172]。 最近的一项回顾性研究发现,早期诊断为DDH,治疗后正常的儿童的在6月龄和12月龄放射线检查发现髋臼发育不良的比例分别为17%和33%。 根据这些数据,作者的结论是,在Pavlik治疗后或自发恢复正常的婴儿,在6月龄和12月龄时的骨盆平片检查可以发现早期的发育不良并进行干预。但该研究无法推断出12月龄以后是否需要长期放射学随访[173]。英国报道了一组DDH的患者治疗经超声检查正常后仍有4%再次出现发育不良。他们建议在6个月左右开始行骨盆X线检查并进行长期随访[174]。 另一项研究评估了有单侧髋关节发育不良患儿,其对侧髋关节也出现发育不良的情况,童年早期进行全面和定期的评估中并没有被发现。作者表明,随着孩子年龄增长,髋部轻度发育不良可能会发展[175]。这强调了全面及定期的查体和影像学检查的重要性。
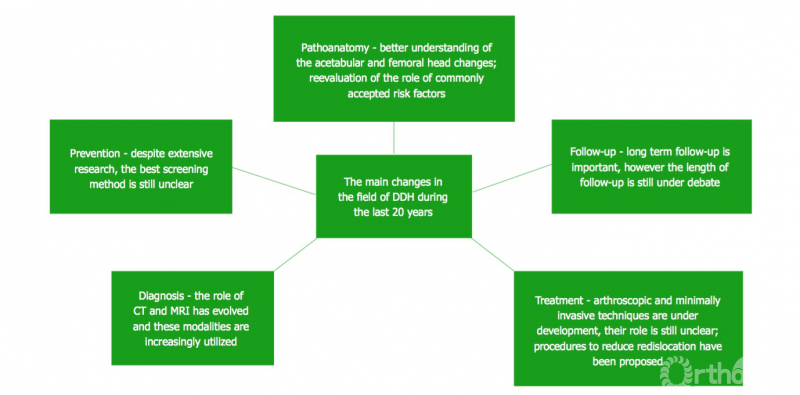
图6总结了过去20年DDH领域的主要变化。
结论
儿童髋关节的正常发育依赖于股骨头与髋臼同心的稳定性。DDH的早期诊断和治疗对于获得最佳功能预后至关重要。 DDH中的髋臼的病理变化已被广泛了解。 近来研究者们也开始关注并研究股骨头相应变化。 普遍认为的导致DD的高危因素受到质疑,同时探索了新的危险因素,从而使我们更深入的理解这种疾病。最明显的可能是一些习惯上的改变,从传统的下肢完全伸展并拢的包裹在一起,到更为安全的轻度屈髋体位,降低了DDH发病率。 未来,基因研究可能会使我们更好地了解导致这种疾病的分子机制。 为了将我们理论转化为临床实践,仍有许多临床研究需要完成。
由于早期诊断和治疗对于获得最佳功能结果至关重要,因此寻找最佳筛查方案的就是最关键的部分。 尽管这些年做了很多工作,但是仍有许多髋臼发育不良未能早期发现。 尽管超声检查是观察4月龄以内儿童髋臼发育的首选技术,但其在新生儿髋关节筛查中的意义仍存在争议。对于高危新生儿的长期随访建议也并无规律可循。我们建议对所有具有危险因素的新生儿在4至6周龄时接受超声检查,然后定期进行超声随访直至1岁。我们还建议对所有因髋关节发育不良而治疗的儿童进行放射学随访直至3岁。
影像学检查及其在DDH的筛查、随访及治疗中的应用发展迅速。超声检查被确立为筛查和随访疑似DDH的婴儿至股骨头骨化核出现前的最佳影像检查方式。X线检查在更大一些的孩子中,应用于鉴别其他情况并进行评估和随访。在年龄较大的患儿中,CT越来越多地被使用做发育不良的评估。低剂量辐射的检查方法正在发展中。由于没有辐射且具有比任何其他成像模式更好的显示软组织解剖结构的能力,所以MRI正在得到普及。 并开发了耗时更短的成像方法。 对比增强MRI在将来还可用于评估复位和固定后股骨头的血流灌注的评估。
为了比较不同的治疗方案和手术方式的利弊,已经进行了许多研究。 Pavlik吊带仍然是小年龄婴幼儿DDH的主要治疗方法。未能通过Pavlik吊带治疗获得稳定复位的患者需要闭合复位和石膏固定。“安全角”概念的引入降低了与这种治疗相关的AVN的发生率。
闭合复位治疗后失败的患者需要进行切开复位。 年龄在18个月以上的患者通常需要同时进行髋关节的重建手术。 在寻找基于畸形和患者年龄的最佳治疗方案时,已经进行了大量的研究,比较了不同的手术方法和不同的治疗方案。出现了一些新的治疗方案并取得了进展,例如微创和关节镜手术。 明确了导致初期手术失败的一些共同特征,并评估了股骨缩短和去旋转截骨术的作用。 但是大量的、高质量的对照研究依然缺乏,并且年长儿的DDH治疗主要还是基于主治医师的临床经验。





 京公网安备11010502051256号
京公网安备11010502051256号