操纵杆技术治疗儿童多向不稳定肱骨髁上骨折的临床报告
2017-05-24 文章来源:内蒙古医科大学第二附属医院 作者:Eduardo N. Novais, MD,* Marco A.P. Andrade, MD, PhD, w and Davi C. Gomes, MD 译者:韦宜山 我要说
作者来自美国科罗拉多大学附属儿童医院
背景:多方向不稳定肱骨髁上骨折远端,在弯曲及伸直位呈现严重的不稳定性,如果实施闭合复位经皮克氏针内固定术是具有挑战性的,可能无法通过传统的方式完成复位和固定。
方法:回顾性分析8个患儿(4男和4女),平均年龄在7.6岁(范围,5.3至10.9岁),患儿行闭合复位经皮克氏针内固定时使用一种用于多向不稳定肱骨髁上骨折的操纵杆技术。根据Flynn评定标准来评估临床表现和肘关节功能。在末次随访时拍摄的X线片与术后即刻X线片以及正常对侧肘关节X线片进行比较。
结果:平均随访14.5个月(12至24个月),患肢和健侧之间根据外观、功能和影像学评价并无差别。没有发生并发症:如钉道感染、内固定失效、骨折畸形愈合,肘内翻,医源性神经损伤,或需要进一步的手术治疗等并发症。
结论:操纵杆技术是一种安全有效的方法,可以避免在闭合复位儿童多向不稳定肱骨髁上骨折失败,以及需要开放复位而出现有创和令人沮丧的后果。
证据等级:四级病例系列。
关键词:肱骨髁上骨折,多方向不稳定,闭合复位,经皮固定
前言:肱骨髁上骨折(SCFH)是儿童肘部最常见的骨折1,2。根据Gartland标准,传统的分类是基于位移的方向和程度3。在最近的一项回顾性研究中,利奇等人描述了一种改良GartlandⅣ型骨折,在297例小儿肱骨髁上骨折中,约占3%。这些骨折的特点是被一个无效的破碎骨膜包裹,无论是在屈曲或伸直状态下都是极不稳定的(4.5)。
儿童肱骨髁上骨折的治疗目标是接近达到解剖复位和维持此解剖复位,直到骨折部位正常愈合,从而最大限度地减少并发症的风险。闭合复位经皮穿针固定已成为治疗的标准方法(6.7),虽然在最佳的克氏针排布上仍存在争议(5.8-10)。然而,对于IV型骨折,在达到复位方面很困难,内在的、多向不稳定可能是切开复位的指征。本研究的目的是(1)介绍闭合复位及经皮穿针内固定术中操纵杆技术的使用。(2)报告术后一系列经Flynn评定标准测量(11)的儿童多向不稳定髁上骨折的影像学、外观和肘关节功能的临床结果。
方法
我们对2006年6月至2008年7月间,所有涉及我们机构的、发生完全性移位并且最初被诊断为扩展Gartland III型的患儿进行了一次回顾性调查。
为本研究入选标准为年龄介于2和12岁,且在术前准备包括覆盖上肢前,就已经诊断为远端碎块无论在伸直或屈曲状态下都有移位的、完全不稳定的肱骨髁上骨折(SCFH)。排除开放性骨折、血供不足或者发生骨筋膜室综合征的患儿。术前检测为阴性、并按典型Gartland III型骨折治疗的患儿不包括在这项研究中。统计数据包括年龄、性别、损伤机制、骨折类型、骨折部位、相关骨折,骨折远端碎片的初始偏离方向,以及在术前报告到外科手术期间数据的收集。所有患儿均由同一位外科医生(ENN第一作者)按照标准流程实施手术。我们的研究事先获得了机构审查委员会的批准。
手术治疗方案
全身麻醉诱导后,患儿取仰卧位,并且患肢放置于手术台的边缘。术前的计划是在患肢准备好之前即进行了多项不稳定测试,先对那些伴有完全性移位的SCFH患儿进行闭合复位尝试。应用牵引降低冠状面移位,在肘关节屈曲位下,推挤尺骨鹰嘴和肱骨远端,直到畸形被矫正。在手术室进行术前准备及悬挂患肢之前,尝试是否能减小或闭合骨折判断骨折的稳定性。在闭合复位中,通过远端骨折段在屈曲及伸直位下的移位来确定是否是不稳定骨折。细心地进行初始复位,我们试图避免复位本身造成骨折的不稳定,并且成为不稳定骨折的原因。对于多方向不稳定的骨折,病人取仰卧位,手臂伸展放置在透亮亚克力板上。图像增强器放置在与手术台平行的地方,同时用C臂将患肢环绕以获取前后位置及肱骨远端X线片。然后对患肢进行适当的术前准备,同时在无菌方式下覆盖患肢。
将C臂机放置在床的侧面,以便于在初始阶段纠正短缩和水平方向的旋转畸形。在已经应用纵向牵引并且骨折端没有恢复的情况下,肘关节屈曲大约90度,同时触诊明确骨折远折端的情况。在X线引导下,将一根2.0MM的克氏针经皮穿过肱骨小头。这枚克氏针将作为一个操纵杆提供骨折端解剖复位,在前后位(AP)视角下,它应该被放置在远端骨折片段横向的中间位置,并定位于中心或指向肱骨远端内侧柱。助手一只手稳稳抓住肱骨近端,而另一只手握住着手腕轻轻牵引并将肘部充分屈曲以便将骨折端完全对齐。(图1)轻轻转动肱骨近端段直至远端骨折端得到一个完美的侧面图像。操纵杆是用来在轴向平面旋转远侧片段的,直到它与近端片段对齐(图2)。应该得到部分恢复的肱骨远端外形的图象。在整个过程中,必须保持其近端片段稳定及保持不动,不需要进一步的动作。随着轴向平面(旋转)畸形的校正,C臂旋转到前后位置,通过推动内侧或外侧髁校正在冠状面上的任何移位。无论在内翻或外翻时,我们试图避免突然的移动,因为它可能与这种严重不稳定骨折在轴位和矢状位完全失去调整有关。一旦获得前后的对齐,C臂机旋转回侧面观。用操纵杆在伸展或屈曲位小心的操作远端片段直到矢状面畸形完全纠正。一旦完成复位,将操纵杆穿过骨折端近端以便进一步穿过内侧皮质。将第二及第三根克氏针用不同的方式插入,同时尽量让两根针远离彼此。在前后位,侧位及斜位等情况下,轻轻地在内翻外翻及内旋外旋时给与压力,以评估骨折复位程度及稳定性。将病人放在预先装好的中立位石膏托内,前臂屈肘约60度到70度。3-4周后,骨折愈合(骨膜反应及骨性愈合通过骨折部位),在下达相关医嘱后,于办公室经皮肤拔出克氏针。
在末次随访时,由不参与患儿临床护理的独立观察者用塑料量角器测量病人的肘关节活动范围和提携角(DCG)。根据Flynn评定标准来评估临床表现和肘关节功能的临床结果。在最后一次随访患儿时,将术后立即拍摄的正位和侧位X线片与正常对侧肘关节X线片相对比。鲍曼角和双肘的humerocapitellar角(即Baumann角,也就是“肱骨干长轴与通过肱骨小头骺板的轴线之间的夹角即Baumann角,正常的接近75°度。译者注)按以前描述的方法记录。在最后进行的影像学操作和临床评估中,都由一个不参与照顾病人的作者来完成。在最后随访时,用t检验进行比较受伤和正常肘部的鲍曼角和双肘的Baumann角。在一年的随访后,立即使用配对t检验确定Baumann角的标志性改变,有差异的标准为P<0.05.
结论
4男和4女,平均年龄为7.6岁(范围,5.3至10.9岁)。平均随访时间为14.5个月(范围,24至12个月)。在术前影像学评估方面,所有骨折均摆放在矢状面和侧冠状面的情况下拍摄。所有骨折中,远端的片段都是完全不稳定的,在术前测试中可以向任何方向活动。损伤和手术过程的平均间隔为19.2小时(范围,8至31小时)。
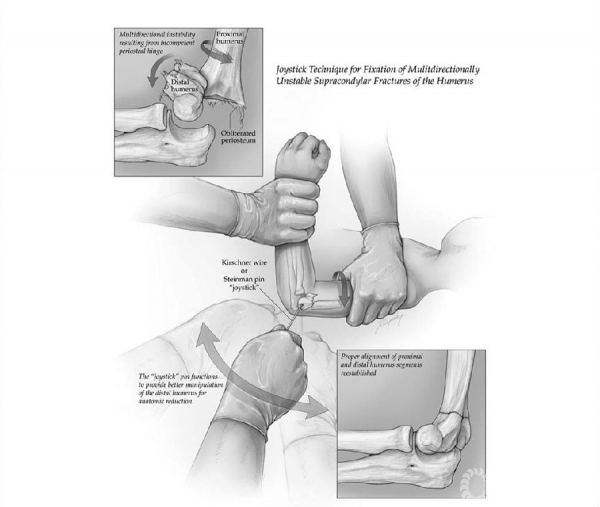
图1。多向不稳定性骨折。如左上角的图所显示,周边骨膜完全撕裂,骨折的远端片可以在屈曲和旋转时移动。中央这幅图展示了减小和固定骨折的技术手法。纵向牵引后,助手手一只手抓住并稳定肱骨近端。轻轻转动肱骨近段直至获得一个完美的远端骨折端侧面图像。助手还要握住患儿手腕并在肘关节屈曲成足够角度时轻柔的牵拉使骨折端复位。操纵杆用于在矢状面上旋转远端骨折片段,直至与近端骨折片段对齐。右下角表明了远端肱骨解剖复位的位置。
在最近的临床随访评估后,基于外观、功能和影像学评价,表明受伤侧与正常侧肘部之间无差异(表1)。穿针后立即测量平均鲍曼角为69.9°±1.9度(范围66到72度;95%可信区间,68.2-71.5度),在最后一次随访时平均鲍曼角为70.8 ± 2.4度(范围68到75度;95%可信区间,68.7-72.8度)(P = 0.19)。最终在患侧与正常侧之间相比较,鲍曼角(P=0.74)之间的差异无统计学意义。根据Flynn外观和功能的标准,所有的患儿都显示出优异的结果,提携角缺失在0至5度之间,肘关节运动损失<5度(表1)。
有1例单独的早期骨间神经感觉异常在3个月后完全恢复。无并发症如针道感染、内固定失效、骨折畸形愈合、肘内翻,医源性神经损伤,或需要进一步手术治疗的病例。

图2。一个5岁男孩的肱骨远端多向不稳定肱骨髁上骨折。A、多向不稳定骨折:伸直位时远折端分离及向后移动。B、在试图减小骨折移位后,远端骨折端已经先移动了。在病人术前准备及铺单之前就已经完成,因为该手术要求将病人手臂保持固定,C臂机环绕在肘关节周围。C.在轴向平面(旋转)中,这2个片段严重的移位。D、应用纵向牵引和操纵杆(2毫米)横向穿过未复位的肱骨小头。E.因为远端的片段是完全松动的,所以尝试用曲肘来取代之前的位置关系。F、轻轻转动肱骨近段直到获得一个完美的骨折远端侧面图像,操纵杆是用于在轴向平面旋转远端片段直到它在轴向平面(旋转)与近端片段对齐。注意,在矢状面骨折还未复位。G、C臂机在前后位(AP)旋转以发现骨折远端的横向位移。H.在冠状面上,可以通过轻轻的平移远端片段减小骨折移位。I.C臂机再次旋转到侧面。用操纵杆来纠正矢状面移位和远折端的成角畸形。J.在骨折复位后,操纵杆穿过骨折部位。K,另外两枚克氏针通过肱骨小头侧面穿入。L、C臂机拍摄正、侧位图像,最终确认骨折的解剖复位。
讨论
传统意义上,儿童肱骨髁上骨折的治疗是基于Gartland分类系统。最近IV型髁上骨折已被利奇等人(4)添加到的传统分类中。由于骨膜环形撕裂,在屈曲和伸直位都呈现严重的不稳定性。在这项研究中,我们呈现了8例用操纵杆技术来完成闭合复位及经皮穿针内固定来治疗儿童多向不稳定骨折的结果。
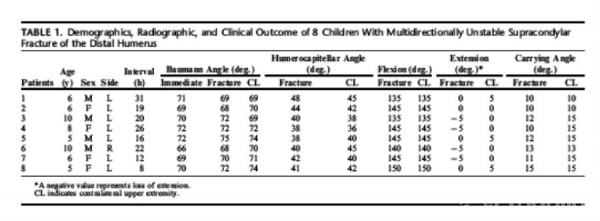
负值表示伸展丢失。CL 表示健侧上肢。
我们研究的局限性包括缺乏与其他形式复位和固定的直接比较。这种骨折类型很少会遇到,因此很难从一个单一的机构获得大量相同的病例。二,我们的样本量太小以至于我们不能明确得出远折端移位型肱骨髁上骨折对骨折稳定性有直接影响的结论。
本研究回顾了一个其他系列的、由8例采用改良手术技术处理的、多向不稳定肱骨髁上骨折患儿的临床结果。利奇等人描述了9例采用闭合复位经皮穿针内固定技术治疗的患儿,进针方向为外侧进针或内外侧交叉进针。作者建议在骨折复位完成前,2MM克氏针应放置在远端骨折块的侧面。作者开始用牵引及内翻和外翻辅助的手法矫冠状面畸形。随后,矢状面畸形的矫正是通过弯曲或伸展肘来完成,如果需要也可以将前路或后路互相转变。我们发现在这种严重不稳定骨折中,要在穿克氏针之前获得解剖复位和并稳定将是很难的。这里描述的方法确保我们能够进行微小而精确的操作来进行适当的复位及穿针,避免复位失败风险的同时又提升克氏针的使用技术。在远端片段中央只应插入1个克氏针,并将进一步被用作操纵杆,以获得在轴向和矢状面的解剖复位。因为这种骨折严重的多向不稳定,在打算最终复位之前应将肱骨远端与近段在轴向平面(旋转)对齐。这是通过观察近端和远端骨折块的正侧位投影完成的,也就是在就肱骨小头上出现一个沙漏状的阴影。在旋转移位对齐后,通过轻轻地推挤远端片段以调整侧方中心来完成冠状面的对齐。最后,在侧位片中,用操纵杆来纠正骨折远端的剩余的屈曲或伸展角度异常。一旦获得解剖复位,将操纵杆前移的同时通过操作操纵杆保持复位状态。另外两个克氏针常规在侧面以远离的方式插入内侧和外侧柱。生物力学研究已经表明,交叉穿针比侧向穿针提供更大的旋转稳定性。然而,使用3个侧向穿入克氏针提供与交叉穿针类似的扭转强度。(13.14)侧方进针在避免医源性尺神经损伤方面更有优势。在最近的一项克氏针技术的系统回顾中,根据布劳尔等(10)报道,内侧和外侧进针损伤尺神经的风险是侧方进针损伤尺神经风险的4.86倍。在这种严重不稳定骨折中闭合复位是很困难的,并且有可能达不到完全的复位。虽然儿童肱骨髁上骨折切开复位可达到满意的临床疗效(15),已经有报道称切开复位并发症的发生率较高。本文的操纵杆技术可以用于闭合复位并且完美实现了美观和功能的需要,在由弗林标准测量的所有8例患儿中,没有任何并发症:如肘内翻畸形,肘关节运动受限,感染,或需要进一步的手术治疗的病例。以前的研究已经表明,手术前8到21个小的延迟不会增加切开复位或不理想后果发生的几率(17.18)。在这个系列中,受伤和手术治疗之间的平均间隔为19.2小时。
在我们研究结果的基础上,我们得出结论:本文所讲述的使用操纵杆闭合复位穿针技术是一种安全有效的方法,可以避免在闭合复位儿童多向不稳定肱骨髁上骨折(IV型)失败,以及需要开放复位而出现有创和令人沮丧的后果。在应用一个初始的多向不稳定试验确定这种罕见的骨折后,根据情况仔细的制定术计划,并且可以推荐给那些发生完全性移位的肱骨髁上骨折患儿,尤其是那些向后外侧移位的患儿。无论何时当确定患儿为多向不稳定肱骨髁上骨折时,手术室应做好充分的准备,以便C臂机能够环绕患儿以取得远折端的前后及侧位图像。
REFERENCES
1. Beaty JH, Kasser JR. Fractures about the elbow. Instr Course Lect.1995;44:199–215.
2. Cheng JC, Ng BK, Ying SY, et al. A 10-year study of the changes in the pattern and treatment of 6493 fractures. J Pediatr Orthop.1999;19:344–350. 3. Gartland JJ. Management of supracondylar fractures of the humerus in children. Surg Gynecol Obstet. 1959;109:145–154.
4. Leitch KK, Kay RM, Femino JD, et al. Treatment of multidirec-tionally unstable supracondylar humeral fractures in children. A modified Gartland type-IV fracture. J Bone Joint Surg Am.2006;88:980–985.
5. Omid R, Choi PD, Skaggs DL. Supracondylar humeral fractures in children. J Bone Joint Surg Am. 2008;90:1121–1132. 6. Kasser JR, Beaty JH. Supracondylar fractures of the distal humerus.In: Beaty JH, Kasser JR, eds. Rockwoodand Wilkin’s Fractures in Children. Philadelphia: Lippincott Williams & Wilkins; 2006:543–590.
7. Wilkins KE. Supracondylar fractures: what’s new? J Pediatr Orthop B. 1997;6:110–116. 8. Kocher MS, Kasser JR, Waters PM, et al. Lateral entry compared with medial and lateral entry pin fixation for completely displaced supracondylar humeral fractures in children. A randomized clinical trial. J Bone Joint Surg Am. 2007;89:706–712.
9. Skaggs DL, Cluck MW, Mostofi A, et al. Lateral-entry pin fixation in the management of supracondylar fractures in children. J Bone Joint Surg Am. 2004;86-A:702–707. 10. Brauer CA, Lee BM, Bae DS, et al. A systematic review of medial and lateral entry pinning versus lateral entry pinning for supracondylar fractures of the humerus. J Pediatr Orthop. 2007;27:181–186. 11. Flynn JC, Matthews JG, Benoit RL. Blind pinning of displaced supracondylar fractures of the humerus in children. Sixteen years’experience with long-term follow-up. J Bone Joint Surg Am.1974;56:263–272.
12. Acton JD, McNally MA. Baumann’s confusing legacy. Injury.2001;32:41–43.
13. Lee SS, Mahar AT, Miesen D, et al. Displaced pediatric supra-condylar humerus fractures: biomechanical analysis of percutaneous pinning techniques. J Pediatr Orthop. 2002;22:440–443.
14. Zionts LE, McKellop HA, Hathaway R. Torsional strength of pin configurations used to fix supracondylar fractures of the humerus in children. J Bone Joint Surg Am. 1994;76:253–256.
15. Kumar R, Kiran EK, Malhotra R, et al. Surgical management of the severely displaced supracondylar fracture of the humerus in children. Injury. 2002;33:517–522.
16. Aktekin CN, Toprak A, Ozturk AM, et al. Open reduction via posterior triceps sparing approach in comparison with closed treatment of posteromedial displaced Gartland type III supra-condylar humerus fractures. J Pediatr Orthop B. 2008;17:171–178.
17. Leet AI, Frisancho J, Ebramzadeh E. Delayed treatment of type 3 supracondylar humerus fractures in children. J Pediatr Orthop.2002;22:203–207.
18. Mehlman CT, Strub WM, Roy DR, et al. The effect of surgical timing on the perioperative complications of treatment of supra-condylar humeral fractures in children. J Bone Joint Surg Am.2001;83-A:323–327.





 京公网安备11010502051256号
京公网安备11010502051256号