经“Y”型软骨截骨髋臼挽救术治疗儿童和青少年TypeⅡ型骨盆尤文肉瘤
2017-03-09 文章来源:《中华骨科杂志》范宏斌 王臻 郭征 付军 吴志钢 陈国景 栗向东 李靖 我要说
尤文肉瘤的发病率仅次于骨肉瘤和软骨肉瘤,为第三大骨原发恶性肿瘤,发病率为0.3/100000。尤文肉瘤的发病高峰年龄为第二个十年,中位诊断年龄为13~19岁,年龄<10岁和>20岁的病例较少。20世纪70年代,尤文肉瘤五年的生存率仅为10%。
近年由于放、化疗和外科手术技术改进,尤文肉瘤五年生存率已经提升至55%~75%。单一使用放疗的尤文肉瘤患者五年的生存率可达24%,但局部易复发。在放疗基础上辅加化疗后,仍有2/3的病例可查出肿瘤。外科手术是控制肿瘤复发和延 长生存期的重要手段。Wilkins等发现放、化疗辅以手术治疗后患者5年生存率可达74%,而只给予放、化疗患者的生存率仅为34%。
骨盆是仅次于股骨的尤文肉瘤第二好发部位(17.7%),其五年无转移生存率仅为35%。儿童或青少年骨盆肿瘤的切除和重建,尤其是髋臼周围(TypeⅡ型)肿瘤一直是骨科领域治疗的难点和挑战。TypeⅡ型骨盆尤文肉瘤累及髋臼,目前常采用全髋臼切除术后钉棒复合网杯重建髋臼、人工髋关节置换术、股骨-髂骨融合、关节转位等方法进行治疗。
然而,尤文肉瘤患病人群的年龄多介于10~20岁,如切除髋臼后行人工髋关节置换治疗则存在远 期翻修、假体松动等缺点,而切除髋臼后行钉棒复合网杯重建髋臼、股骨-髂骨融合、关节转位等方法治疗,则存在术后肢体功能不佳的缺点。因此,如何保留髋臼已成为研究的热点。
“Y”型软骨是位于髋臼底部髂骨、坐骨和耻骨交界处的生长板,是髋关节的次级骨化中心,在13~14岁时三骨在髋臼仍借“Y”型软骨相隔,在14~16岁,髂骨及耻骨愈合,以后髂骨和坐骨、耻骨和坐骨再相继愈合。
我们在临床工作中发现,对累及髋臼的儿童和青少年骨盆尤文肉瘤病例,病变多分布于“Y”型软骨的上、下,无一例跨越“Y”型软骨累及全髋臼,“Y”型软骨在髋臼中似乎起到了肿瘤天然屏障的作 用。因此,能否利用这一天然屏障,借助计算机辅助导航手术系统,采用经“Y”型软骨的精确截骨,在安全切除肿瘤同时又保留部分髋臼的方法治疗TypeⅡ型骨盆尤文肉瘤。
本研究回顾性分析2001年1月至2010年10月,采用经“Y”型软骨截骨、髋臼部分切除治疗8例TypeⅡ型儿童和青少年骨盆尤文肉瘤患者资料,目的是:(1)探讨该手术的适应证及手术技巧,(2)分析术后患者生存率及肿瘤控制、肢体功能情况,(3)评估经“Y”型软骨截骨行儿童和青少年髋臼挽救术的可行性。
资料与方法
一、一般资料
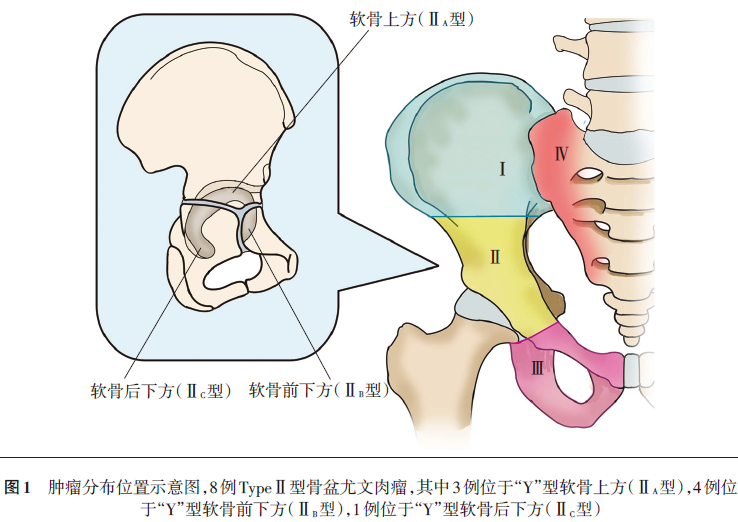
2001年1月至2010年10月,采用经“Y”型软骨 截骨、髋臼部分切除治疗8例骨盆尤文肉瘤患者,男6例,女2例;手术时年龄7~16岁,平均12.7岁。依据肌肉骨骼肿瘤协会(MSTS)分型:8例均为TypeⅡ型(累及髋臼),其中3例位于“Y”型软骨上方(我们命名为TypeⅡA型),4例位于“Y”型软骨前下方(我们命名为TypeⅡB型),1例位于“Y”型软骨后下方(我们命名为TypeⅡC型,图1)。依据X线片、MRI、CT、骨扫描、胸部CT等对肿瘤进行分期,本组患者骨盆肿瘤均为局部肿瘤,未发生远处转移。所有手术均由同一组骨肿瘤医生完成。本研究均经本院伦理委员会批准,患者均知情同意。
二、治疗流程
(一)术前化疗
所有患者术前均接受新辅助化疗,流程如图2所示,即术前7周接受异环磷酰胺(IFO,12g/m2)、术前5周接受阿霉素(ADM,60mg/m2)+顺铂(CDP,120mg/m2)、术前3周接受IFO(12g/m2),此为1个循环的IFO-ADM+CDP-IFO治疗(图2)。依据实体瘤化疗效果评价标准(response evaluation criteria in solid tumors,RECIST)评价术前化疗效果。RE⁃CIST通过在影像学照片上测量化疗前后肿瘤病灶的基线(所有病灶的最长直径总和,即肿瘤的负荷)将治疗效果分为:(1)完全响应(CR),病灶消失;(2)部分响应(PR),基线总和缩小30%;(3)病变稳定(SD),基线总和缩小但未达到PR或PD;(4)病变进展(PD),基线总和增加20%或出现新病灶。
对新辅助化疗的组织学评价依据Huvos评分系统,主要分4级:GradeⅠ,无化疗效果;GradeⅡ,肿瘤坏死的无细胞结构区域(坏死、纤维化)与有活力的肿瘤组织交错并存;GradeⅢ,主要为肿瘤坏死的无细胞结构区域(坏死、纤维化),其中偶尔夹杂有灶性肿瘤组织;GradeⅣ,无肿瘤组织。
(二)手术切除肿瘤
手术能否选择保肢治疗取决于是否有良好的安全边界、与截肢相似的复发率和肢体功能的恢复。本组病例均接受保肢治疗。
术前根据患者X线片、CT、MRI确定手术切除的安全边界。依据改良的Enneking分类设计切除范围:TypeⅠ型包括髂骨和臀部肌群;TypeⅠ/Ⅳ型包括髂骨和受累的骶骨;TypeⅡ型包括髋臼周围; TypeⅢ型包括全部或部分的髂骨和耻骨。依据肿瘤侵袭范围,三种切除方式可以单独或联合应用。
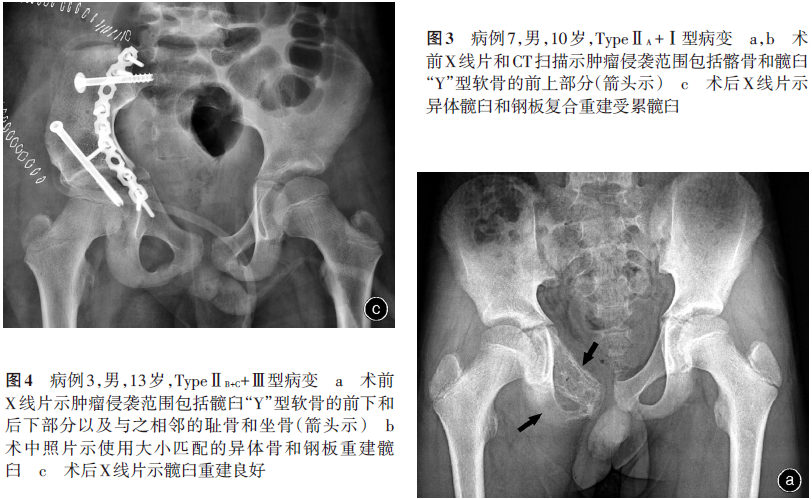
本组8例患者中,3例切除了“Y”型软骨以上的髋臼和相邻的髂骨(TypeⅡA/Ⅰ切除),3例切除了“Y”型软骨前下部分的髋臼和相邻的耻骨(Type Ⅱ B/Ⅲ 切除),2例切除了“Y”型软骨前下部分+后下部分的髋臼和相邻的耻骨+坐骨(Type ⅡB+C/Ⅲ切除 ,表1)。如果肿瘤切除时表面的髂肌未受累,切除边界可认为是广泛切除;如在肿瘤的某一面与血管神经鞘紧邻的部位切除肿瘤,且能较好地分离,则可认为是边缘切除。无论是边缘切除还是广泛切除一旦术中冰冻病理检查发现肿瘤,则需再次行扩大切除直到获得阴性切缘。本组1例患者术中病理检查示切缘仍有肿瘤残存,遂再次行扩大切除。本组5例患者在导航下行精确切除术。
(三)异体髋臼复合重建钢板内固定
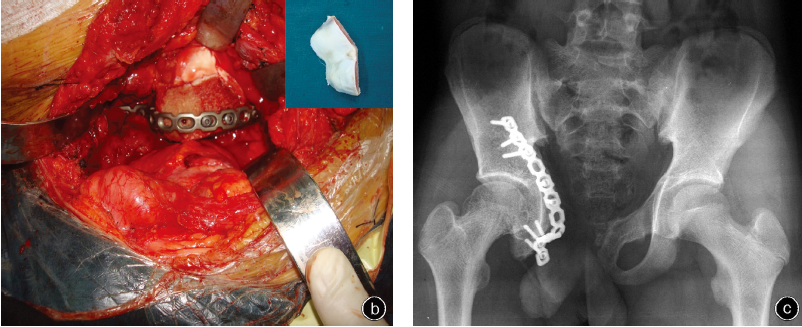
术前根据患者骨盆的三维CT数据与数字骨库中的异体骨数据进行比对,选择形态吻合的异体髋臼用于固定。在安全边界内切除肿瘤后,将异体髋臼裁切成相同形状填充缺损,并使用重建钢板固定。本组2例髋臼重建病例,因考虑到需纠正远期肢体生长不平衡,故术中将髋关节旋转中心向远端延长1.5~2.0cm。

三、术后处理
对于边缘切除的患者术后辅以45~60Gy的放疗。放射治疗覆盖时间内的化学治疗同期进行。所有患者术后均接受3个循环的IFO-ADM+CDP-IFO治疗(图2)。
四、随访方法与疗效评价
术后1、3个月随访1次,随后每3个月随访1次直至2年,而后每年随访1次。随访时摄X线片及行CT扫描,每3个月行1次胸部CT扫描直到术后2年,每6个月对肿瘤转移情况评价1次。
依据MSTS评分对髋关节功能进行评价。这一评分系统从疼痛、功能、满意度、是否需要扶持、行走、步态六个方面进行评价,每项0~5分,满分为30分。依据国际保肢协会(International Society of Limb Salvage,ISOLS)影像学评分系统对异体髋臼的愈合进行评价。该评分系统包括五个方面:断端愈合、骨吸收、移植骨骨折、移植骨短缩、内固定稳定度。每一单项分为优(4分)、良(3分)、可(2分)和差(1分),满分为20分,5分为最低分。用各单项的积分总和除以满分得出百分比评价结果。
结 果
一、肿瘤评价
依据RECIST标准对患者新辅助化疗后的CT或MRI进行评价,结果显示本组1例为完全响应(CR),6例为部分响应(PR),1例为病变稳定(SD)。无一例患者被诊断为病情进展(PD)。依据Huvos评分系统对新辅助化疗的效果进行组织学评价,结果显示本组2例为Grade Ⅳ,5例为Grade Ⅲ,1例为Grade Ⅱ。
二、生存率
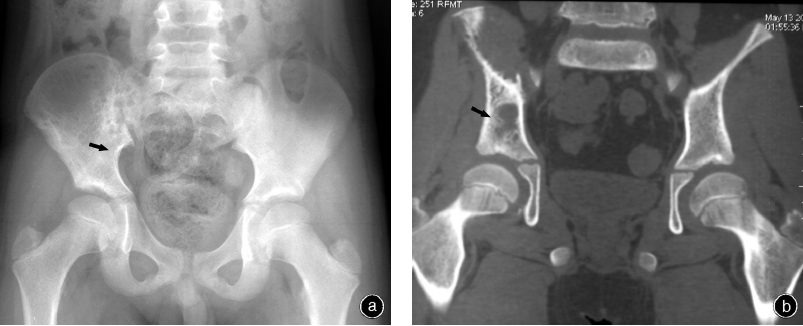
本组患者均获得随访,随访时间为12~72个月,中位随访时间为37.8个月。其中7例患者无瘤生存时间为24~60个月,平均39个月(图3,4);1例患者因肺部转移而于术后24个月死于呼吸、循环衰竭。本组患者两年生存率为100%,五年生存率为 87.5%(7/8)。
三、复发与转移
本组8例患者随访中均未发现局部复发。1例Type ⅡA/Ⅰ切除患者术后14个月发现肺部转移,术后24个月死于呼吸、循环衰竭。
四、功能评价
本组患者末次随访时MSTS评分为18~27分平均25.4分。7例无骨盆区疼痛(5分),1例为中度疼痛(4分);7例无功能受限(5分),1例中度受限(4分);7例对治疗结果很满意(5分),1例中度满意(4分);7例行走无需支具帮助(5分),1例偶尔需要支具(4分);7例行走距离不受影响(5分),1例轻微受限(4分);7例步态正常(5分),1例步态外观受中等影响(4分)。ISOLS影像学评价为76%~94%,平均90.1%。本组1例患者(病例4)因经济困难而在肿瘤切除术后未行重建。
五、并发症
本组无一例患者术中出现难以控制的出血,术后引流量为700~1500ml。本组2例髋臼重建病例,术中将髋关节旋转中心向远端延长1.5~2.0cm,分别随访4年和6年,髋关节旋转中心达到双侧对称。
讨 论
一、手术注意事项
手术切除的安全边界对于肿瘤的局部控制至关重要,根治性切除或广泛切除较边缘切除或瘤内切除的复发率低,生存期延长。术前确定安全边界尤为重要。由于骨盆不具备解剖间室,所以若设计切除范围包括肿瘤外的正常肌肉(髂肌、臀部肌群股内侧肌群)袖套,则可以认为是广泛切除。术中对于直视下可疑组织的术中冰冻病理检查非常必要。本组1例患者术中病理检查提示切缘仍有肿瘤残存,遂再次行扩大切除,直至获得阴性切缘。
2008年后,我科引入计算机导航辅助外科手术系统。术前将患者的CT、骨扫描和MRI的DICOM文件导入导航系统进行图像融合,重建出肿瘤的三维模型,可明确区分肿瘤组织、水肿带和正常组织。在术中切除肿瘤时再次验证,则大幅提高了肿瘤切除的安全性和精确性,最大限度保留了骨量本组5例使用导航患者术中均获得了良好的安全边界,病理检查提示切缘均未见肿瘤细胞。对于切除后的重建,以往只能根据术者经验比对健侧进行而引入导航技术可使术者在其指引下依据术前设计精确地重建髋臼。
二、“Y”型软骨屏障作用
“Y”型软骨和髋臼的软骨共同组成软骨复合体。在9岁儿童中“Y”型软骨的软骨陷窝通常会含有2~3个软骨细胞,而靠近髂骨的软骨陷窝通常会含有10~14个软骨细胞,靠近坐骨和耻骨的相对较少。14岁儿童较9岁儿童的“Y”型软骨更薄,生长板的软骨细胞排列更为不规则。
随着年龄增长,髋臼变深、变大,而这些变化均依赖于“Y”型软骨内软骨细胞的快速生长和增殖。在“Y”型软骨未完全骨化之前,其主要由细胞外基质丰富的透明软骨组成,是遏制肿瘤在全髋臼内广泛侵袭的天然屏障。以往研究证实经过“Y”型软骨的截骨可使髋臼保留2/3以上的面积,重建后获得良好的功能。该研究对“Y”型软骨的屏障作用进行了初步探讨,但是并未对累及髋臼的肿瘤进行分类,而且缺乏远期随访结果。
本文在其基础上对单一病种(尤文肉瘤)的骨盆肿瘤经“Y”型软骨截骨进行研究,结果显示,所有病变均分布于“Y”型软骨的上、下方,未见肿瘤破 坏“Y”型软骨及病变骑跨。因此,我们认为“Y”型软 骨可能是阻隔肿瘤的天然屏障,对“Y”型软骨未闭合病例,可利用这一天然屏障,借助外科导航技术进行通过“Y”型软骨的精确截骨。肿瘤切除后的缺损通过数字骨库精确配准,选择相匹配的异体髋臼复合锁定钢板进行重建。本组患者通过“Y”型软骨截骨均获得良好的安全边界,术后MSTS功能平均评分为25.4分,至末次随访无一例肿瘤局部复发。
三、本研究的不足
本研究存在以下不足:(1)由于TypeⅡ型骨盆尤文肉瘤的发病率低,所以本研究的纳入病例数量较少;(2)由于是回顾性研究,所以无法对手术切除的“Y”型软骨进行组织病理学研究。因此,有关“Y”型软骨的天然屏障作用均来源于以往文献和本组病例随访结果;(3)由于“Y”型软骨具备二次骨化中心,骨化后天然屏障作用消失,所以如何判定其骨化程度的多少有待进一步研究;(4)患者年龄有一定偏倚,10岁以下儿童仅1例。
尽管存在上述不足,但是本文仍是首次系统地研究了经髋臼“Y”型软骨切除保留部分髋臼的手术 方式、适应证和远期效果,同时首次提出髋臼挽救的概念,即借助“Y”型软骨的天然屏障作用,通过“Y”型软骨截骨,切除受肿瘤侵犯的部分髋臼而保留大部分骨量,通过匹配的异体髋臼重建髋臼解剖结构,避免了关节置换、关节转位或融合,提升了患者的肢体功能。
参考文献(略)





 京公网安备11010502051256号
京公网安备11010502051256号