C3椎管内骨软骨瘤一例报告
2016-08-03 文章来源:唐国霖 尚希福 贺瑞 葛畅 我要说
1 病例介绍
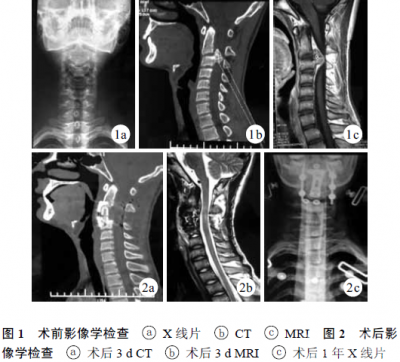
患者 男,15岁。颈背部不适2年,无明显诱因进行性加重并活动受限1月余,于2013年2月入院。患者右手麻木、无力,无明显行走不稳,大小便正常。查体:颈椎生理曲度存在,颈椎屈、伸、侧弯及旋转活动稍受限,棘突及椎旁无明显压痛;左股骨远、近端及右股骨近端、右胫骨近端、右尺桡骨远端均可触及表面光滑、质硬、无活动及轻压痛包块,与周围组织无明显粘连;皮温正常,无静脉怒张;右手感觉麻木,痛觉减退,肌力3~4级,握力明显减弱;右侧Hoffmann征及双侧Babinski征阳性,生理反射存在。X线片示C3椎体后缘可见不规则团状高密度影(图1a);四肢其他部位长骨干骺端增粗、变形,皮质变薄,骨疣向旁突出,外形不一。CT示C3椎体后上缘偏右侧可见一不规则骨性突起突向椎管内,边界清晰,大小约2.1cm×1.3cm,病灶表面呈菜花状改变,局部骨皮质完整,其内骨小梁与C3椎体骨小梁相连,局部硬膜囊受压掀起,椎管狭窄(图1b)。MRI示C3椎体后上缘局限性突起,部分与椎体相连,呈等T1、等T2信号,硬膜囊及同层脊髓明显受压,注入钆喷酸葡胺后病变无异常增强(图1c)。诊断:C3椎体病变伴椎管内占位,遗传性多发性骨软骨瘤。
全麻下取后路正中切口,暴露C2~4椎板和关节突。定位C2椎弓根进钉点后于两侧植入26mm椎弓根螺钉,在C3、4左侧侧块植入14mm侧块螺钉。在C4右侧侧块开口备用,咬除右侧椎板、棘突,磨除右侧关节突和C3椎弓根;探查见病变上方位于C2椎板下缘,累及整个C3椎板区,约占3/5椎管区域;利用“蛋壳”技术磨除病变内部骨质,切除残余表面骨皮质。探查见脊髓压迫解除及后方无明显突出物后,在C4右侧侧块植入14mm侧块螺钉,放置连杆并自体髂骨植骨。然后更换仰卧位行前路手术,取右侧颈前颌下一横指切口,长约5cm;透视定位C2、3间隙,C2、4椎体上安置撑开器并适当撑开,行C3椎体次全切除,完整切除与椎体连接的残余病变,见脊髓受压解除,探查C3椎体后缘无突起物,处理C2下、C4上软骨面后植入椎间融合器,取前路钢板植于C2~4椎体前方。切除组织病理检查结果为骨软骨瘤。术中出血约600mL。患者术后即感右手活动较术前灵活有力,麻木感觉明显减轻。48h后颈胸支具保护下下地活动。术后3d影像学复查提示内固定物位置良好,椎管内占位彻底切除。术后7d出院时右手麻木感觉消失,肌力4~5级。术后1年颈椎X线片未见肿瘤复发,右手肌力5级。见图2。
2 讨论
遗传性多发性骨软骨瘤发病原因尚不清楚,一般认为与先天性胚胎缺陷和多种基因有关。CT和MRI是诊断脊柱骨软骨瘤的首选方法,典型表现为有蒂或无蒂的骨性突起,皮质和松质均为正常骨相连,肿瘤游离端可见透亮软骨阴影,伴不规则钙化或骨化。MRI对评价肿瘤与周围软组织的关系及继发性改变意义更大,增强扫描软骨帽不增强,与透明软骨缺乏血管有关。手术方法可分为前路、后路及前后联合入路病灶切除固定术。前路手术能直接解除压迫脊髓的前方病变,切除C3椎体后缘病灶,并融合固定、稳定手术节段;但操作空间有限,且CT及MRI示C3椎体后缘病灶压迫同层脊髓偏向左侧,椎管狭窄明显,直接切除椎管内病变可能损伤脊髓,如果病变与硬膜粘连,易撕裂硬膜。后路手术操作简便、危险性小,并可通过脊髓后移间接达到减压目的;但上颈椎肿瘤体积一般较大且范围广,单纯后路手术不能彻底切除C2、3椎体后缘深在病灶,导致复发或恶变。因此,本例先行后路肿瘤侧半椎板切除,扩大椎管容积,避免损伤脊髓,从肿瘤侧利用“蛋壳”技术磨除肿瘤表面骨质后,切除“蛋壳”,使脊髓移位,解除肿瘤对脊髓的大部分压迫,同时脊髓前方空间明显增大,为前路切除肿瘤奠定基础,降低了术中并发症的风险。本例患者术后症状明显缓解,无相关并发症发生,获较好疗效。





 京公网安备11010502051256号
京公网安备11010502051256号