郭万首:单髁关节置换的病例选择
2016-03-03 文章来源:中日友好医院 郭万首 原文刊载于《中华关节外科杂志(电子版)》 我要说
作者简介

郭万首,博士、教授、主任医师、中日友好医院骨关节外科主任。北京大学医学部教授,北京大学医学部、北京协和医学院、北京中医药大学博士生导师。中华医学会骨科学分会关节外科学组委员,中国医师协会骨科医师分会关节外科工作委员会委员,北京医学会骨科专业委员会委员,中国康复医学会骨与关节及风湿病专业委员会常委,中国中西医结合医学会关节专业委员会副主任委员,在国内单髁关节置换领域做了大量研究。发表论文70余篇,SCI10余篇,编译《牛津膝单髁关节置换术》、《部分膝关节置换术》、《骨坏死》、《膝关节磁共振诊断(第2版)》等骨科专业著作6部。
以最小的创伤获取最佳的治疗收益,这种微创理念由来已久。单髁关节置换就是以治疗膝关节病变间室、保存正常关节结构为目的的微创手术技术。由于这种有限手术给患者带来的创伤较小,术后康复快,因此近年来受到关节外科医生越来越多的关注。但是,单髁关节置换要获得良好的效果,病例选择是关键的第一步。
由于单髁关节置换以内侧间室为主,故本部分将对内侧间室单髁关节置换的适应证和禁忌证重点阐述。
一、适应证
关节置换手术目的是解决疼痛、改善功能。疼痛严重和行走距离受限是决定手术的因素,这与全膝关节置换的适应证相似。单髁关节置换与全膝关节置换在许多方面有所不同,但保持膝关节稳定、获得良好力线等理念相近。有学者应用“SAW”来表示单髁关节置换的病例选择,即膝关节稳定(stability) 、力线佳(alignment) 、磨损局限于一个间室(wear)。
外侧间室单髁关节置换适应局限于外侧单间室的骨关节炎。内侧单髁关节置换的具体适应证则是前内侧骨关节炎和膝关节特发性骨坏死。前内侧骨关节炎是单髁关节置换最常见的适应证,此病具有独特的特点,下面将进行详细阐述。
(一) 前内侧骨关节炎
前内侧骨关节炎,主要是胫骨侧关节软骨磨损。胫骨平台的前内侧磨损硬化、骨裸露,向后延伸范围不等的距离,但是不会波及到胫骨平台后缘。股骨内侧髁远端存在类似的磨损形式,但股骨后髁保留全层软骨。外侧间室的关节软骨可出现纤维化,但保留全层厚度。前交叉韧带可有表面损坏,但功能完整。内侧副韧带长度正常,后关节囊可有挛缩(图1) 。
图1 前内侧骨关节炎磨损模式
上述病理特征的基础是具有完整的交叉韧带和内侧副韧带。生理上,膝关节存在后滚,完整交叉韧带保证了股骨在胫骨冠状面上正常的后滚模式。膝伸直时,胫骨平台前部和股骨内侧髁远端相接触; 屈曲时,胫骨平台后部和股骨髁后表面相接触。伸膝时,内翻畸形是由于伸膝时接触区域的软骨和骨质丢失造成的。内翻角度的大小取决于内侧间室骨量丢失的多少。通常每1mm的软骨磨损增加1°内翻畸形。若对应的两个关节面都有骨裸露,软骨丢失的厚度约为5mm,导致大约5°的内翻。而屈膝时由于接触面的关节软骨完整,内翻畸形在屈膝90°时便能自行矫正。屈膝时,内侧副韧带被牵张到正常长度,不会出现结构性短缩情况。完整的前交叉韧带确保了内侧副韧带保持正常长度,在屈膝20°时候关节囊松弛,手法可以矫正内翻。后关节囊的挛缩导致了屈曲畸形,但屈曲畸形不超过10°。
基于上述病理特征,前内侧骨关节炎的临床表现具有特点,影像学可以进一步支持诊断。
1.症状: 患者经常感到膝关节疼痛,疼痛位于膝内侧,具体定位于内侧关节线附近。疼痛在站立和行走时明显,在坐位和卧位时疼痛减轻或消失。多数的情况下,患者能够用单指准确定位疼痛来源于内侧间室,此即“单指试验”。
2.体征: 膝关节稳定,没有任何交叉韧带或侧副韧带的功能不全。膝关节活动度>90°,屈曲挛缩<10°,内翻畸形<15°并可在被动应力下矫正至中立位。压痛在内侧关节线。膝关节可存在少量积液,但不应大量积液,否则应仔细检查,排除炎性疾病等涉及三间室疾病。
3.影像学: 影像学摄片包括膝关节正侧位X线、下肢全长X线、负重位或屈曲负重位X线、应力位X线及髌骨切线位X线片( 图2) 。负重前后位X线片上内侧间室关节间隙变窄或消失,最理想的是内侧间室“骨对骨”。外侧间室没有全层关节软骨的缺失,无胫股关节半脱位或脱位。侧位片若胫骨磨损达到胫骨平台内后方,提示前交叉韧带功能不全,是单髁关节置换的禁忌。
髌骨切线位X线显示髌股关节没有半脱位,无严重磨损骨缺损或沟槽。在下肢全长X 线片上要测量下肢机械力线,内翻畸形>15°是手术禁忌。在一些患者,MRI可以帮助明确诊断。膝关节内侧明显疼痛突然发作有时与缺血坏死相关,MRI对于明确诊断很有意义。如果疼痛是近期发生,常常伴有骨髓水肿,此期进行单髁关节置换手术会导致病变涉及区域的大量骨丢失。但缺血性坏死成熟后,残余的骨坏死将是相当明显的,它通常被硬化骨包围,此时更适合单髁关节置换。笔者不赞成在单髁关节置换时例行关节镜检查,也不赞成常规MRI检查。
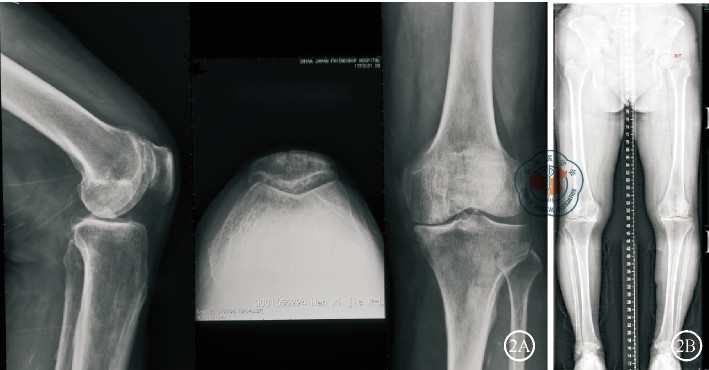
图2前内侧膝骨关节炎。图2A膝关节正侧位+髌骨轴位X线; 图2B下肢全长X线
(二) 膝关节特发性骨坏死
膝关节特发性骨坏死是单髁关节置换的第二大指征(图3)。膝关节特发性骨坏死病因不明,多局限在股骨内髁,病变通常局限于内侧间室,由于其病理解剖特征与前内侧骨关节炎有相似的之处,即内侧间室局限性骨及软骨破坏,而周围韧带完整,因而是单髁关节置换的手术指征之一。临床特点是受累侧膝关节内侧间隙突发严重疼痛,疼痛可发生在夜间,也可发生在负重后。单髁关节置换治疗膝关节特发性骨坏死主要是指晚期骨坏死病例。这些病例在缺血性坏死修复后骨坏死界限变得明显,被硬化骨包围,病变局限在内侧间室,无弥漫性疼痛或明显的其他膝关节间室累及,无广泛干骺端及骨干累及。对坏死范围大、累及外侧间室或髌股关节者,不宜选用单髁关节置换,而应选择全膝关节置换术。
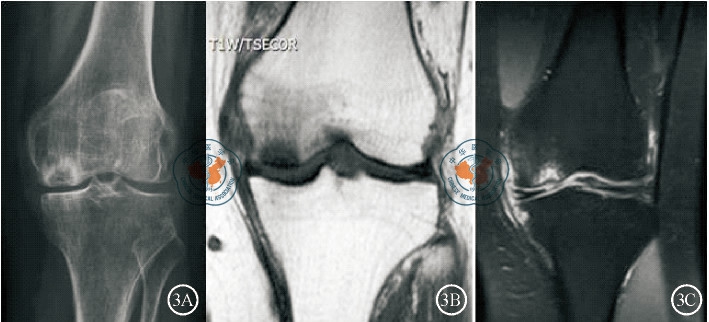
图3 膝关节特发性骨坏死。图3A X线示股骨内侧髁负重区局灶性透光区,关节面塌陷,周围由边界清楚的硬化骨包绕; 图3B MRI T1WI 示负重区股骨髁脂肪组织高信号被软骨下区域局灶低信号所取代,边界清楚; 图3C MRI T2 WI示同一位置局灶性高信
二、禁忌证
(一) 绝对禁忌证
1.膝关节急性感染或反复感染。
2.炎性关节病,如类风湿关节炎、色素绒毛结节滑膜炎、牛皮癣性关节炎、假痛风性关节炎等。
3.膝关节骨性融合、僵直膝及严重畸形骨关节炎。
(二) 具有争议的相对禁忌证
1.髌股关节骨裸露。髌股关节的疼痛被认为是相对禁忌证,髌骨软骨下骨板的暴露和对侧负重范围的磨损则是绝对禁忌证。Hassaballa等研究发现膝前痛和髌股关节退变与单髁关节置换手术结果无相关性,认为膝前痛和髌股关节退变不应是单髁关节置换的禁忌。2007年Beard等发表了关于824例针对术前髌股关节退变情况的牛津膝单髁关节置换经验,在这一病例系列有13%患者存在滑车表面有全层软骨磨损,其中髌骨内侧面9%,髌骨外侧面4%,和没有髌股关节骨关节炎的患者相比,两组疗效并没有显著差别。作者认为,只要髌股关节面没有骨缺损、沟槽或半脱位,就可以进行单髁关节置换。
2.肥胖。根据Kozinn等的标准,患者体重应<82kg。有研究认为体重指数>30kg/m2者返修率高于体重指数<30kg/m2者。但该标准主要是针对固定平台型假体而言,因为该型假体容易出现磨损和假体松动。但活动型假体,高度适配,磨损和胫骨假体松动风险小。Murray等对牛津单髁关节置换后平均5年随访,根据BMI分为六组: 1组<25,2组 25~30,3组30~35,4组35~40,5组40~45,6组≥45。这六组患者的假体长期生存率并没有显著差别,因而作者认为肥胖不应列为牛津单髁关节置换的禁忌证。
3.软骨钙质沉着病。软骨钙质沉着病的临床、放射学与骨关节炎很难鉴别,通常是术中才能明确诊断。有研究认为软骨钙质沉着病与不伴有软骨钙质沉着病的两组患者,单髁关节置换结果在假体生存率方面没有差别,临床和放射学结果也没有显著差异。
4.活动水平。什么样的活动水平适合单髁关节置换一直存在争议。这取决于患者活动的类型、频率,同时取决于植入假体的类型。在牛津膝研究设计者的报告中,将近10%的患者活动水平达到重体力劳动( 建筑、伐木、竞技骑车、滑雪) 。但相对于那些活动量低的患者,两组功能或失败率并无显著差别。
5.年龄。对于年龄界限,目前尚无定论。单髁关节置换在年轻和年老患者中,都有优势。在年轻者,它可以作为过渡手术进行,不干扰膝关节其他正常结构,保留骨量,即使失败容易返修,因此,在年轻患者存在优势。在年老患者,由于老年患者身体机能减退,耐受各种打击的承受力减弱,创伤大的全膝关节置换相对风险高,单髁关节置换因其微创更显优势地位。与全膝关节置换相比,单髁关节置换的并发症少,特别是死亡率较低、感染率较低,并能减少输血,术后恢复快。因此,单髁关节置换成为老年患者理想的置换方式选择。
三、总结
单髁关节置换的适应证和禁忌证因假体设计而有不同。固定平台型单髁假体适应症相对严格。活动型单髁假体适应症相对宽松。牛津膝内侧单髁关节置换,由于假体设计高适配,降低磨损,恢复膝关节自然运动,假体与髌骨“很友好”,只要患者为前内侧骨关节炎,存在明显疼痛和“骨对骨”的证据,可以忽略年龄、活动水平、软骨钙质沉着病、术前疼痛部位及肥胖等因素。





 京公网安备11010502051256号
京公网安备11010502051256号