经前侧人路治疗骨盆髋臼骨折的 解剖学研究及临床应用
2015-08-19 文章来源:禹宝庆 周海燕 张传森 黄会龙 黄淦 我要说
【摘要】目的对骨盆前侧手术入路治疗骨盆髋臼骨折进行解剖学研究,以证实该入路的可行性。方法成人尸体标本10例20侧,进行大体层次解剖,观察下腹部腹壁及盆腔内解剖结构位置及变异情况。在解剖学研究的基础上,临床应用20例骨盆骨折及15例髋臼骨折,观察骨盆前侧入路的临床效果。结果骨盆前侧入路的切口全长均不分离暴露精索/子宫圆韧带。腹壁肌层纵形分离切口位于腹直肌外侧和腹壁下动静脉起始循行部位的内侧。采用该入路临床应用35例,平均切口长度10cm(9—12cm),失血量(225.5±30.5)m1(170~350m1),所有患者未见股神经和坐骨神经损伤,术后均未出现深静脉血栓形成,切口均I期愈合。所有患者术后获平均18个月(1l~35个月)随访,均获骨胜愈合。结论骨盆前侧手术人路将术野自耻骨联合一直延续至骶髂关节前外侧以及四边区,实现对骨折部位的充分显露。该入路治疗骨盆髋臼骨折具有安全性高、损伤小、术野暴露充分、临床效果良好等优点,有一定的临床推广价值。
【关键词】骨盆;髋臼;解剖学;骨盆前侧入路
在临床中,显著移位的骨盆骨折和髋臼骨折是切开复位内固定术的最好适应证。研究表明,良好的骨盆和髋臼骨折的手术切开解剖复位能明显降低骨盆环不稳定患者的卧床时间和髋关节创伤性关节炎的发生概率。决定临床手术复位效果的关键因素之一就是骨折部位的良好显露,因为它为手术医师提供广泛的视野范围。临床上常用的手术入路如有限或扩大的髂腹股沟入路、Kocher—Langen—beck入路(简称K—L人路)等均可以实现手术所需要的大范围的显露,但它们带来的术后并发症同样不可小觑。因此,手术医师在选择手术切口入路时,应综合考虑患者的骨折部位、复位难易程度、固定器械的应用等因素,选取最优的手术切口。
目前临床常用的Stoppa人路,最早由Stoppa等应用于腹部的疝修复术。1993年,Hirvensalo等首次提出改良Stoppa入路,Cole和Bolhofner也于1994年相继报告了临床应用。近年来,它作为一种有限切开的手术显露方式,广泛应用于骨盆和髋臼骨折,诸如骨盆前环骨折、近骶髂关节骨折、骶髂关节分离、髋臼前柱前壁骨折、髋臼横形骨折、“T”形骨折、髋臼柱联合前壁骨折、髋臼柱联合后半横形骨折等手术治疗当中。笔者在临床治疗骨盆骨折及髋臼骨折的经验中总结出一种全新的前侧手术人路。它的纵形或横形切口均位于耻骨联合上方2~3cm,纵形切口位于患侧,旁开腹部正中线约3cm,由耻骨支上方2cm向脐部方向切开10~12cm。横切口主体部分位于患侧,过腹部中线约2cm。横形、纵形切口长度均为10~12cm,较传统的手术切口小。与传统Stoppa人路相比,该入路能更快抵达手术区域,而且显露部位清晰广泛。为了证实该入路的可行性,笔者进行了解剖学研究,并在解剖学研究的基础上,进行了初步临床实践,取得了良好的临床效果。
1资料与方法
1.1解剖学研究
甲醛固定的成人尸体标本l0例(20侧)(由第二军医大学解剖学教研室提供),其中男6例(12侧);女4例(8侧)。所有尸体标本外观无畸形,无肿瘤病史,无腹部或骨盆外伤手术史。对标本进行大体层次解剖,观察下腹部腹壁及盆腔内解剖结构位置及变异情况。观测腹股沟浅环、精索/子宫圆韧带、腹壁下动静脉走行特点;观测闭孔神经、闭孔血管、输精管/子宫圆韧带解剖位置;观察闭膜孔及是否存在闭孔血管与腹壁下血管之间的交通支,以及该交通血管与髂耻线关系。
1.2临床研究
1.2.1一般资料:选择第二军医大学附属长海医院骨科、上海市浦东医院骨科等自2009年1月至2011年6月收治的20例骨盆骨折患者及15例髋臼骨折患者。其中男23例,女12例;年龄21~60岁,平均38.3岁。致伤原因:高处坠落伤18例,交通伤12例,重物挤压伤5例。骨盆骨折均按Tile分型:B1型5例,B2型7例,C1.1型5例,C1.2型3例。髋臼骨折采用Judet—Letournel分型:前柱骨折3例,后柱骨折6例,双柱骨折3例,“T”形骨折3例。
1.2.2手术方法:患者取仰卧位,手术床调整至头端略低约5°,使其盆腔脏器尽量远离耻骨联合。下腹部常规消毒铺巾,皮肤切口根据患者性别及软组织情况,采取横切口或纵切口。如无软组织禁忌,一般女性患者采取横形切口,于耻骨联合上方2~3cm向患侧做约10~12cm皮肤切口;男性患者可以选择横形或纵形切口,纵形皮肤切口始于脐下水平约2cm,至耻骨联合上方2~3cm,沿腹正中线偏患侧约3cm。紧贴腹直肌外缘纵形分离肌肉,向内侧牵开腹直肌腹,向外侧牵开腹内外斜肌及腹横肌,于腹直肌后鞘分离显露腹壁下动静脉并结扎以避免术中出血。纵形切开腹直肌后鞘及腹横筋膜,视骨折情况酌情于距腹直肌位于耻骨联合止点上方约0.5~1cm处切开患侧腹直肌,或向外侧弧形切开腹内、外斜肌和腹横肌腱膜及腹横筋膜以分别显露耻骨联合或耻骨上支,向两侧牵开患侧腹壁进入腹膜外间隙。腹膜外钝性分离,将膀胱、腹膜连同盆腔脏器推向患者近端。湿润纱布包裹专用腹腔牵开器械向患者头端方向推开膀胱,显露耻骨后间隙,腹腔拉钩向前外侧直接牵开联合腱连同腹壁下方髂外神经血管鞘,从前向后沿耻骨上支真骨盆边缘显露,锐性分离耻骨梳韧带、髂耻筋膜,沿耻骨梳做骨膜下分离,显露髂腰动脉跨髂耻线上方的分支等,此处避免误伤该部位循行的重要解剖结构。术者细致地自耻骨上支骨膜下分离,可显露自耻骨联合至骶髂关节连线真骨盆缘及四边区部。术中宜避免过度向两侧牵拉腹壁与盆腔脏器,以避免损伤横跨术野外上方通过的输精管。尤其注意的是,术中需细致探查是否存在横跨耻骨上支的闭孑L动脉与髂外血管之间的交通血管。为避免误伤或放置钢板安全考虑,大多需将其显露后结扎切断,以免误伤导致其致命性出血。如需于髂嵴及髂窝部位固定置入螺钉,则加用髂嵴有限切开手术入路。于骨折断端骨膜下剥离、器械复位,钛质重建锁定钢板适当塑形后置于耻骨上支、四边区、髂耻线上方等固定骨盆前环及髋臼前后柱,骑缝钉或钢板置于骶髂关节前方固定骨盆后环等(图1)。术后定期随访,观察疗效。
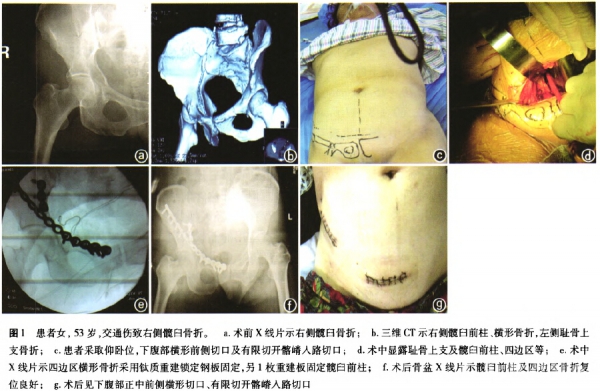
2结果
2.1前侧人路相关结构的解剖学研究
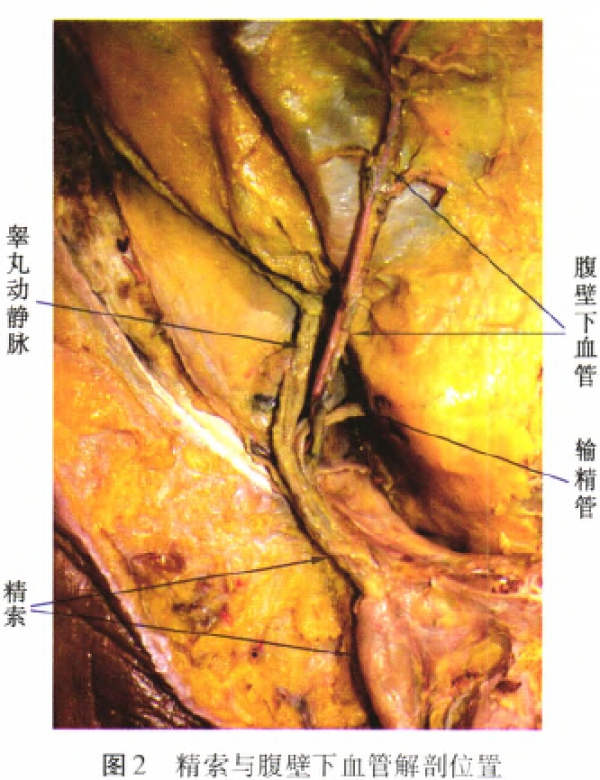
2.1.1精索、腹壁下血管的解剖特点:精索起自会阴部,沿耻骨表面向近端循行至耻骨结节下外侧,于距耻骨联合(32.16-4-3.60)mm(29.50~37.60mm)进入腹股沟管。腹股沟管内精索平行于耻骨上支循行。在距浅环42.9mm处出深环进入腹膜外间隙,并分为输精管和睾丸动静脉两部分循行(图2)。输精管绕腹壁下血管起始部处转向内下方向,跨越髂耻线上方,进人盆腔,沿盆腔侧壁与膀胱问筋膜下行,止于输精管壶腹。输精管盆部总长度为(86.52±8.95)mm(76.0—91.60mm)。睾丸动静脉在骨盆内位于腰大肌表面筋膜向近端循行。
腹壁下血管起自髂外动静脉,位于腹股沟韧带上方。随后斜向内上方循行,以与人体纵轴夹角为70°方向,经腹横筋膜与腹直肌后鞘之间循行。循行于距耻骨联合水平线垂直距离为30mm时,距腹部正中线为(49.82±5.87)mm(42.50—51.60mm)。循行于距耻骨联合水平线垂直距离为90mm时,距腹部正中线为(50.85±4.68)mm(43.80—54.70mm)。见图2。
2.1.2髂耻线周围重要结构的解剖特点:闭孔神经起自腰丛,在真骨盆上缘处由腰大肌内侧下缘穿出,于髂外血管下方、沿髂内血管与腰大肌之间间隙循行。随后跨越髂耻线进人真骨盆,贴髂耻筋膜表面伴闭孑L动脉走行进入闭膜孔(图3)。闭孔神经的盆内段无分支,其长度为(96.94±9.55)mm(93.80—107.30mm)。闭孔神经盆内段的中点至真骨盆上缘髂耻线垂直距离为(12.50±2.81)mm(10.80~17.30mm)。闭孔神经前段的内侧靠近膀胱下外侧壁。其穿闭膜孔部位至髂耻线垂直距离为(18.10±3.10)mm(12.70~21.60mm)。
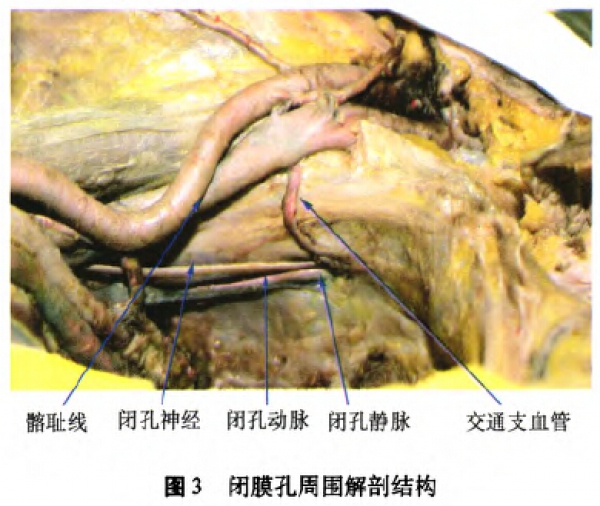
闭孔神经与闭孔动脉、静脉的位置关系:由上而下依次为神经、动脉和静脉(图3)。闭孔动脉起自髂内动脉,闭孔静脉汇入髂内静脉。闭孔动脉紧贴闭孔静脉从骨盆内侧壁贴四边区表面髂耻筋膜,从后上至前下方向循行到闭膜孔,通过闭膜管到股部。闭孔血管在真骨盆内全长为(47.80±5.36)mm(40.80—52.30mm),闭孔动脉起始端至髂耻线垂直距离为(16.084-2.28)mm(13.70~19.80mm),中段至髂耻线垂直距离为(18.284-3.48)mm(14.90—22.80mm)。闭孔静脉汇人端至髂耻线垂直距离为(12.05±2.04)mm(9.70—15.80mm),中段至髂耻线垂直距离为(21.60土3.47)mm(18.76—26.70mm)。在14侧标本中,解剖发现存在闭孔血管和腹壁下血管之间的交通支血管(图3),其中11例为静脉交通支,3例为动脉交通支。交通血管自髂外血管发出后,紧贴耻骨支表面筋膜垂直跨越髂耻线,再向内下方循行,进人闭膜孔,全长(42.66±6.63)mm(39.72~49.45mm)。该交通血管跨越髂耻线点至耻骨联合的距离为(65.30±8.04)mm(59.75—72.82mm)。
髂内动脉在发出闭孔动脉前,分出髂腰动脉,经骶髂关节前方(22.02±3.14)mm(19.25—25.45mm)跨髂耻线进入髂腰肌。进入髂腰肌前髂腰动脉分出2~3支分支。
2.2前侧人路在骨盆髋臼骨折中的临床应用
所有患者术中、术后均未发生大出血,前侧人路平均切口长度10cm(9—12cm),失血量(225.54-30.5)ml(170—350m1)。2例术后发生阴囊、阴茎明显青紫肿胀,5—7d后经硫酸镁湿敷等肿胀自行缓解。所有患者未见股神经和坐骨神经损伤,术后均未出现深静脉血栓形成,切口均I期愈合。所有患者术后均获随访,平均时间18个月(11~35个月),均获骨性愈合。骨盆髋臼骨折经Matta悼。制定的影像学评估标准评价复位均优(骨盆骨折部位分离<4mm为优,髋臼骨折后复位<3mm为满意复位)。20例骨盆骨折患者术后平均随访16个月(12~35个月),其中18例Majeed骨盆骨折量化评估系统评分为80分以上,2例为74分。15例髋臼骨折术后平均随访19个月(11—32个月),其中13例Harris髋关节评估系统评分为85分以上,2例为78分。随访过程中所有患者均未出现骨折复位丢失、内固定松动等并发症。
3讨论
盆腔内手术入路能提供良好的手术视野,便于术者的骨折复位操作,降低骨折部位的异位骨化率等。但该部位解剖结构复杂、神经血管众多、解剖变异存在,年轻医师的学习曲线非常长。目前临床上最常应用的髂腹股沟人路基本都在经验丰富的手术医师操作下进行,因为这一人路涉及髂部神经血管鞘的切开分离暴露,稍有不慎即可导致严重后果。因此,许多学者在髂腹股沟人路的基础上对其作了改良或寻找新的手术人路,使手术切口人路损伤重要血管神经的风险下降。Stoppa入路自应用于骨盆前环骨折和髋臼前柱前壁骨折后,因不涉及解剖分离腹股沟管及髂部神经血管鞘,操作相对于髂腹股沟人路便利,解剖层次相对简单而得到广泛应用。虽然相关的研究将这一手术区域的解剖结构作了描述,但都着重叙述骨折的复位治疗,缺乏对手术人路的解剖结构完整测量的数据。笔者在综合临床多年治疗骨盆、髋臼骨折的手术经验基础上,提出了一种全新的前侧手术入路。该人路进入腹膜外区域及真骨盆的路径较传统Stoppa入路偏移腹部正中线3cm,减小了对手术术野暴露的器械牵拉力,减少不必要的对腹壁的机械应力干扰。
3.1前侧入路的优点及局限性
本研究中采用的前侧人路位于下腹部的耻骨支上方,较Stoppa人路偏向患侧3cm。与传统人路比较,前侧入路无须过度分离牵拉下腹壁就能充分显露真骨盆。女性患者为术后腹部美观考虑可选用横形皮肤切口。经解剖学测量研究,可以证实该入路用于治疗骨盆前环骨折、近骶髂关节骨折、骶髂关节分离、髋臼前柱前壁骨折、髋臼横形骨折、“T”形骨折、髋臼柱联合前壁骨折、髋臼柱联合后半横形骨折等具有如下优点:(1)切口安全,损伤小。该入路的切口位于耻骨上支上方3cm及腹股沟浅环内侧,全长均不分离暴露精索/子宫圆韧带,大大减少该结构的损伤概率。腹壁肌层纵形分离切口位于腹直肌外侧,位于腹壁下动静脉循行部位的内侧,能充分显露腹壁下血管,减少了误伤该血管风险。(2)暴露范围足够。该入路以腹直肌外缘进入腹膜外区域,有利于牵开显露整个骨盆前环、真骨盆、骶髂关节前方。较短的显露路径明显减小助手使用牵开器械显露创面的力度,降低助手的操作牵拉疲劳程度。(3)有助于安全显露易损伤的交通支血管和输精管等。术者沿髂耻线锐性切开,贴髂耻线、四方区表面钝性分离,可以将术野至耻骨联合一直延续至骶髂关节前方以及四边区。向髂耻线上方分离暴露,牵开髂腰肌及髂外血管,还能显露髂窝深部和部分髋臼顶部的前半部分。该人路满足了临床治疗该部分骨折的显露操作。
同时需要指出的是,此入路也存在一定的局限性。髂外血管鞘、腰大肌等横跨真骨盆上口上外方,该入路不涉及分离该结构,此种情况下无法直接显露髂骨翼和髂前下棘、髋臼顶部等,对于该部分骨折需联合应用部分髂股人路或采用髋关节后外侧人路等。该人路显露四边区时可以治疗髋臼柱联合后半横形骨折,但对于髋臼后壁骨折,因无法显露髋臼后壁,无法直视复位,需采用髋关节后外侧人路等。由于肥胖患者皮肤及盆腔内软组织较多,从皮肤到骨折部位的垂直距离较深,这给手术操作带来了一定的难度。
3.2前侧入路的解剖学研究对临床手术的意义
在众多手术入路中不可能依靠单一入路满足各型骨盆骨折的显露需要。临床上常用的手术入路大多可分为骨盆内人路(髂腹股沟人路)和骨盆外人路(K—L入路、延长髂股人路等)两大类。K—L入路存在干扰外展肌、易损伤坐骨神经等缺点,而髂腹股沟人路是髋臼及骨盆骨折标准前方入路.,目前临床虽对这些人路有各种改善,但均需解剖股外侧皮神经、髂腰肌、股神经、髂外血管、淋巴管束、精索或子宫圆韧带等重要结构,其操作困难,技术要求高,手术耗时、切口长、损伤大等,存在较大的手术风险。
笔者在本研究的临床应用中采用的骨盆髋臼骨折前侧入路,仅在腹部正中偏患侧做纵形切口或沿耻骨支做横形切口,经腹直肌外缘进人腹膜外区域,推开膀胱,向前外侧牵开下腹壁及髂部神经血管鞘,沿耻骨梳对髂耻筋膜锐性切开,沿耻骨梳从前向后至真骨盆边缘性骨膜下分离显露,沿四边区钝性分离闭孔内肌,专用牵开器械(如Hoffman拉钩)置于坐骨大切迹,向盆腔深部牵开闭孔神经和闭孔内肌、以及骶髂关节前方的腰骶干等,即可安全地实现对骨盆耻骨联合沿髂耻线直至骶髂关节前方、髋臼前壁前柱、四边区的有效暴露。
与传统髂腹股沟入路相比,前侧入路无须分离暴露髂外血管神鞘束、精索等,极大减少了术中损伤的机会并降低术后血管栓塞的风险。本组则无一例出现深静脉血栓形成。本组在手术平均耗时、术中出血量和手术切口长度等指标方面有较大优势。大部分患者术后骨折复位评价及术后功能评分均优良,表明前侧人路能满足骨盆及髋臼骨折手术切开的要求,临床效果满意。因此,良好、稳定、微创方式的骨盆髋臼骨折内固定对患者的早期功能锻炼、加速患者术后功能康复十分有利。
通过标本解剖观测和I临床应用研究,笔者认为前侧人路在治疗骨盆前环骨折、近骶髂关节骨折、骶髂关节分离、髋臼前柱前壁骨折、髋臼横形骨折、“T”形骨折、髋臼柱联合前壁骨折、髋臼柱联合后半横形骨折时,能满足显露要求,具有解剖结构层次清晰、操作安全、损伤小、术野暴露充分、手术并发症少等优点。
参考文献(略)





 京公网安备11010502051256号
京公网安备11010502051256号