枢椎骨巨细胞瘤的手术技术及临床疗效
2015-04-14 文章来源:第四军医大学西京医院骨肿瘤科 陈国景 郭征 王臻 栗向东 李靖 范宏斌 我要说
脊柱骨巨细胞瘤多见于骶椎,其次为腰椎、胸椎及颈椎,好发年龄为20-40岁,女性多见;颈椎骨巨细胞瘤只占脊柱肿瘤2%-3%,而枢椎骨巨细胞瘤更少见。国内外的文献报道多为个案报告,尚未见大综枢椎骨巨细胞瘤疗效的报告。
骨巨细胞瘤具有局部侵袭性和容易复发的特点,发生在枢椎其致残率和致死率均较高,外科手术治疗是目前重要的治疗手段之一。近年来,国内外文献报道脊柱肿瘤切除的En Bloc技术,实现了脊柱肿瘤的整块切除。但对于枢椎肿瘤,因其特殊部位和复杂的解剖结构,周围比邻椎动脉系统、颈神经根及颈髓,且构成重要的寰枢关节结构,行肿瘤En Bloc切除无法完成。目前,枢椎骨巨细胞瘤治疗仍主要采取前路椎体次全切除、植骨联合后路颈枕融合内固定,术后予以放疗。但如果齿突骨皮质未被肿瘤破坏,齿突能否保留对于脊柱稳定性至关重要,首先因齿突切除后必须行颈枕融合,其次因齿突位于寰椎前弓后方,并与其构成寰枢关节,所以齿突切除非常困难,需经口咽人路切除寰椎椎体前弓才能显露,手术难度及风险极高。
我们对2009年至2013年采取保留齿突的病灶内切刮除或病椎分块切除、植骨生物学重建、后路内固定治疗,并辅助以术后放疗及二磷酸盐类药物治疗的5例枢椎骨巨细胞瘤患者的临床资料进行回顾性分析,目的在于:(1)总结枢椎骨巨细胞瘤前路病灶内切刮除或病椎分块切除、植骨生物学重建的手术入路及技术要点;(2)评价前后联合人路保留齿突治疗枢椎骨巨细胞瘤的疗效;(3)探讨此种手术在达到肿瘤控制的同时,尽量保留患者颈枕功能及降低手术风险的可行性。
资料与方法
一、一般资料
本组5例,男2例,女3例;年龄23-45岁,平均31岁。病程2—6个月,平均3.5个月。5例均经术中病理诊断为骨巨细胞瘤。病变均累及枢椎单节段。肿瘤部位、肿瘤WBB分期及术前神经功能分级见表1。
二、临床表现
5例患者均有颈部局部疼痛,随病情进展疼痛逐渐加重,其中2例同时有上肢麻木或疼痛,疼痛剧烈,影响夜间睡眠,需服用非甾体类药物镇痛,疼痛数字评价量表(numeric rating scales,NRS;以11个点数来描述疼痛强度,0表示无疼痛,疼痛较强时增加点数,依次增强,10表示最剧烈疼痛)评分均为6分。2例出现颈椎不稳及脊髓压迫症状,表现为行走不稳,扶扶拐行走,下肢肌力Ⅳ级,肌张力高,膝腱反射亢进,踝阵挛(+),Babinski征(+),Hoffman征阳性(+),其中1例外伤后突发颈椎活动受限,并诉有呼吸困难,兼有吞咽活动略受限。5例患者Fran—kel分级D级2例、E级3例。
三、影像学表现
5例患者x线表现各异,但均表现为病椎椎体部分侵袭性、溶骨性改变,膨胀性骨质破坏。2例椎体骨皮质较完整,肿瘤未突破到骨皮质外;2例发生齿突病理性骨折,伴有寰枢关节半脱位,肿瘤突破椎体骨皮质形成肿瘤性包块;1例为复发病例,初治时为枢椎附件骨巨细胞瘤合并动脉瘤样骨囊肿,将附件切除后未行放疗,术后6个月肿瘤复发且向前侵蚀破坏枢椎椎体。CT表现为溶骨性骨质破坏,瘤体周围有骨包壳,其中2例骨包壳不完整。MRI T1wI呈低信号影,部分病例可见混杂信号,其中2例肿瘤突破骨皮质,向周围侵犯,形成软组织包块。5例患者枢椎齿突骨皮质均未被破坏。
四、手术方法
5例患者均采用全身麻醉,并在全麻下进行动脉血压监测和留置深静脉插管,以便于大出血时及时补充血容量。5例患者均采用前后路联合人路保留齿突的手术方案。后路采用跨C2的椎弓根钉一棒系统固定寰椎椎弓根及C3侧块,其中2例齿突合并病理性骨折者后路固定寰椎椎弓根及C3,C4侧块,以稳定颈椎。前路采用胸锁乳突肌内缘下颌角人路显露病椎(图1a),对病椎骨壳相对完整者,行骨壳内病灶刮除(图1b),注意刮除齿突内肿瘤,肿瘤刮除后,用质量浓度50%的氯化锌烧灼瘤腔,反复冲洗后植入B—TCP人工骨颗粒;对病椎骨皮质被破坏者,行椎体肿瘤分块切除,保留齿突,齿突内肿瘤给予刮除,取自体髂骨块,将髂骨块修整为大致“菜刀形”,刀柄插入齿突,刀体植于病椎切除后的骨缺损处,与齿突及C3,椎体融合,应用前路钢板内固定(图1c)。1例复发病例由于肿瘤沿椎弓根向前方椎体侵袭破坏,MRI提示有液平面现象,主要为动脉瘤样骨囊肿成分,故单纯从后路由两侧椎弓根进入,向前刮除椎体及齿状突内肿瘤,植入B-TCP人工骨颗粒重建。


五、术后处理
术后应用抗生素预防感染1周。所有病例切口愈合后1~2周,配合肿瘤局灶三维适形放疗,总剂量30-45Gy。使用二磷酸盐类药物治疗6个月(唑来膦酸4mg,1次/月)。术后颈围固定保护2个月。
六、随访及疗效评价
术后2年内每3个月随访1次,2年后每6个月随访1次,随访时行颈椎正、侧位X片、三维CT及MR检查,观察肿瘤有无复发、植骨愈合情况、有无疼痛、神经功能有无异常及颈椎活动度等。
结果
一、手术情况
手术时间为90~180rain,平均120min。失血量为200~800ml,平均400ml。失血主要发生在椎体肿瘤病灶刮除时,病灶刮除彻底,出血亦停止。
二、肿瘤转归
5例患者术后随访12~60个月,平均37个月。随访期间5例患者肿瘤均未复发。术后3个月随访时疗效均满意,局部疼痛或神经根痛消失,神经功能恢复情况为术前Frankel D级2例均恢复至E级,病理征消失,肌力恢复正常。
三、重建效果
3例骨包壳完整植入,B-TCP人工骨颗粒的患者,术后第3个月可见植骨颗粒边界和内部结构模糊,术后12个月可见植骨中心区域植骨颗粒融合成片。随着时间推移,植骨颗粒的成骨降解均满意,形成自身骨质(图2)。2例取髂骨结构性植骨的患者,术后6个月可见植骨块与齿突、C,椎体融合,术后12个月达到完全愈合(图3)。生物学重建植骨均达到理想的效果(图4)。
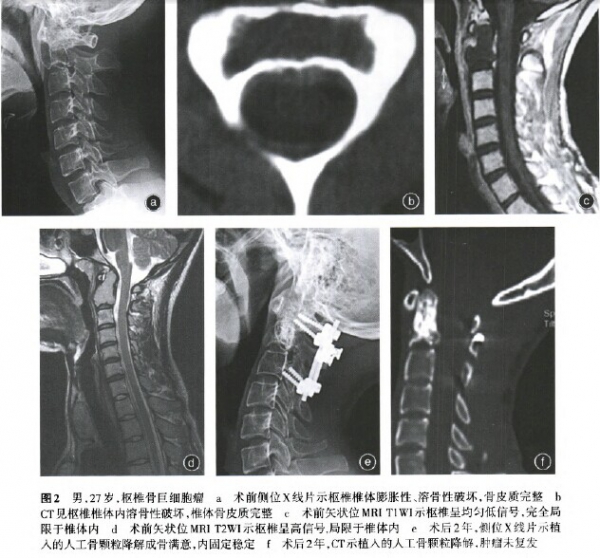
四、临床功能及影像学评估
术后3个月随访,5例患者颈枕屈伸功能基本正常,颈椎旋转度大约为正常颈椎旋转度的60%。随访期间的影像学检查,x线片示颈椎稳定性满意,三维CT及MRI提示未见肿瘤复发,植骨愈合满意,椎管通畅,未见占位性受压。未见内置物失败病例。
五、并发症
5例患者术后出现不同程度的声音嘶哑、进食疼痛感,考虑为术中长时问牵拉气管及食道所致,给予消肿、进流食等对症处理,术后第3天症状好转。余未见明显并发症出现。
讨论
一、枢椎肿瘤的手术入路
因枢椎位置较高,椎体肿瘤切除需经前路显露病椎,以往显露枢椎需经口腔咽后壁切开入路或经劈开下颌骨并切开咽后壁人路,二者对于显露枢椎椎体均较直接,但不利因素较多。经口腔咽后壁切开人路的缺点:(1)操作空间相对狭小,遇出血凶猛时止血比较困难;(2)咽后壁黏膜较薄,肿瘤切除后如进行植骨或内固定,会有相对较多的概率造成黏膜愈合困难;(3)因口腔为非清洁环境,造成切口污染的概率增加。经劈开下颌骨并切开咽后壁人路缺点是增加了手术创伤和难度,下颌骨劈开之后的重建在技术上有较高的要求,下颌骨如对合欠佳会影响患者将来的咀嚼功能。颌下颈部前方入路是经下颌下方由胸锁乳突肌前缘、二腹肌后腹(上方)和肩胛舌骨肌上腹(下方)围成的颈动脉三角途径向深层逐渐剥离,到达枢椎椎体前方。经此入路应注意保护喉上神经、舌下神经及颌下腺等重要结构,此人路有损伤小、显露充分、术后并发症少等优点,一般可实现枢椎椎体的全部切除。本组5例患者前路均经此途径显露枢椎椎体,能达到充分显露和切除肿瘤的目的。本手术人路显露寰椎前弓困难,若行寰椎前弓固定难以实现,可能需要使用特制工具及内固定系统。
二、枢椎肿瘤切除及重建
枢椎因其比邻椎动脉、脊髓等重要结构,所以枢椎骨巨细胞瘤无法完成真正意义的En Bloc切除。根据Enneking脊柱肿瘤分期系统,脊柱骨巨细胞瘤属于良性脊柱肿瘤3期,即侵袭性良性肿瘤,可行病灶内肿瘤切除。本组5例患者采用了前路病灶刮除或椎体肿瘤分块切除的方式。
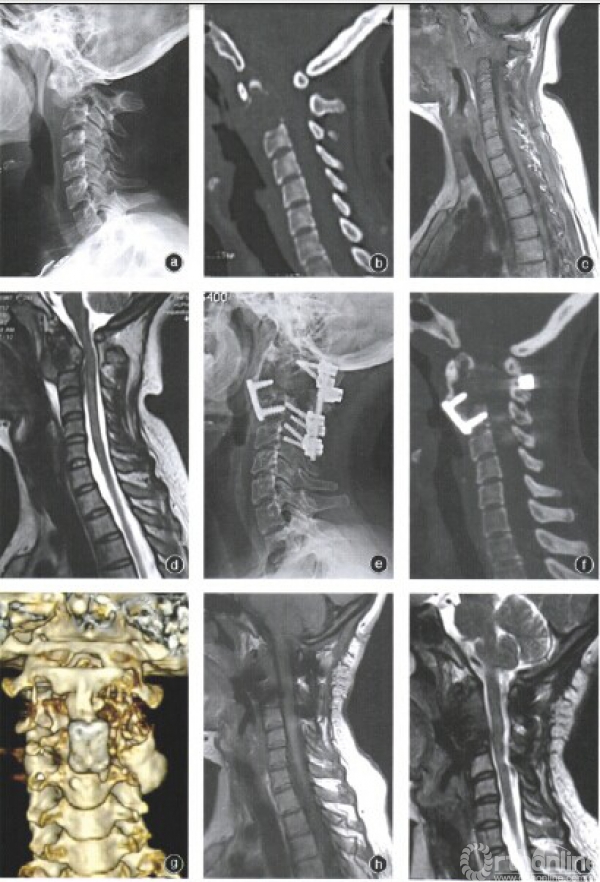

3例肿瘤未破坏骨皮质,行病灶内刮除肿瘤,瘤腔应用氯化锌烧灼。由于枢椎椎体整体结构未被破坏,所以瘤腔内植骨后前路无须同定,是否需要后路固定目前尚有争论。即在瘤腔内刮除肿瘤,仍需将骨窗开大,尽可能暴露病灶范围,这样因骨窗较大使枢椎椎体仍处于不稳定状态,本组3例病灶内刮除肿瘤的病例均采用了后路椎弓根钉一棒系统内固定。而50%氯化锌已经被证实有减少肿瘤复发的效果。

枢椎无论采取何种切除方式,均不可能达到肿瘤整块切除的目的。本组2例肿瘤破坏了骨皮质,形成肿瘤性包块,采取椎体肿瘤分块切除方式,其手术效果应与部分学者报告的椎体全切除相同,但无需完全显露椎体全貌,手术创伤减小,降低了手术风险。本组病例在随访期间未见肿瘤复发,也能说明本手术方案的可行性。肿瘤切除后形成骨缺损取髂骨行结构性植骨,随访结果显示此种结构性植骨方式可有效地达到植骨融合目的。由于枢椎椎体整体已被破坏,所以必须行前路钢板固定以维持颈椎稳定性,并使所植骨块与C3椎体、齿突融合。病灶刮除后形成的空腔内植入B—TCP人工骨颗粒,此种人工骨已被证实能良好的成骨降解。本组3例随访也观察到B—TCP人工骨颗粒的成骨降解,属较佳的生物植骨材料。而自体髂骨本身即为最佳的植骨材料,本组2例髂骨植骨均达到愈合。
为提高枢椎肿瘤切除后重建结构的稳定性,宜在前路重建的基础上增加后路稳定手术,以往国内外学者多采用后路枕颈固定。我们认为在寰椎未被侵蚀、且齿突结构完整,行枕颈固定欠妥,丢失了可以保留的枕颈功能。在既考虑增加后路稳定性又考虑尽量保留枕颈功能的基础上,将后路枕颈固定改为寰椎椎弓根和C3侧块钉一棒系统内固定,既能使不稳的C1~C3,得到有效地固定,又保留了枕颈功能,提高了生活质量。当然,寰椎椎弓根螺钉固定技术的掌握是采用此方法的前提。采用前后路一期完成手术缩短了治疗周期,节约了费用。
三、术后综合治疗
枢椎骨巨细胞瘤解剖位置特殊,且肿瘤本身具有侵袭性,手术彻底切除病灶存在技术难度,行囊内刮除或病椎切除,会有瘤细胞残留,即使全椎体切除,仍有可能遗留散在的瘤细胞,故术后需配合有效的辅助治疗。目前临床上公认骨巨细胞瘤有效的辅助治疗为放疗,以往担心放射性脊髓病的出现,Chakravarti等报告放射治疗手术难以切除的脊柱骨巨细胞瘤20例,平均随访9.3年,仅3例复发。Caudell等回顾分析了25例骨巨细胞瘤的放射治疗效果,认为放疗作为术后辅助治疗手段可以控制或延缓病灶复发。现行的三维适形放疗技术可有效地避开脊髓,准确定位病灶范围,剂量可调控。本组5例均施行了术后三维适形放疗,所有病例均未复发,可见放疗是枢椎骨巨细胞瘤术后有效的辅助治疗手段。二磷酸盐类药物用于治疗骨巨细胞瘤被证明是有效的。本组5例患者术后均应用二磷酸盐类药物治疗6个月,随访期间肿瘤未复发,二磷酸盐类药物可能起到一定的效果。
四、本研究的局限性
我们的不足是病例数仍较少,随访时间短,仍需延长随访时间进一步观察疗效,探索对于仅有溶骨病灶、无颈椎不稳定的病例能否仅行前路手术,进一步减小手术创伤及降低颈椎功能损失,提高患者的生活质量。
骨巨细胞瘤属侵袭性的良性肿瘤,可行病灶内刮除手术,若齿突骨皮质未破坏,保留齿突对保留颈枕功能至关重要,B—TCP人工骨颗粒和自体髂骨是理想的生物重建材料,后路的颈椎稳定固定科学合理,术后放疗及二磷酸盐类药物治疗可降低肿瘤的复发率。
参考文献略
2014年发表《中华骨科杂志》





 京公网安备11010502051256号
京公网安备11010502051256号