距骨骨折
2015-02-05 文章来源:上海交通大学附属第六人民医院骨科 施忠民 薛剑锋 我要说
距骨是连接下肢和足部的枢纽,肩负重力传递和运动的耦联,是足部重要的功能单位。距骨位于踝穴内,分别与胫骨远端关节面,跟骨前、中、后关节面和舟状骨形成胫距关节(踝关节)、距下关节和距舟关节,周围韧带附着众多,外形不规则,解剖结构相对复杂。其表面约超过2/3的区域为关节软骨所覆盖,血液供应主要来自于内侧三角韧带、关节囊、跗骨窦、外侧距跟韧带及颈体交界处的踝关节前方关节囊。距骨骨折约占全身骨折的1%,足部骨折的3%~6%,发生率相对较低,临床上易漏诊和误治,因此对于骨科医生而言距骨骨折的治疗具有一定的挑战性。对于移位的距骨骨折,手术治疗是目前的共识。手术治疗的原则为根据骨折的具体类型选择合理的手术入路,在保护血运的前提下解剖复位,稳定固定,从而获得快速良好的功能康复,以避免二期创伤性关节炎、缺血性坏死和功能障碍的发生。
1 解剖结构
1.1骨性解剖
距骨表面三分之二为关节软骨所覆盖,没有肌腱或肌肉附着。由前向后可将距骨分为距骨头、距骨颈和距骨体,后侧另外两个重要的解剖结构为距骨外侧突和距骨后突,后突被长屈肌腱沟分为内侧及外侧结节,在距骨后突外侧结节后方可发生距后三角骨。
距骨头位于由跟骨前、中关节面,足舟骨和弹簧韧带所组成的关节复合体中。其内侧为胫后肌腱。相对于距骨体,距骨颈轴线有15°~20°的内倾,距骨颈部没有关节软骨覆盖,是血供进入的主要部位,同时也是容易发生骨折的部位。距骨颈底面构成跗骨窦和跗骨管的顶部。距骨体前宽厚窄,下宽上窄,与踝穴紧密匹配,可分为上表面、内侧面、外侧面和底面。上表面和胫骨远端构成胫距关节,外侧面和内侧面分别与外踝和内踝相关节,底面则和跟骨后关节面相关节。距骨外侧突是距骨体外侧关节面的延伸,无关节软骨覆盖,是距跟外侧韧带的起点,距骨外侧突的前方则是距腓前韧带的附着点。距骨骨质致密,因此距骨骨折大多为高能量损伤。
1.2 距骨血供解剖
距骨骨折脱位后可能发生距骨缺血性坏死,早期的文献报道认为是由于距骨的血液供应较差并且脆弱易受损伤。但是最近的研究表明距骨有丰富的骨外和骨内血液供应。
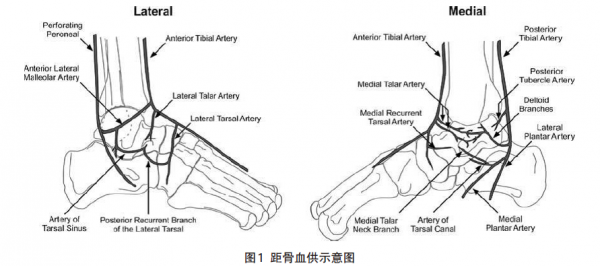
距骨骨外血管系统包括胫后动脉、足背动脉及腓动脉的分支,这些血管相互交通在距骨周围形成丰富血管网。足背动脉发出内、外踝前动脉以及跗内、外侧动脉,由这些小动脉发出分支形成颈上支和跗骨窦动脉,前者是距骨颈背侧的重要血供来源。
胫后动脉顺其走向从近端到远端依次发出后结节支、三角支及跗骨管动脉供应距骨。腓动脉从两个方面向距骨提供血供,包括距骨后结节支和腓动脉穿支,分别和胫后动脉跟骨分支吻合形成距骨后结节血管丛,以及和足背动脉外踝前动脉系统吻合形成跗骨窦动脉。血管吻合主要有三部分,包括由跗骨管动脉与跗骨窦动脉形成的吻合、由胫后动脉和腓动脉段各发出跟支形成的距骨后突动脉网、由胫上动脉与远端跗骨窦动脉和三角支连接而成的骨膜动脉网。另外还有远端跗骨窦动脉与近端跗骨窦之间的吻合。跗骨窦动脉、跗骨管动脉和三角支是距骨最重要的血管来源。距骨骨内血供包括距骨头、距骨体及交通支。足背动脉的分支营养距骨体内上部,跗骨窦和跗骨管动脉吻合形成的血管袢由跗骨窦前臂进入距骨滋养距骨头的外下部。滋养血管进入距骨体内的5个部位:距骨颈上表面,距骨体前外侧,距骨颈底面(跗骨窦顶壁),距骨体内侧面(三角韧带)以及距骨后结节。距骨体外侧三分之二的血供来源于跗骨管动脉,内侧三分之一血供来源于三角支。距骨颈上表面进入的滋养血管则发出分支营养距骨体的前上部分(图1)。
2 受伤机制与分型
距骨骨折按部位分为距骨头骨折、距骨颈骨折、距骨体骨折和距骨周围突骨折。
距骨头骨折占全部距骨骨折的5%~10%,以压缩骨折最为常见,主要是足背伸时胫骨远段前缘挤压距骨头或踝跖屈位时轴向压力造成距骨头内侧压缩骨折,后者常合并舟骨骨折及距舟关节脱位。
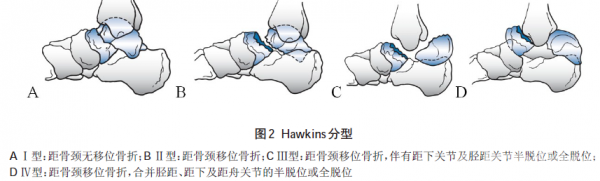
距骨颈骨折占距骨骨折的50%~80%,是临床最常见的距骨骨折类型,多发生于20~35岁的男性。其损伤机制大致分为四步:①踝关节过度背伸致距下关节的后关节囊撕裂,距骨颈撞击胫骨远端前缘,产生沿距跟骨间韧带走行的距骨颈无移位骨折;②骨折移位将产生距下关节内翻或外翻的脱位、半脱位;③若背伸暴力继续,踝关节后关节囊及三角韧带后束断裂,距骨体脱位于内踝与跟腱间,距骨体骨折面将旋向外侧;④在距骨体自踝穴中完全脱出的基础上,前足跖屈的反作用力造成距舟关节脱位。距骨颈骨折的分类目前常用Hawkin分型(图2),Ⅰ型:距骨颈无移位骨折,文献报道骨折坏死率为0%~13%;Ⅱ型:最常见,距骨颈移位骨折,骨折坏死率为20%~50%;Ⅲ型:距骨颈移位骨折,伴有距下关节及胫距关节半脱位或全脱位,骨折坏死率可达80%~100%;Ⅳ型:距骨颈移位骨折,合并胫距、距下及距舟关节的半脱位或全脱位,骨折坏死发生率几乎100%。
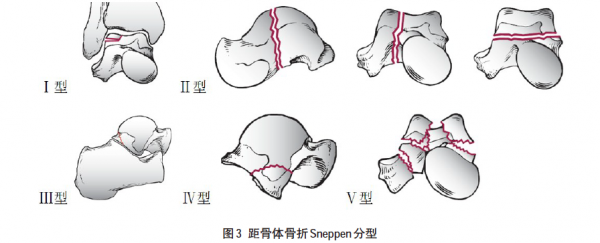
距骨体骨折占距骨骨折的13%~23%,该骨折缺血性坏死发生率为25%~50%,创伤性关节炎发生率约为50%,致伤原因以高处坠落为主,此时距骨体常受到胫骨与跟骨间的轴向压力,并根据足踝位置的不同及跟骨内、外翻而形成不同类型的骨折。Sneppen将距骨体骨折分为五型(图3),Ⅰ型:距骨滑车关节面的经软骨骨折;Ⅱ型:距骨体冠状面、矢状面或水平面的骨折,距骨体无脱位者坏死率在25%左右,合并脱位则可高达50%;Ⅲ型:距骨后突骨折,占距骨体骨折的20%;Ⅳ型:距骨体外侧突骨折,占距骨体骨折的24%;Ⅴ型:即距骨体压缩、粉碎性骨折,粉碎较重者缺血性坏死及创伤性关节炎发生率很高。
Inokuchi 等提出距骨颈骨折和距骨体骨折的分界为:外侧骨折线位于距骨外侧突的前方的为距骨颈骨折。
高处坠落伤和交通事故伤等高能量暴力或运动扭伤等低能量损伤都可导致距骨后突骨折,而暴力方向及受伤时足的位置与骨折类型密切相关。距骨后突的外侧结节骨折常由踝关节跖屈的直接暴力或者踝关节内翻暴力所致。踝关节跖屈暴力常致距骨后突在后踝和跟骨之间受“胡桃夹子”损伤;而踝关节内翻暴力使距骨外侧结节连同距腓后韧带撕脱,如Shepherd骨折。而内侧结节骨折常由背伸-旋前的高速暴力损伤所致,三角韧带高张力情况下造成了内侧结节撕脱骨折,即Cedell骨折,而高能量的内侧结节骨折常合并足部其他损伤,如距下关节脱位、距骨颈骨折和距骨完全脱位。距骨后内侧结节骨折常合并内侧距下关节脱位。
距骨外侧突骨折(滑雪板骨折)的损伤机制为踝关节内翻损伤,常被误诊为踝关节扭伤,初诊漏诊率达33%。
3 诊断及影像学检查
距骨骨折多为高能量损伤,致伤原因包括高处坠落、交通事故、重物压砸及运动损伤,骨折中13%为开放性骨折,合并踝部骨折者为19%~28%,合并跟骨骨折者为11%~18%,合并跖骨骨折者为18%。骨折后局部肿胀、淤血、压痛、踝关节活动受限。
X线检查应包括足踝部系列位片(踝关节正位、侧位和足部正斜位片),其中距骨侧位影像对于距骨颈骨折具有非常重要的诊断价值。Canale位(拍摄方法:足内旋15°,球管与水平夹角75°)能消除跟骨和距骨的影像重叠,从而在足部正位摄片时获得距骨的清晰影像。Broden 位摄片常用来评估距下关节,摄片方法为足内旋45°,球管向头端倾斜10°~40°直到获得后、中关节面的清晰显影。由于需要不断变动球管位置获得最佳的影像,因此Broden 位一般用于术中评估。
距骨骨折为关节内骨折,建议常规行CT检查来了解骨折块粉碎、移位程度及与周围关节受累情况。在评估距骨颈或距骨体骨折时,需要注意的是平片检查具有一定的迷惑性。如果平片可见骨折线则通常为移位骨折,需使用CT 扫描进一步确诊,因为保守治疗仅适用于真正的无移位骨折。距骨周围突骨折由于极少见,且常规影像学检查往往不能发现轻微损伤,因此漏、误诊率较高,预后较差,因此临床诊断时必须对任何后足损伤提高警惕。对于距骨后突外侧结节骨折的患者,体检可发现踝关节后外侧及腓骨肌腱内侧压痛,长屈肌腱刺激征阳性,而内侧结节部骨折移位和血肿形成,常会压迫跗管,如漏、误诊二期可引起跗管综合征。需要强调的是,X线平片往往无法确定距骨后突骨折,特别是无移位的轻微损伤的存在,且会把骨折块误认为是跗三角骨,作为关节内骨折CT扫描应作为常规检查,特别是冠状位CT可有助于确定骨折块大小、粉碎及移位程度,有助于手术计划的制定。
4 治疗
4.1 距骨颈骨折
对于经CT证实的真正无移位的HawkinsⅠ型距骨颈骨折可考虑保守治疗,建议使用非负重石膏固定4~6 周,而后使用行走支具保护下负重直至临床及影像学检查证实骨折愈合,其间应定期复查摄片,明确骨折愈合情况及有无移位,一旦发现骨折移位,则应及时切开复位内固定;此外,对于妨碍关节活动的小游离骨片,尤其是关节腔内的游离骨片或造成后方撞击的、无法复位固定的距骨后突骨块,可行关节镜或切开手术摘除。无移位距骨颈骨折如果长时间固定可能会导致关节活动障碍,目前也有学者主张早期使用经皮螺钉固定以允许踝关节早期功能锻炼而获得更好的预后。使用经皮螺钉技术术中必须使用Canale位或3D CT 评估骨折的位置,如果骨折移位超过1mm或存在旋转畸形则需使用切开复位内固定。经皮螺钉固定可选择前路或后路,后路螺钉固定具有更好的生物力学优势,并且可以避免损伤距骨颈背侧的血供,但是无法显露观察骨折线和距下关节,同时需注意螺钉放置位置过低可能穿透距下关节进入跗骨窦损坏距骨血供,因此具有一定的技术要求。后路经皮螺钉选择跟腱旁后外侧入路,将长屈肌腱拉向内侧,从距骨后结节向前内下方拧入螺钉,建议使用两枚3.5mm或4.0mm螺钉固定。前路经皮螺钉通常由前内及前外侧经距骨头或距骨颈置入,必须对螺钉尾端行埋头处理以减少软组织激惹。
对于移位的HawkinsⅡ~Ⅳ型距骨颈骨折则需行切开复位内固定治疗,局部皮肤受压可能发生坏死以及开放性距骨骨折是急诊手术的指征。建议常规使用内外侧双切口显露治疗,前内侧切口位于胫前肌腱和胫后肌腱之间,由内踝尖延伸至足舟骨结节,可显露距骨颈内侧、踝关节内侧、距下关节内侧和距舟关节,必须注意保留距骨颈背侧和跖侧的关节囊附着以免破坏距骨的血供;外侧可选择斜行跗骨窦切口或前外侧直切口(外踝尖至第四跖骨基底部)显露距骨颈外侧及跗骨窦距下关节,应避免破坏跗骨窦内的血管网。双切口显露的优势在于可完整的显露评估骨折,可清理跗骨窦和距下关节内的骨折碎屑,同时获得骨折的精确复位避免成角或旋转畸形。对于可获得解剖复位简单骨折可使用前述的双螺钉固定方法,如果骨折存在粉碎则应在骨质缺损侧选择微型接骨板固定来维持距骨的长度、旋转及轴线,对于骨缺损需植骨支撑。常用的微型接骨板为2.4mm或2.7mm接骨板系统,在距骨颈外侧可在距骨头关节面后方沿距骨肩部固定至距骨外侧突;内侧接骨板则可从距骨头后方固定至内踝前缘,安放内侧接骨板时应背伸及跖屈活动踝关节确保内植物不与内踝发生撞击。
对于移位的HawkinsⅢ型和Ⅳ型骨折,距骨体向后内侧脱位于踝管内结构的下方,复位可能具有一定的难度。可加用后内侧切口,保护胫后血管神经,显露距骨体,使用克氏针撬拨将其复位至踝穴内,使用股骨牵开器或外固定支架撑开胫跟间隙有助于距骨体的复位。
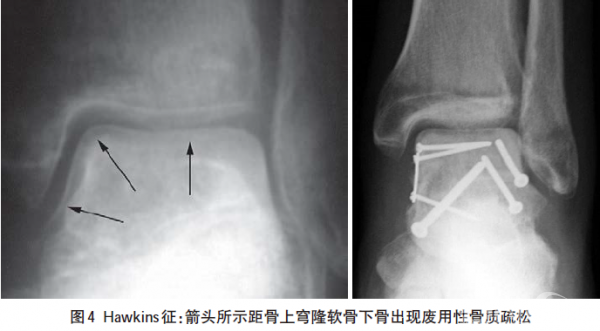
术后使用疏松辅料包裹后加压包扎并使用短腿石膏托固定踝关节于中立位,术后2~3周拆除缝线后开始非负重功能锻炼,一般于术后6周行踝穴位摄片检查以明确有无Hawkins 征(距骨上穹隆软骨下骨出现废用性骨质疏松)出现(图4),Hawkins征提示距骨发生再血管化。术后8~10周经临床及影像学检查确认骨折开始愈合方可使用行走支具保护逐步负重。如果在Hawkins 征出现以前便开始负重则可能发生距骨的塌陷。
距骨颈骨折的并发症包括距骨缺血性坏死,骨折畸形愈合和骨不连,局部感染等。距骨颈骨折缺血性坏死的发生固然和骨折类型以及受伤当时、术中距骨的血供破坏有关,但是距骨缺血性坏死通常为局部发生,而且并不是必然会发生距骨塌陷及功能障碍。事实上,良好的复位和稳定的内固定有利于骨折部位的早期再血管化,从而限制最终距骨体缺血性坏死的程度和范围。临床常见骨折愈合但发生缺血性坏死的患者长期无临床症状。对于有症状的距骨缺血性坏死,则可使用关节融合来治疗。
因此,对于移位的距骨颈骨折,应采用内外侧双切口充分显露骨折断端,注意保护残留的骨块血供,复位时注意恢复距骨的解剖对位、长度、轴线及旋转,采用稳定的内固定,方可获得良好的疗效。
4.2 距骨体骨折
距骨体骨折大多需手术切开复位内固定治疗,但是对于无法获得重建的距骨体严重粉碎性骨折则可采用保守治疗待骨折愈合后使用后足或踝关节融合术来重建。
前述治疗距骨颈骨折的内外侧双切口对于显露距骨体骨折具有一定的难度,对于距骨体中部的骨折可使用内踝截骨来显露治疗,显露内踝后首先使用4.0mm空心钉器械钻孔便于后期复位固定内踝截骨块,然后使用摆锯和骨刀完成内踝截骨,术中应注意保护三角韧带从而避免骨折块血运受损。对于距骨体外侧的骨折则需使用外踝截骨来显露,应注意下胫腓韧带的保护和修复。距骨体后部骨折则通过后内侧或后外侧入路显露。对于距骨体骨折常用的内植物为无头螺钉、可吸收螺钉及遗失克氏针技术,应在获得良好骨折显露的前提下力求恢复关节面的解剖,关节面塌陷或骨缺损的则需植骨。
4.3距骨头骨折
小或无移位的距骨头骨折可使用保守治疗,短腿石膏固定4~6周后开始关节活动锻炼及逐步增加负重,患者负重后可考虑使用足弓支撑支具直至临床症状缓解来缓解距舟关节的应力。
若骨折块移位、影响距舟关节的稳定性和完整性,或者骨折块较大则需手术切开复位内固定治疗。距骨头骨折的常用手术入路为前内侧入路,可根据骨折块的大小使用螺钉埋头固定。对于关节面塌陷则需植骨支撑,使用微型接骨板支撑固定。对于太小而无法固定的骨折块可将其切除。距骨头骨折复位固定后残留的距舟关节不稳定可使用克氏针临时固定。对于距舟关节持续不稳定或二期创伤性关节炎则可使用距舟关节融合来治疗。
4.4距骨周围突骨折
距骨后突相对较大,也是后足变异最大的解剖结构,由内侧结节、外侧结节和分割两者的长屈肌腱沟组成。对于移位不明显(移位<2mm)的距骨后突骨折,尚可采用非负重支具固定6周的保守治疗,但报道预后较差,骨不连及创伤性关节炎等并发症率仍较高,二期融合术率也较高。手术治疗采用后内侧或后外侧入路,显露长屈肌腱游离并向后侧牵拉,即可暴露后侧关节囊,切开后就可清楚显露距骨后突骨折块,使用微型螺钉固定。
小或移位不明显(<2mm)的外侧突骨折可使用短腿石膏保守治疗,并避免负重4~6周。移位或大的骨折块则需使用外侧切口行切开复位内固定治疗。对于粉碎的骨折块或慢性患者(超过4周)则需考虑行骨折块切除术。
转载于《中国骨与关节外科》 《参考文献》略





 京公网安备11010502051256号
京公网安备11010502051256号