肩袖修补术后再断裂原因分析
2014-04-23 文章来源:上海复旦大学运动医学中心 尚西亮、华英汇、陈世益,本文摘自《中华骨科杂志》2013年9月第33卷第9期 我要说
肩袖撕裂是引起肩关节疼痛和功能障碍的常见原因之一,它严重影响患者的生存质量。肩袖质量改变(如肩袖退化变性)、肩峰下撞击(如肩峰前外角形态异常或骨赘形成)及创伤(如运动损伤、交通伤)等因素均可造成肩袖撕裂。肩袖撕裂患病率随人群年龄增加而上升。文献报道50-59岁人群患病率为13%,60-80岁人群为20%-30%,而80岁以上人群则高达50%以上。肩袖撕裂早期可行保守治疗,治疗方式主要包括非甾体类药物、局部封闭、功能锻炼及物理治疗等。对保守治疗至少3-6个月无效的患者,目前多数学者主张尽早行手术治疗。因为随着病情的迁延,撕裂肩袖肌腱的退行性改变和肌肉脂肪浸润将逐渐加重,严重影响手术效果。
近年来,随着肩关节疾病诊疗技术的进展,肩袖撕裂的手术方式已从小切口肩袖修补术演变为全关节镜下肩袖修补术。与传统的开放手术相比,关节镜手术创伤小、恢复快,对轻中度肩袖撕裂的修补疗效令人满意,但对大的和巨大的肩袖撕裂进行修补后结构性失败率仍然较高。Randelli等的研究发现,关节镜下肩袖修补术后再撕裂是肩袖修补术最常见的并发症之一,再撕裂率最高可达90%左右。关节镜下肩袖修补术后再撕裂涉及多种因素,包括患者年龄、吸烟、肩袖撕裂大小、腱和骨的质量、缝合装置失败(缝线断裂、线结滑脱、锚钉脱出)、外伤及手术技术等。本文对肩袖修补术后再断裂原因的相关研究进行综述,旨在:(1)探讨可能导致肩袖修补术后再撕裂的原因;(2)阐述肩袖修补术后促进肩袖愈合的研究进展。
一、一般因素
(一)年龄
年龄是影响肩袖愈合的重要因素之一,随着年龄增加,肩袖修补术后再撕裂的发生率逐渐升高。Lichtenbeg等的研究发现,55岁以下单纯冈上肌腱撕裂患者行肩袖修补术后2年再撕裂率为9%,而65岁以上患者肩袖修补术后再撕裂率则高达53%。Cho和Rhee依据年龄将关节镜下肩袖修补术患者分为三组:≤50岁、51-60岁和≥61岁组,肩袖修补6个月后MR检查发现49例≤50岁患者中43例(87.8%)完全愈合、68例51-60岁患者中54例(79.4%)完全愈合、52例年龄≥61岁患者中34例(65.4%)完全愈合。这一结果表明随着患者年龄增加肩袖修补术后愈合能力逐渐降低,再撕裂发生率逐渐增加。
(二)吸烟
吸烟可增加肩袖损伤的风险。研究发现,肩袖撕裂患病率与吸烟量和烟龄密切相关:不仅如此,吸烟还与肩袖撕裂的大小有关。Carbone等分析了408例患者肩袖撕裂大小与吸烟之间的关系,结果证实日常和累积吸烟量越大肩袖撕裂程度越严重。
同样,吸烟也可影响肩袖修补的术后疗效。Mallon等对224例接受肩袖修补术的患者(95例吸烟患者、129例无吸烟史患者)随访1年,吸烟患者术后的美国加州大学肩关节评分较无吸烟史患者低,疼痛改善也较差。其原因可能是烟草中的尼古丁具有延长炎症反应期、收缩血管、降低局部供氧和抑制细胞增殖的作用,从而影响了肩袖一骨界面的腱一骨愈合。
(三)糖尿病
糖尿病是导致肩袖病变的重要危险因素之一。Abate等对80例无肩部不适的老年受试者(48例有糖尿病史,32例无糖尿病史)行超声检查发现,糖尿病患者肩袖退变更严重、冈上肌腱撕裂率更高。糖尿病还可影响肩袖修补术后愈合。动物实验证实,与非糖尿病大鼠相比,糖尿病大鼠肩袖修补术后腱一骨界面纤维软骨和组织胶原形成较少、最大失败负荷较低,由此可见持续的高血糖可抑制肩袖修补术后腱一骨愈合。相关的临床研究也提示,糖尿病患者较非糖尿病患者肩袖修补术后疗效差,且具有更高的失败率和感染率。
(四)撕裂大小
Bishop等对40例关节镜下肩袖修补术患者于术后1年行MR检查发现,总体再撕裂率达47%(19/40);其中术前肩袖撕裂大小<3cm的患者术后再撕裂率为16%(3/19),肩袖撕裂>3cm的患者术后再撕裂率高达76%(16/21),肩袖撕裂>5cm的患者术后再撕裂率高达88%(15/17)。Galatz等报告18例肩袖撕裂>2cm的患者(其中15例>3cm)行关节镜下肩袖修补术,术后采用超声检查评估肩袖完整性。平均随访36个月(24-42个月)后17例出现了再撕裂,再撕裂率高达94%。Cho和Rhee按肩袖撕裂大小将关节镜下肩袖修补术患者分为小、中、大和巨大肩袖撕裂三个组;肩袖修补术后6个月MRI随访发现,小撕裂中有29例(96.7%,29/30)完全愈合,中等程度撕裂中有62例(87.3%,62/71)完全愈合,大和巨大撕裂中有40例(58.8%,40/68)完全愈合。这表明肩袖撕裂越大,术后愈合率越低、失败率越高。其原因可能与大和巨大肩袖撕裂患者肌腱退变较严重、缝合处张力较大有关。
(五)肩袖肌肉萎缩和脂肪浸润
肩袖肌肉萎缩和脂肪浸润均可影响肩袖修补术后愈合,是肩袖修补术后再撕裂的重要危险因素。Cho和Rhee用Goutallier五级分类法评估肩袖撕裂患者肩袖肌肉的脂肪退变情况,计算每例患者肩袖肌肉的总体脂肪变性指数(global fatty degeneration index,GFDI)。肩袖修补术后6个月MR检查发现,53例GFDI≤0.25的患者中92.5%的病例完全愈合,77例GFDl0.25~1的患者中88.3%的病例完全愈合,17例GFDI1~1.5的患者中52.9%的病例完全愈合,13例GFDI1.5-2的患者中仅38.5%的病例可以愈合,9例GFDI≥2的患者术后均出现再撕裂。这表明术前肩袖肌肉脂肪浸润越重,术后肩袖完全愈合率越低、再撕裂率越高。因此,肩袖肌肉脂肪变性程度可作为判断肩袖修补术疗效的一个重要预测指标。
(六)皮质厚度和骨密度
Roth等的研究证实,缝线锚钉的最大拉出强度和疲劳寿命与骨皮质的厚度相关。肩袖足印去皮质可导致锚钉在肱骨近端的牢固度下降,进而导致锚钉固定失败。为了使锚钉植入后有足够的生物力学稳定性,肩袖足印区骨皮质不应完全去除。
有研究发现,缝线锚钉的拉出强度还与锚钉植入处的骨密度相关。Tingart等采用CT扫描观察尸体标本肱骨大结节骨密度后发现,肱骨近端骨密度越高,锚钉拉出所需的力越大。Pietschmann等评估了金属和可吸收Screw型锚钉在健康和骨质疏松尸体标本上的拉出强度后得出,骨密度越高拉出强度越大。Chung等采用CT血管造影和超声检查对272例肩袖修补术后患者进行随访,总体再撕裂率为22.8%(62/272);多元分析显示,与再撕裂相关的危险因素包括较低的骨密度、术前冈下肌脂肪浸润程度和肩袖回缩程度。
(七)锚钉脱出
肩袖修补术后早期锚钉脱出也是造成肩袖修补失败的原因之一。Benson等防采用X线检查随访了251例肩袖修补患者,术后早期(12周以内)有6例患者锚钉脱出,早期总体金属锚钉脱出率为2.4%:其中肩袖撕裂≤3cm的患者锚钉脱出率为0.5%(1/205),撕裂>3cm的患者锚钉脱出率为10.9%(5/46)。这表明术前肩袖撕裂越大,术后早期金属锚钉脱出率可能越高。此外,锚钉直径较小者拉出强度较低,术后更容易发生锚钉脱出。
(八)缝线磨损
缝线在锚钉线孔处的磨损可导致缝线断裂,肩袖固定失败。线与锚钉间的角度可影响线的磨损。Bardana等发现,循环荷载情况下线与锚钉成45°角较易发生磨损和断裂。Mever等也发现,线与锚钉成45°角时线的磨损增加,失败负荷降低。除线与锚钉的角度外,锚钉的构成与孔的设计也影响线的磨损程度。金属锚钉由于具有更锐利粗糙的边缘,在循环载荷作用下缝线在金属锚钉孔处的磨损断裂发生率较可吸收锚钉明显增高。此外,锚钉植入深度也影响缝线和锚钉的机械性能,锚钉植入越深,缝线在骨道边缘越容易被磨损切割。因此,锚钉不宜植入过深,植入过深不但增加了缝线在锚钉线孔处的磨损,还有可能造成缝线与骨面切割,导致术后早期缝线断裂,肩袖固定失败。
(九)其他因素
创伤或外伤是造成肩袖修补失败的因素之一,可发生于术后早期(3个月内)或晚期(肩袖愈合后)。早期创伤包括摔伤和术后过激的康复锻炼。患者不依从康复程序、过早主动活动也可导致早期失败。肩袖修补愈合后的晚期创伤性失败与初次肩袖撕裂相似,源于急性损伤或反复损伤。此外,感染也可造成肩袖修补失败。
二、技术因素分析
(一)缝线张力与数量
随着锚钉设计和打结技术的进步,锚钉脱出和线结滑脱的发生率越来越低。目前最常见的肩袖修补术后再撕裂发生部位是在缝线一肌腱界面,特别是缝线对肌腱的切割撕裂,最终导致缝线从肩袖中脱出,肩袖固定失败。Cummins和Murrell阻的研究发现,22例肩袖修补术后再撕裂患者中19例的撕裂位于线一腱界面,源于线对腱的切割。那么,如何才能降低缝线张力、减少线对腱的切割,从而降低修补失败率呢?有研究证实,改善缝线一肌腱界面张力强度最简单有效的方式之一是增加固定点(锚钉和缝线)数量陋]。随着固定点增多,分布到每个固定点的负荷将会下降,软组织所承受的牵拉切割负荷也随之下降。Cummins等在羊肩袖修补模型中发现,增加锚钉数量和单个锚钉所带线的数量均可明显提高失败负荷。由于肩袖足印区面积有限,锚钉植人数量受限,因此增加固定点数量最好的方式就是通过使用双线锚钉来增加缝线数量。Jost等在羊肩袖修补模型中,分别用2、4、6根缝线单排褥式缝合冈下肌腱,生物力学试验结果证实2、4、6根缝线单排缝合组的平均失败负荷分别为274N、362N、572N,且2根缝线组裂隙形成明显超过4、6根缝线组。因此,增加缝线数量可明显提高肩袖修补术后的失败负荷,减少裂隙形成。
(二)锚钉植入方向
为增加锚钉的拉出强度,防止锚钉脱出,目前大多依据Deadman角(锚钉与骨面夹角≤45°)植入缝线锚钉。然而,最近的几项研究对此提出了质疑。Liporace等采用尸体肩关节标本观察了肩袖修补时缝合锚钉植入角度与锚钉脱出负荷之间的关系。分别以90°、75°、45°和30°将锚钉植入肱骨头关节面与大结节之间的足印区,拉出试验结果为75°植入时锚钉脱出所需要的机械应力最高(219 N)、45°植入时最低(169N)。因此,他们认为传统的锚钉植入角度(≤45°)是否能最大程度地增加锚钉拉出强度值得商榷。Strauss等的尸体标本研究也证实,与45°Deadman角相比,锚钉以90°垂直植入大结节和肱骨头关节面之间的足印区可获得更为稳固的肩袖固定强度:45°锚钉植入后肩袖固定失败的原因可能与局部产生了更大的剪切力有关。鉴于目前缝合锚钉设计有了很大的改进,且肩袖修补术后再撕裂绝大多数发生在缝线一肌腱界面,他们认为锚钉的植入方向应使最适负荷作用于缝线一肌腱界面,而不是锚钉一骨界面。
(三)缝线桥与边缘对合修补技术

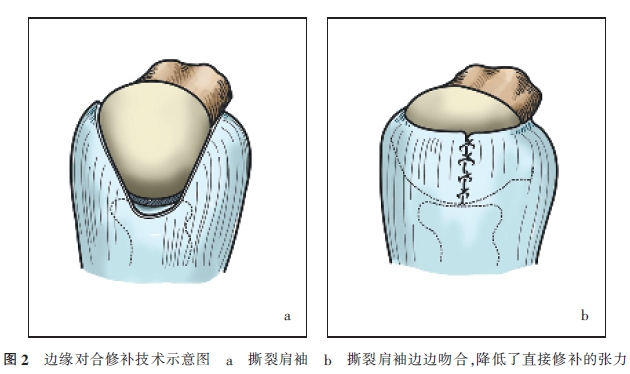
Burkhart和Lo将肩袖撕裂分为:新月形撕裂、“U”形撕裂、“L”形撕裂和巨大撕裂(图1)。中小程度撕裂能够在很小的张力下较容易地修补,而巨大肩袖撕裂普遍伴有肌腱回缩,通常回缩至关节盂甚至关节盂内侧。此时双排和单排修补缝合张力较大,容易造成修补失败或再撕裂。缝线桥技术可有效分散缝线的剪切力和扭转力,但Cho等对120例关节镜下双排加缝线桥技术肩袖修补术后的患者进行随访发现,尽管患者术后满意度很高,但MRI显示肩袖再撕裂率仍高达33.3%。Burkhart等人建议此时可采用边缘对合修补技术,降低撕裂缘的缝合张力、增强肩袖修补的牢固性(图2)。Chen等采用袋鼠进行肩关节离体生物力学研究发现,与单独采用Mitek带线锚钉缝合相比,边缘对合或边缘对合加Mitek带线锚钉技术修补撕裂肩袖在对抗裂隙形成和极限撕裂负荷方面有较高的机械强度。但他们也发现,在反复循环加载之后无论哪种缝合技术最终都会有裂隙形成并逐渐增大。Burkhart等认为,术后早期肌腱边缘和足印间的裂隙≥5mm将增加失败的可能性。肩袖修补术后愈合前反复的肩关节运动或持续低负荷状态,如反复肌肉收缩,均有可能导致裂隙形成,造成再撕裂。因此,在愈合早期,如果能使腱一骨界面的裂隙最小化,将明显促进腱愈合。这就使外科医生处于两难境地,是通过制动保护缝合肩袖促进愈合,还是早期活动防止肩关节术后僵硬无力。因此,如何既能保护肩袖又能允许足够的关节活动以改善功能成为亟待解决的难题。
三、促进肩袖修补术后愈合的相关因素
(一)富血小板血浆
多种细胞生长因子可通过促进肌腱细胞增殖、胶原合成和血管化而促进肩袖修补术后肌腱再生和腱骨愈合,如血小板源性生长因子、成纤维细胞生长因子等。然而单一因子作用有限,多因子联合应用又难以控制比例,不能很好地发挥协同作用。富血小板血浆是通过抽取自体全血经离心而得到的含高浓度血小板的血浆,其血小板经激活剂激活后可释放出大量的生长因子,包括血小板源性生长因子、转化生长因子-β、血管内皮生长因子和胰岛素样生长因子-1等。富血小板血浆释放的生长因子比例与体内正常比例相符,具有最佳的协同作用,因此理论上肩袖修补术后局部应用将有助于腱骨愈合。
然而最近的几项研究表明,事实并非如此。Castricini等将88例小撕裂或中等程度肩袖撕裂患者随机分为单纯修补组45例和富血小板纤维蛋白基质组43例(肩袖修补同时局部应用PRFM),术后16个月两组间Constant—Murley评分和再撕裂率均无明显差异。
Antuna等将28例巨大肩袖撕裂患者随机分为单纯修补组14例和富血小板纤维蛋白组14例(肩袖修补同时局部应用PRF),术后随访1年两组Constant—Murley评分和再撕裂率无明显差异。在最近的一项随机对照研究中,Weber等将60例肩袖撕裂患者随机分为单纯修补组30例和PRFM组30例,术后随访1年时两组简明肩关节功能测试评分(simple shoulder test,SST)、美国肩肘外科协会(American Shoulder and Elbow Surgeons,ASES)评分、再撕裂率、外旋及前屈活动度均无明显差异。Ruiz—Moneo等将63例肩袖撕裂患者随机分为单纯修补组31例和富生长因子血浆组32例,术后1年两组间UCLA评分和再撕裂率均无明显差异。以上研究表明,肩袖修补术后早期应用富血小板血浆或其衍生物并不能有效促进肩袖修补术后愈合,其具体原因有待进一步探讨。
(二)生物支持物
巨大肩袖撕裂修补术后再撕裂率较高。尽管许多再撕裂患者并没有出现明显的临床症状,但随时间延长最终可能会导致症状重新出现或加重。因此,如何促进肩袖修补术后早期愈合、降低再撕裂的发生率、提高手术疗效、改善患者功能,已成为运动医学与关节镜外科医生关注的焦点。近来的研究发现,生物支持物植入可增强修补肩袖,有望解决此难题。生物支持物的主要来源有真皮、骨膜、高分子材料补片等,植人生物支持物可为肩袖提供力学和生物学支持,提高修补后初始强度,促进腱骨愈合。
Bond等采用真皮植人物增强修补16例巨大肩袖撕裂患者,平均随访26.8个月,患者UCLA评分和Constant—Murley评分均较术前明显提高,MRI示13例患者的植入物已完全整合入肩袖组织,无明显的并发症。Rotini等采用人真皮基质增强修补5例大和巨大的肩袖撕裂,随访1年时3例完全愈合、1例部分再撕裂、1例完全撕裂,无明显不良反应。Gupta等采用入真皮基质增强修补24例巨大肩袖撕裂,平均随访3年时患者疼痛、肩关节活动度和肌肉力量均较术前明显改善,ASES评分和生活质量量表(Short—Form 12,SF一12)评分均较术前明显提高,超声检查证实76%的患者肩袖完全愈合。
骨膜中含有大量的未分化的间质干细胞,骨膜包裹肌腱植入骨隧道内可明显促进腱骨愈合。Scheibel等采用自体骨膜增强修补23例肩袖撕裂患者,20例患者术后平均随访14.4个月,结果显示术后Constant—Murley评分和SST评分均较术前明显提高,MR检查证实80%的患者肩袖完全愈合。
除真皮和骨膜外,高分子材料补片也可促进肩袖愈合。Encalada—Diaz等采用网状聚碳酸氨基甲酸乙酯补片加强修补10例肩袖撕裂患者,平均随访1年患者的视觉模拟评分、ASES评分、UCLA评分、SST评分和关节活动度均较术前明显改善,MRI证实90%的患者肩袖完全愈合。但以上研究均缺乏对照组,其研究结果尚需随机对照研究进一步证实。
此外,有学者采用猪小肠黏膜增强修补肩袖,但疗效欠佳。Phipatanakul和Peterson报告采用猪小肠黏膜增强修补11例巨大肩袖撕裂患者,平均随访26个月,仅44%的病例肩袖完整或部分完整,3例出现并发症。因此,他们不推荐采用猪小肠黏膜来增强修补肩袖。
(三)细胞治疗
近年来,随着细胞治疗及干细胞治疗技术的进展,人们开始尝试使用细胞疗法和干细胞疗法来促进肩袖修补术后腱骨愈合。如Ellera Gomes等从患者髂嵴取自体骨髓单核细胞应用于14例肩袖撕裂患者(修补术后注射于腱固定缘),随访12个月UCLA评分较术前明显提高,MR检查证实所有患者肩袖均完全愈合。Chen等在兔冈下肌腱修补后局部注射骨膜祖细胞一BMP-2水凝胶,术后组织学和生物力学观察发现骨膜祖細胞-BMP-2水凝胶可明显增加肩袖组织抗张强度,促进腱骨愈合。Gulotta等研究发现,转Scleraxis基因的骨髓间质干细胞局部应用可明显促进大鼠冈上肌腱修补术后愈合、提高失败载荷。Yokoya等采用生物可吸收材料聚乙醇酸支架复合骨髓间质干细胞增强修补兔冈下肌腱缺损,术后组织学和生物力学研究证实复合材料可明显促进I型胶原增生和腱骨界面形成,提高肩袖最大失败载荷。综上所述,细胞治疗在促进肩袖腱骨愈合方面已探索出一些有潜力的方法,尤其以骨髓间质干细胞的研究较为广泛,但大多数研究尚处于动物实验阶段,其安全性和有效性尚待进一步验证。





 京公网安备11010502051256号
京公网安备11010502051256号