旋转铰链型人工膝关节临床应用近期疗效观察
2013-12-16 文章来源:中南大学湘雅医院 雷光华 高曙光 李康华 胡懿邻 林涨源 李人杰 廖前德 曾凯斌 朱勇 周江南 作者:中南大学湘雅医院 雷光华 高曙光 李康华 胡懿邻 林涨源 李人杰 廖前德 曾凯斌 朱勇 周江南 我要说
【摘要】目的探讨旋转铰链型人工膝关节临床应用的近期疗效。方法2002年7月~2005年4月,应用旋转铰链型人工膝关节假体进行全膝关节置换术治疗膝关节严重畸形和不稳定17例17膝。其中男8例,女9例;年龄41~79岁,平均59岁。左侧10例,右侧7例。患者均因膝关节疼痛入院,病程1~7年。其中骨性关节炎10例,类风湿性关节炎5例,左股骨骨折术后创伤性关节炎1例,左胫骨平台骨折术后创伤性关节炎合并前交叉韧带、内侧半月板损伤及内侧侧副韧带断裂I例。术前HSS(hospital for special surgery)评分36~58分,平均48.6分;术前膝关节屈曲活动度21~80。,平均57.4。。结果术后患者均获随访7个月~3年,平均23.6个月。无下肢静脉血栓形成或肺栓塞,无腓总神经麻痹、骨折或伸膝装置断裂等并发症发生。1例患者术后3个月出现迟发感染,再次手术取出假体,应用抗生素骨水泥间隔行膝关节旷置待二期置换。其余16例最后随访时,HSS评分78~98分,平均91.1分,较术前平均增加45.5分,且差异有统计学意义(P<o.05);术后2周,膝关节屈曲活动度为75~100。,平均85.2。,最后随访时膝关节屈曲活动度为85~123。,平均108.3。,与术前比较差异有统计学意义(P<o.05)。结论旋转铰链型人工膝关节置换术近期疗效肯定,远期疗效尚待进一步随访。
【关键词】关节成形术全膝人工关节置换疗效评价
20世纪50~60年代开始采用单轴铰链型人工膝关节假体置换术。此后随着假体设计的不断改进,80~90年代出现了一系列膝关节表面置换假体和旋转铰链型假体,同时随着手术技巧的提高,人工膝关节置换已成为临床常用的外科手术。2002年7月~2005年4月,我科采用旋转铰链型人工膝关节假体对17例患者行全膝关节置换术,效果满意。报告如下。
1 临床资料
1.1一般资料
本组男8例,女9例。年龄41~79岁,平均59岁。左侧10例,右侧7例。均因膝关节疼痛入院,病程1~7年。其中骨性关节炎10例,类风湿性关节炎5例,左股骨骨折术后创伤性关节炎1例,左胫骨平台骨折术后创伤性关节炎合并前交叉韧带、内侧半月板损伤及内侧侧副韧带断裂1例。6例膝关节内翻畸形25~ 35°,3例膝关节外翻畸形15~20°,6例膝关节屈伸活动范围25一45°,2例膝关节屈曲活动范围20~35°。术前HSS(hospital for special surgery)评分36~58分,平均48.6分;术前膝关节屈曲活动度21~80°,平均57.4°。患者均为初次置换,均未置换髌骨,所用假体为德国Link公司生产的Endo—Model旋转铰链型膝关节。
1.2手术方法
全麻或硬膜外麻醉,气囊止血带止血,取膝内侧切口,切除隐神经髌下支,部分松解髌韧带,髌骨翻向外侧,显露膝关节。切除增生滑膜,广泛清除骨赘,切除前、后交叉韧带及部分脂肪垫,彻底松解后关节囊。根据髓内和髓外定位进行股骨髁部和胫骨平台截骨,胫骨平台截骨厚度不超过14 mm,股骨截骨防止股骨前髁骨折。安放假体试模,在膝关节伸直位时检查关节的稳定性、紧张度及关节力线,并作标记。分别用骨水泥固定胫骨和股骨假体,安装聚乙烯衬垫。再次屈伸膝关节检查关节的稳定性、紧张度及关节力线,冲洗伤口,复位髌骨,放置引流管,于屈膝30~40°关闭伤口。本组l例左胫骨平台骨折术后创伤性关节炎合并前交叉韧带、内侧半月板损伤的患者,原拟行表面置换术,术中发现内侧侧副韧带断裂且膝关节不稳,遂改为旋转铰链型人工膝关节置换。
1.3术后处理
术后伤口引流管负压引流48~72 h;弹力绷带包扎,抬高患肢,以利静脉回流;应用广谱抗生素7"9 d,不用止血药。术后第1天患肢行肌肉张力训练,包括股四头肌收缩、舒张及踝关节跖曲、背伸运动。拔除引流管后开始CPM锻炼,练习屈伸活动,每日3次,每次30 min,从30°开始,每日增加10°。术后1周扶双拐下地,2周拆线,8~12周正常行走。术后1、3、6及12个月门诊复查。
1.4统计学方法
采用SPSSIO.0统计软件包进行分析。组问比较采用配对t检验,P值<o.05为有统计学意义。
2 结果
本组患者均获随访7个月~3年,平均23.6个月。术后无下肢静脉血栓形成或肺栓塞,无腓总神经麻痹、骨折或伸膝装置断裂等并发症发生。1例患者术后3个月出现迟发感染,再次手术取出假体,应用抗生素骨水泥间隔行膝关节旷嚣待二期置换。其余16例最后随访时,HSS评分78~98分,平均91.1分,较术前平均增加45.5分,且差异有统计学意义(P<0.05);术后2周,膝关节屈曲活动度为75~100°,平均85.2°,最后随访时为85~123°,平均108.3°,与术前比较差异有统计学意义(P<0.05)。
3 典型病例
患者男,41岁。左股骨骨折术后关节疼痛、活动受限3年。检查:右膝关节外侧见一长12 cm手术瘢痕,关节无明显肿胀,膝关节周围压痛,膝关节屈曲活动范围20~35。,术前HSS评分36分,X线片见图1,诊断为左股骨骨折术后创伤性关节炎。硬膜外麻醉下将内固定取出后,行旋转铰链型人工膝关节置换术。术后1周及12个月X线片见图2、3。术后HSS评分为85分,膝关节屈曲活动度为106°。
4 讨论
4.1 旋转铰链型膝关节假体的特点及手术适应证
第1代铰链型膝关节只有单轴运动而无旋转功能,不符合正常人体膝关节生物力学特点,术后容易松动,并发症较多,现已基本淘汰I-引。而旋转铰链型膝关节假体弥补了以上不足,在设计理念上遵循低磨损原理,其屈曲运动轴位于正常生理区域;假体后方的旋转中心与胫骨生理旋转中心一致;股骨假体柄有6°外翻角,假体设计屈曲角度160。,内、外旋10°,并有3°过伸,假体在伸直状态可锁定旋转运动;同时设计了三个缓冲界面,每个界面均由聚乙烯及金属组成,能有效缓冲震荡,减少骨一骨水泥一假体界面应力,减少假体松动等并发症发生。德国Endo~Klinik医院报道其应用于临床7000余例,20年以上的远期随访,失败率低于5%。Petrou等n3报道临床应用100例,随访7~15年,优良率达9l%,假体使用寿命达15年者占
96.1%。旋转铰链型膝关节属全限制性假体,具有良好的侧向稳定性和屈曲稳定性,适用于内、外侧侧副韧带损伤,或者关节内结构严重破坏,以及内翻畸形>25°或外翻畸形>15°、屈曲活动度<50°的患者。此类患者术中往往需切除较多骨质或术中膝关节侧副韧带无法重建,使表面膝关节置换受到一定限制,有学者认为此类患者是膝关节表面置换的禁忌证。类风湿性关节炎患者需行关节置换时,约80%存在膝关节不稳;合并较大内、外翻畸形时,应首选旋转铰链型膝关节置换术。股骨、胫骨骨折术后伴膝关节内在结构损伤或股骨远端和胫骨近端大块骨缺损也存在膝关节不稳,关节置换时应首选旋转铰链型膝关节置换术。对于老年患者或严重股骨远端粉碎性骨折、股骨髁上骨折不愈合者采用钢板或髓内钉治疗,疗效较差,并发症较多,也可选用旋转铰链型膝关节置换术。Davila等报道了2例股骨髁上骨折患者,开放复位内固定术后骨折不愈合,采用旋转铰链型膝关节置换术后功能明显改善。对于严重膝关节屈曲挛缩畸形患者,有时股骨髁远端切除骨质较多,甚至截骨面将要达到股骨内、外上髁的止点,才可能使膝关节伸直,但同时会影响内、外侧侧副韧带平衡,导致膝关节不稳,旋转铰链型膝关节置换术则可以克服这些问题。对于先天性膝关节脱位、不稳定膝关节的伸膝装置功能丧失需要重建者均可选用旋转铰链型膝关节置换术。关节结核、感染所致的后期关节僵硬患者,多伴关节韧带损伤及瘢痕化,应选用旋转铰链型膝关节置换术。卢宏章等凹3总结旋转铰链型膝关节假体除了用于膝关节恶性肿瘤和翻修手术外,其适应证包括:严重的膝关节退变合并周围韧带损伤;侧副韧带断裂或功能丧失,导致膝关节不稳;股骨远端和胫骨近端大块骨缺损合并韧带不稳定;老年人或严重股骨远端粉碎性骨折,股骨髁上骨折不愈合;先天性膝关节脱位;不稳定膝关节的伸膝装置功能丧失需要重建等。
目前,国内外在各种膝关节翻修术中旋转铰链型膝关节置换术应用较广。Pradhan等101对膝关节置换术后感染或无菌性松动的51患者采用旋转铰链型膝关节假体进行翻修,平均获随访4年,HSS评分从翻修术前35.90分增加到最后随访72.17分,患者满意率达86%。Springer等口嵋对膝关节置换术后膝关节不稳、大块骨缺失、松动、假体断裂的26例患者应用旋转铰链型膝关节假体进行翻修,平均获随访58.5个月,HSS评分从翻修术前45.4分增加到最后随访75.5分。另外,股骨下端或胫骨上端肿瘤骨质破坏较严重者也适合应用特制的旋转铰链型膝关节置换术。Natarajan等口幻采用旋转铰链型肿瘤膝关节置换术治疗246例股骨下端恶性肿瘤患者,其中骨肉瘤87%,外科分期Ⅱ期占72%,获随访2~14年,10年生存率为76.9%,87%患者膝关节功能优良。姚振均等[13]采用旋转铰链型肿瘤膝关节置换术治疗32例胫骨上端恶性肿瘤,平均获随访4.2年,除8例复发外其余无复发和转移,关节功能改善明显。
4.2术中注意事项
①对于严重膝内、外翻、屈曲挛缩患者,关节囊及韧带松解甚为重要,后关节囊松解不够及股骨后髁骨赘清除不彻底将影响术后关节活动度而造成早期关节僵直。②正确安装截骨导向器以及精确截骨重建下肢力线相当关键。胫骨平台截骨量不超过14 ITlm,股骨只需截除关节表面软骨即可,同时需防止前髁部骨折。对膝关节骨性僵硬的患者,应行二次截骨,一次截骨时应在原关节间隙,二次截骨时可适当多截一些,以增大关节间隙。③固定假体后需及时清除多余骨水泥,以免残留物影响关节运动,待骨水泥固化后再取出保护垫片;试模时注意旋转对位,否则术后容易松动。④术中尽可能多的保留正常软组织,这对术后关节稳定和功能恢复很重要。
4.3并发症的防治
膝关节置换的主要并发症有:术后感染、血栓形成和肺栓塞、伤口愈合不良、神经损伤、髌股关节不稳、髌骨脱位或半脱位、假体松动及假体周围骨折等。文献报道感染发生率1.0%~1.5%,感染直接导致手术失败,旋转铰链型膝关节置换切除软组织较多,假体柄置人较长,感染的发生率较表面膝关节置换高。本组1例患者发生迟发感染。严格无菌操作,术前、术中及术后应用敏感抗生素,术中彻底止血、清洗伤口,术后关节腔充分引流是预防的关键。对于再次手术的患者需高度警惕,本组感染者即为左胫骨平台骨折后第3次手术。下肢深静脉血栓形成是术后常见的全身并发症,而肺栓塞则是严重甚至致命的并发症,本组无下肢静脉血栓形成或肺栓塞。止血带应规范化使用,术后常规不用止血药,必要时应用抗凝药,术后加强患肢肌肉张力训练也是预防下肢深静脉血栓形成的关键。术后早期CPM辅助康复锻炼,可牵拉挛缩的软组织,避免粘连,也可促使下肢血液循环,防止深静脉血栓形成,同时还可减轻疼痛。
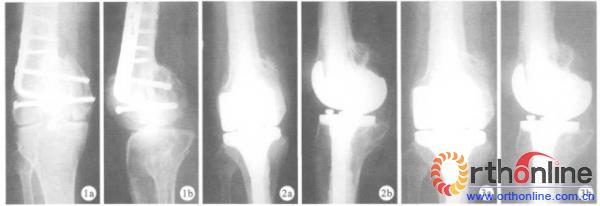
图1术前X线片a正位b侧位 图2术后1周X线片a正位b侧位 图3术后12个月X线片a正位b侧位





 京公网安备11010502051256号
京公网安备11010502051256号