胡懿郃谈--组配型翻修股骨柄在人工髋关节翻修术中的应用
2013-11-27 文章来源:中南大学湘雅医院骨科 胡懿郃 汪龙 刘华 李康华 廖前德 我要说
骨科在线版权所有,如需转载请注明来自本网站
人工全髋关节置换术已广泛用于治疗髋关节疾病,并取得较好疗效。但随着人工假体的自然磨损和假体置换术的失败,需行翻修术的患者逐渐增多。2004 年8 月- 2008 年5 月,我们应用德国LINK 公司非骨水泥型组配型翻修股骨柄对21 例患者行人工髋关节翻修术,获得较满意疗效。报告如下。
1 临床资料
1.1 一般资料
本组男9 例,女12 例;年龄49 ~ 72 岁,平均64.6岁。均为单髋翻修;左髋13 例,右髋8 例。初次人工全髋关节置换术采用骨水泥型假体14 例,生物型假体7 例。翻修术距人工全髋关节置换时间为2 ~ 18年,平均11.7 年。翻修原因:无菌性假体松动19 例,其中松动后假体周围骨折5 例;髋关节假体周围感染2 例。均为首次翻修。患者主要临床症状:髋关节疼痛明显,活动受限,8 例伴髋关节肿胀。术前Harris 评分为(41.8 ± 3.5)分,疼痛视觉模拟评分(VAS)为(7.62 ±0.86)分。合并高血压4 例,糖尿病2 例。
1.2 影像学检查
术前常规摄双侧髋关节正、侧位X 线片,包括股骨近端至少1/2。股骨和髋臼骨质缺损采取Paprosky 分型[2] :Ⅱ型9 例,Ⅲ A 型7 例,Ⅲ B 型5 例。测量患侧肢体短缩程度,采用Sakai 等方法于关节置换术前或健侧X 线片上确定股骨颈前倾角和偏心距,用模板测量确定翻修假体型号。
1.3 术前处理
本组2 例假体周围感染患者先行假体旷置和髋关节冲洗2 周,3 个月正规抗感染治疗,待红细胞沉降率及C 反应蛋白正常后,再行二期翻修。5 例假体周围骨折患者术前制动,防止骨折进一步加重。对合并内科疾病患者进行对症治疗。术前1 d 开始应用抗生素静脉滴注预防感染,术前1 h 用低分子肝素钠皮下注射预防深静脉血栓形成,手术时间> 2 h 时,加用1 次抗生素。
1.4 手术方法
全麻下,患者取侧卧位。作后外侧切口,切开背侧和顶部的关节囊,脱出髋关节,取出股骨假体,彻底清除关节及髓腔内肉芽组织。清除髓腔内所有残留的骨水泥及骨水泥栓。本组4 例取出假体或骨水泥栓困难,采取大转子截骨术。将髓腔内骨水泥彻底取出后,检查股骨完整性和连续性。用椎形锉锉髓至所需深度,连接股骨柄与持柄器,将其植入股骨髓腔内,用小锤匀力击打,避免导致股骨干劈裂骨折。术中2 例打入股骨柄时发生股骨干劈裂骨折,予金属环扎带捆绑。去除股骨柄植入器,在股骨柄近端用环钻结合适配器扩大股骨近端,安放颈领构件。通过旋转颈领构件调整假体所需前倾角,最后用螺钉固定颈领构件。颈领构件与股骨柄固定完毕后,假体就位。将所选的假体头安放于颈领构件的锥形颈上,假体复位。对于大转子截骨术者,用金属环扎带固定大转子于原位。术毕放置引流管。
1.5 术后处理
术后均给予抗生素预防感染,同时皮下注射低分子肝素钠防止静脉血栓形成。术后48 ~ 72 h 后拔出引流管。术后患者穿“丁字鞋”,术肢固定于外展外旋位。术后6 周内不负重,术中股骨干劈裂骨折者延长至8 周;6 ~ 8 周扶双拐辅助行走;8 ~ 10 周开始外展肌肌力和主动关节功能锻炼。
1.6 统计学方法
采用SPSS16.0 统计软件包进行分析。数据以均数± 标准差表示,组间比较采用配对t 检验,P 值< 0.05为有统计学意义。
2 结果
本组术后切口均Ⅰ期愈合,无下肢深静脉血栓及神经损伤等并发症发生。21 例均获随访,随访时间2 ~ 6 年,平均4.3 年。X 线片检查示,术中股骨干劈裂骨折于术后3 ~ 6 个月愈合。术后3 例活动时偶有大腿痛,服用非甾体类抗炎药物后缓解。术前髋关节周围感染者术后无感染复发,余患者均未发生感染。随访期间无假体松动,假体周围可见骨长入(图1)。末次随访时2 例出现股骨假体下沉,下沉< 5 mm,为非进行性下沉,无明显髋关节疼痛等症状,未作特殊处理。末次随访时Harris 评分为(82.7 ± 3.3)分,VAS 评分为(0.19 ±0.51)分,与术前比较差异均有统计学意义(P < 0.05)。
3 讨论
人工全髋关节置换术后,临床出现术侧髋关节疼痛和功能障碍,影像学资料提示有假体下沉或松动时,必须行髋关节翻修术。首次翻修时选择适合的假体,采用正确的手术技术是减少再翻修的关键。股骨翻修及其假体的选择,主要目的是维持股骨的完整性、保持骨量,从而实现牢固固定,恢复髋关节的生物力学特性,最终使髋关节获得较好的功能。早期髋关节翻修采用全髋骨水泥技术,并应用长骨水泥柄固定,疗效欠佳。骨水泥- 骨界面微动、磨屑和应力遮挡所致的骨吸收溶解,以及髋关节翻修术中的手术损伤等引起结构性骨缺损,减弱了骨水泥- 骨界面的结合强度,是导致疗效欠佳的根本原因。Schmale等 回顾分析了86 例髋关节翻修术,其中骨水泥固定56 例和非骨水泥固定30 例,通过平均4 年的随访发现,非骨水泥固定患者的疗效满意率高于骨水泥骨折患者。近年来,随着打压植骨技术的进步,骨水泥假体翻修的成功率虽有所提高,但骨水泥翻修股骨柄仍可造成大量骨流失,导致假体不能达到足够的坚强固定,同时翻修时易发生股骨骨折、术后早期假体下沉等并发症。Francés 等研究发现进行性假体下沉往往会导致假体松动,特别是假体中段骨水泥覆盖不佳时,假体松动率明显增加,而所有松动患者均有移植骨吸收。与骨水泥型股骨柄结合打压植骨理念完全不同,远端固定的组配型翻修股骨柄进行股骨翻修时,如股骨远端骨质较好,即可使股骨远端骨质在后期长入到假体的沟槽中,达到固定的作用,即使股骨近端的骨质较差,同样能使假体达到后期坚强固定。Weiss 等对14 例用非骨水泥组配型翻修假体行髋关节翻修术,术后随访1 ~ 5 年结果提示,虽然股骨柄假体远端只有平均33 mm(10 ~ 60 mm)的骨锚定,且股骨近端缺损未进行植骨,但临床疗效均较好,术后5 年Harris评分平均为85 分,仅1 例出现假体下沉。因此我们对于股骨近端缺损的患者,包括骨缺损较多的PaproskyⅢ A、Ⅲ B 型患者,只要其股骨远端骨质较好,用非骨水泥组配型翻修假体进行翻修时均不需植骨,依靠股骨远端骨质在后期长入假体沟槽中达到坚强固定作用。本组随访结果提示,除2 例出现股骨假体下沉(但下沉< 5 mm)外,其余患者假体无下沉及松动迹象。采用依靠股骨远端固定的非骨水泥型股骨柄进行翻修,已逐渐成为股骨翻修术标准手术方法之一。由于股骨存在生理弧度,如果长柄的股骨假体适应此弧度获得股骨远端的固定后,近端股骨柄、股骨颈可能会发生扭转,难以获得正常范围的股骨颈前倾角和偏心距。组配型翻修股骨假体则可以很好地解决这一问题。而且,股骨柄远近端的不同组合可以分别适应股骨远近端大小不等的髓腔,以达到骨与假体表面的紧密配合,因而组配型翻修股骨柄假体适用于股骨柄松动伴股骨近端广泛骨吸收、髓腔扩大或股骨近端区域骨皮质变薄需要进行翻修者。
综上述,采用组配型翻修股骨柄行人工髋关节翻修术后近期疗效满意,但本研究随访时间仍较短,样本量较小,远期疗效仍需进一步大样本随访观察。
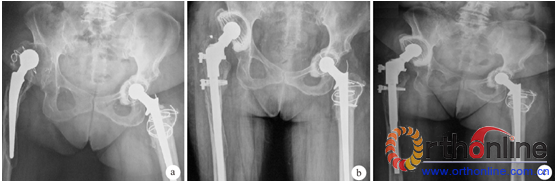
图 1 患者,女,62 岁,右侧人工全髋关节置换术后18 年出现右髋关节严重疼痛,活动受限,行右侧髋关节翻修术X 线片。 a 为术前,b为术后即刻,c为术后3 年





 京公网安备11010502051256号
京公网安备11010502051256号