-

-
童学华 #1如何下载
髌骨骨折临床路径(2019年版)
2020-01-03 文章来源:国家卫健委官网 点击量:6849 我要说
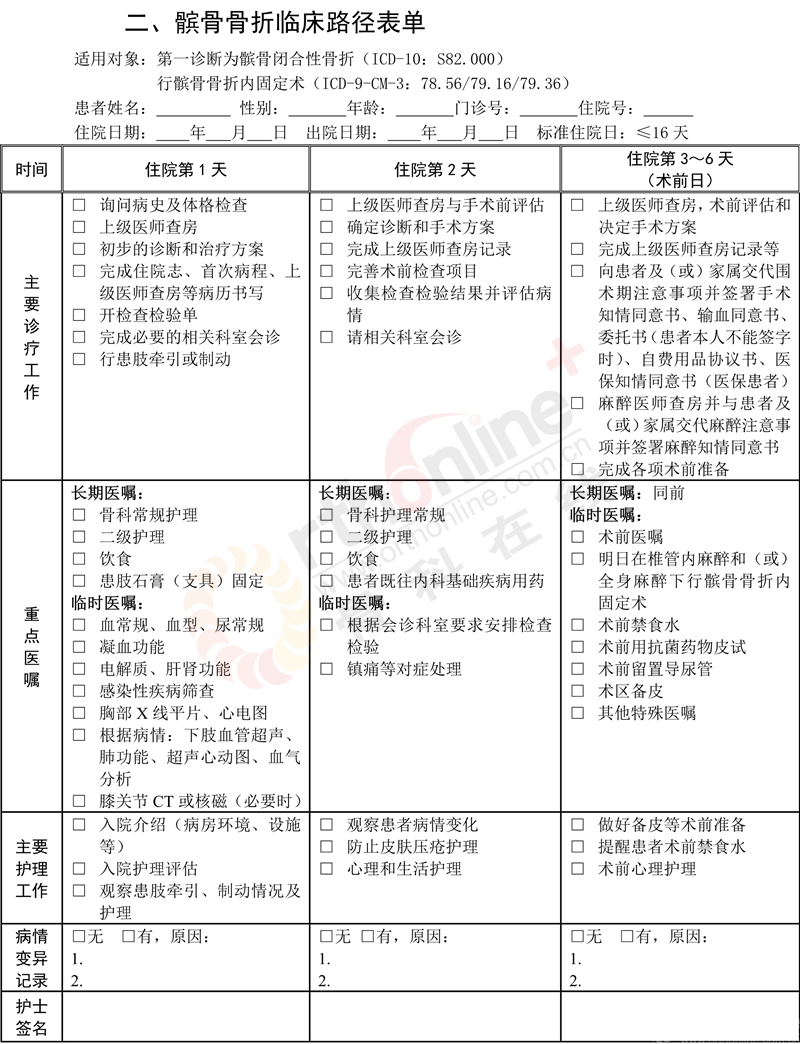
一、髌骨骨折临床路径标准住院流程
(一)适用对象
第一诊断为髌骨闭合性骨折(ICD-10:S82.000)。行髌骨骨折内固定术(ICD-9-CM-3:78.56/79.16/79.36)。
(二)诊断依据
根据《外科学(下册)》(8年制和7年制临床医学专用教材,赵玉沛、陈孝平主编,人民卫生出版社,2015年)。
1.病史:外伤史。
2.体格检查:患膝肿胀、疼痛、活动受限。
3.辅助检查:X线检查发现髌骨骨折。
(三)选择治疗方案的依据
根据《外科学(下册)》(8年制和7年制临床医学专用教材,赵玉沛、陈孝平主编,人民卫生出版社,2015年)。
1.年龄在14岁以上。
2.伤前生活质量及活动水平。
3.全身状况允许手术。
4.首选克氏针张力带固定,也可根据具体情况选择其他治疗方式。
(四)标准住院日为≤16天
(五)进入路径标准
1.第一诊断必须符合ICD-10:S82.000髌骨骨折疾病编码。
2.外伤引起的单纯性、新鲜髌骨骨折。
3.除外病理性骨折。
4.除外合并其他部位的骨折和损伤。
5.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备(术前评估)0~7天
1.必须的检查项目:
(1)血常规、血型、尿常规+镜检;
(2)电解质检查、肝功能测定、肾功能测定、凝血功能检查、感染性疾病筛查(乙型肝炎,丙型肝炎,梅毒,艾滋病);
(3)胸部X线平片、心电图;
(4)骨科X线检查。
2.根据患者病情可选择的检查项目:CT、下肢血管超声、血气分析、肺功能检查、超声心动图等。
(七)预防性抗菌药物选择与使用时机
1.按照《抗菌药物临床应用指导原则》(卫医发〔2015〕43号)执行,并根据患者的病情决定抗菌药物的选择与使用时间。建议使用第一、二代头孢菌素,头孢曲松。
2.预防性用药时间为术前30分钟;手术超时3小时加用1次。
3.术后3天内停止使用预防性抗菌药物,可根据患者切口、体温等情况适当延长使用时间。
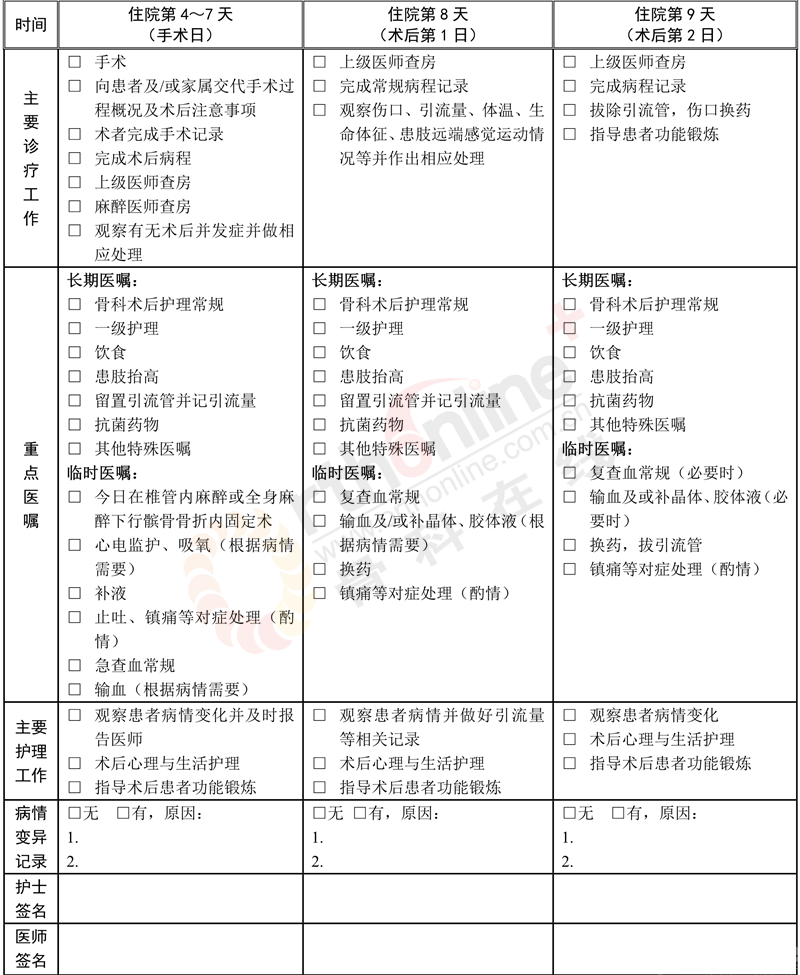
(八)手术日为入院第1~7天
1.麻醉方式:椎管内麻醉和(或)全身麻醉。
2.手术方式:髌骨骨折内固定术。
3.手术内固定物:克氏针张力带、空心钉等。
4.术中用药:麻醉用药、抗菌药。
5.输血:视术中具体情况而定。
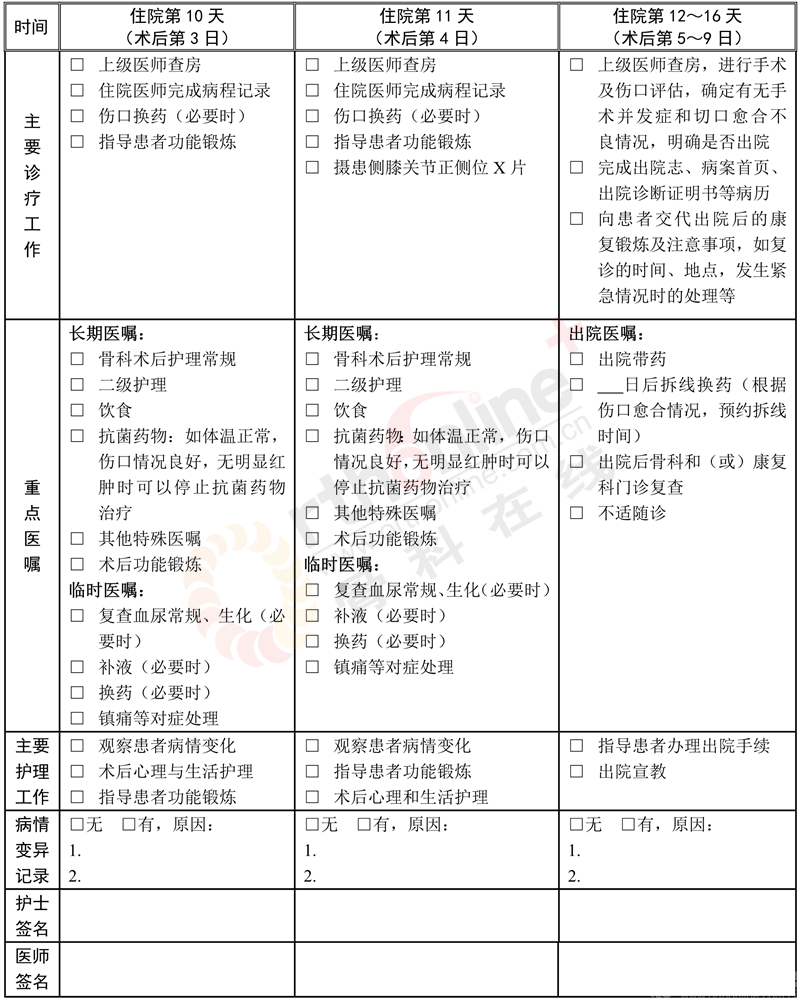
(九)术后住院恢复6~9天
1.必须复查的项目:血常规、X线检查。
2.可选择的检查项目:电解质、凝血功能、肝肾功能、CT。
3.术后用药:
(1)抗菌药物使用:抗菌药物使用按照《抗菌药物临床应用指导原则》(卫医发〔2015〕43号)执行,并根据患者的病情决定抗菌药物的选择与使用时间。建议使用第一、二代头孢菌素,头孢曲松;
(2)术后镇痛:参照《骨科常见疼痛的处理专家建议》(《中华骨科杂志》.2008年1月.28卷.1期);
(3)预防静脉血栓栓塞症:参照《中国骨科大手术后静脉血栓栓塞症预防指南》(《中华骨科杂志》,2016,36(2):65-71);
(4)其他药物:消肿、促骨折愈合等。
4.保护下功能锻炼。
(十)出院标准
1.体温正常,常规实验室检查无明显异常。
2.伤口愈合好:引流管拔除,伤口无感染征象(或可在门诊处理的伤口情况)。
3.术后X线片证实复位固定满意。
4.没有需要住院处理的并发症和(或)合并症。
(十一)变异及原因分析
1.并发症:本病可伴有其他损伤,应当严格掌握入选标准。部分患者因骨折本身的合并症而延期治疗,如大量出血需术前输血、血栓形成、血肿引起体温增高,骨折本身对骨的血循环破坏较重,术后易出现骨折延迟愈合、不愈合等。
2.合并症:老年患者易有合并症,如骨质疏松、糖尿病、心脑血管疾病等,骨折后合并症可能加重,需同时治疗,住院时间延长。
3.内固定物选择:根据骨折类型选择适当的内固定物。
4.开放性骨折不进入本路径。

| 请登录|注册后发表评论! |





 京公网安备11010502051256号
京公网安备11010502051256号