“in-out-in”多皮质枢椎椎弓根螺钉在枕颈畸形合并寰枢椎脱位或不稳后路手术中的应用
2017-10-17 文章来源:河南省人民医院骨科 高延征 高坤 余正红 点击量:1887 我要说
枕颈部畸形指的是颅底、枕骨大孔和上位颈椎区的畸形,包括颅底凹陷症、扁平颅底、小脑扁桃体下疝畸形、颈椎分节不全、寰椎枕化、寰枢椎脱位等。寰枢椎脱位或不稳常伴发其它畸形,其力学上的不稳定可引起神经症状和颈部不适疼痛,存在手术适应症。
后路寰枢椎或枕颈融合内固定术是主要的手术方法,虽然有多种内固定方式:Gallie和Brooks钛缆、Apofix椎板夹、Magerl螺钉、Harms-Goel技术即寰枢椎椎弓根螺钉、枢椎椎板螺钉技术,但寰枢椎椎弓根螺钉技术以其良好的力学性能成为目前主流的固定方案[1-4]。
枢椎椎弓根因椎动脉高跨或颈2、3融合存在发育不良的情况[5-6],以至于不能容纳椎弓根螺钉,这种情况下如何固定是目前手术的难点。“in-out-in”技术最早应用于胸椎椎弓根螺钉[7],当胸椎椎弓根发育过细时,螺钉先穿入椎板,在狭小的椎弓根旁穿出,再次穿入椎体,形成三皮质或四皮质的坚强固定。
2014年1月-2016年1月,河南省人民医院骨科采用“in-out-in”多皮质枢椎椎弓根螺钉技术对26例枕颈部畸形患者后路融合内固定,临床效果满意,现报道如下。
1资料与方法
1.1一般资料
2014年1月-2016年1月,采用“in-out-in”多皮质枢椎椎弓根螺钉后路融合内固定治疗26例枕颈部畸形患者,男17例,女9例,年龄25-63岁,平均43岁;齿状突不连致寰枢椎不稳4例,脱位1例,齿状突陈旧性骨折不愈合致寰枢椎不稳3例,类风湿性关节炎致寰枢椎不稳3例,脱位1例,寰枕融合、颈2、3融合致寰枢椎不稳10例,脱位3例,齿突不连、颈2、3融合致寰枢椎不稳1例;单侧椎动脉高跨10例,双侧高跨2例,颈2、3融合致单侧枢椎椎弓根发育不良12例,双侧发育不良2例。患者均表现为颈部活疼痛,VAS评分1-6分,平均(3.12±2.13)分;23例有感觉减退、肌力下降、肌张力增高、腱反射亢进或病理反射阳性等高位脊髓压迫症状,日本矫形外科协会(Japanese orthopaedic association,JOA)评分为5-11分,平均(7.9±2.1)分。
纳入标准:(1)影像学存在寰枢椎脱位或不稳;(2)存在颈部疼痛或脊髓压迫症状;(3)单侧或双侧存在枢椎椎弓根直径小于4 mm,难以植入直径3.5 mm椎弓根螺钉[8]。
排除标准:(1)寰枢关节稳定的枕颈部畸形;(2)双侧枢椎椎弓根发育良好;(3)单侧椎动脉血供。
1.2治疗方法
1.2.1术前准备
入院后行颈椎正侧位、动力位X线、颈部血管CTA及颈椎MRI检查,显示有寰枢椎脱位或不稳合并寰枕融合、颈2、3融合、游离齿状突等枕颈部畸形。CTA观察椎动脉双侧发育情况,枢椎椎弓根发育情况。根据纳入标准,在CTA连续矢状位上测量枢椎椎弓根的直径,本组病例单侧或双侧存在枢椎椎弓根直径小于4mm。根据排除标准,本组病例排除单侧椎动脉血供。
1.2.2手术方法
寰枢椎不稳患者全麻后取俯卧位,额部置于头架上,颅骨牵引弓术中维持牵引。枕颈部后正中切口,枕颈融合者显露枕外隆突、两侧的枕鳞,寰椎及C2的椎板及小关节突,在枕骨粗隆下方正中线上安放枕骨板,如果一侧枢椎椎弓根发育良好,植入椎弓根螺钉。寰枢椎融合者显露寰椎后弓,枢椎椎板、关节突,寰椎植入椎弓根螺钉或侧块螺钉,如果一侧枢椎椎弓根发育良好,植入椎弓根螺钉。
对于一侧或双侧枢椎椎弓根发育不良采用“in-out-in”多皮质椎弓根螺钉:向上挑起颈2神经根与静脉丛,显露椎弓根内上壁,在内上壁的椎板投射点磨钻开口,手钻或开路锥钻入,方向紧贴椎弓根内上壁。在有落空感后,拔出手钻,观察出血情况,如果出血不多,从入钉点向钉道填入骨蜡,手钻再向前进2-3mm,拔出观察出血,再填骨蜡,反复2-3次,可再次钻入骨质。球头探针探查钉道,如果近远端均四壁为骨质,可拧入合适长度的直径3.5mm螺钉。下压枢椎棘突复位寰枢关节,安装合适长度及弧度的连接棒。C臂透视颈椎侧位,如果复位不理想,可重新塑形连接棒,进一步复位。制备植骨床,取左侧髂后上棘颗粒状松质骨,修剪后植骨。放置引流管,逐层关闭切口。
寰枢椎脱位患者全麻后仰卧位安装牵引弓,1/6体重牵引。如果接近完全复位,按照前述方法俯卧位行后路固定融合手术;如果复位大于50%,行颈前路寰枢椎松解术后做后路固定融合[9];如果复位小于50%,行经口前路寰枢椎松解术后做后路固定融合。
1.3术后处理及随访
术后予以预防感染、脱水、激素等药物治疗。术后第2-3d,引流量小于50ml/24h时拔出引流管,颈托保护下床锻炼。术后5d,第3、6、12个月复查X线正侧位片,CT,观察内固定位置及植骨融合情况;随访时间点采用VAS评分评估颈部疼痛情况,JOA评分观察脊髓神经功能恢复情况。
1.4统计学方法
采用SPSS17.0统计软件进行统计分析,数据均以(x±s)表示,VAS评分、 JOA评分比较采用配对t检验。检验水准α值取双侧0.05。
2结果
手术顺利完成,手术时间125-215min,平均(153.7±27.9)min;出血量160-650ml,平均(263.1±68.5)ml,3侧椎弓根钉(2侧为椎动脉高跨导致的颈2椎弓根发育不良,1侧为颈2、3融合导致的颈2椎弓根发育不良)应用“in-out-in”技术置钉过程中,在有落空感后拔出手钻,见钉道出血汹涌,骨蜡填塞钉道后出血即可控制,改植入椎板钉;术中、术后无脊髓血管损伤及其他严重并发症。
患者均获得随访8-20个月,平均12个月,术后6个月影像学检查见植骨融合,无内固定松动,断裂发生。术后7d及末次随访VAS评分分别为(1.13±0.72)分,(1.07±0.81)分,较术前明显减轻;术后7d及末次随访时JOA评分分别为(12.9±1.8)分,(13.8±2.1)分,与术前比较明显改善。(表1)(图1、2)
表1 术前和术后不同时间点的VAS评分、JOA评分
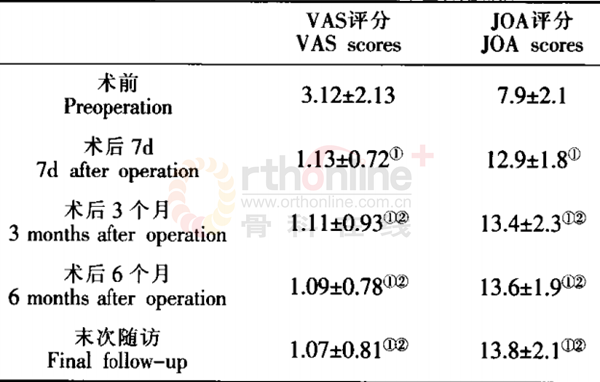
注:①与术前比较P<0.05;②与术后7d比较P>0.05

图1 患者女性,33岁,寰枕融合,颈2、3融合,寰枢椎不稳 a术前X线显示寰枢椎过伸位复位,过屈位脱位 b 术前矢状位CT示ADI增大 c术前矢状位CT示枢椎右侧椎弓根发育不良d术前矢状位CT示枢椎左侧椎弓根发育不良e 术后矢状位CT示枢椎右侧椎弓根钉为“in-out-in”三皮质螺钉 f术后矢状位CT示枢椎左侧椎弓根钉为“in-out-in”三皮质螺钉 g术后6月CT示骨性融合,复位无丢失

图2 患者女性,36岁,类风湿性关节炎,寰枢椎不稳 a术前X显示寰枢椎过伸位复位,过屈位脱位 b术前矢状位CT示枢椎右侧椎弓根发育不良c术前矢状位CT示枢椎左侧椎弓根发育不良d术后矢状位CT示枢椎右侧椎弓根钉为“in-out-in”三皮质螺钉e 术后矢状位CT示枢椎左侧椎弓根钉为“in-out-in”三皮质螺钉f术后轴位CT示双侧枢椎椎弓根螺钉为“in-out-in”三皮质螺钉 g术后6月X线示内固定位置良好,复位无丢失
3讨论
3.1 枕颈部畸形的手术治疗
枕颈部是颈椎与头颅的交界部位,畸形多发,而且常多种畸形并发。其中寰枢椎脱位或不稳由于存在力学的不稳定和脊髓神经刺激,是手术治疗的指征。枕颈部畸形手术方式多样,包括:后路减压枕颈融合术、前路齿状突切除术、前后路减压后路枕颈融合术等,但目前的治疗理念是以寰枢椎复位来实现减压,以坚强内固定维持复位至植骨融合,因此后路寰枢椎复位植骨融合内固定是主要的手术方式。
枢椎的椎弓根螺钉是手术实现复位、固定的重要方式,但由于椎动脉在枢椎内走形异常或颈2、3融合,枢椎椎弓根发育不良,骨质结构无法容纳椎弓根螺钉。目前的常见解决方法是枢椎椎板螺钉。枢椎椎板螺钉技术由Wright等[10]提出,虽然生物力学结果显示其稳定性与Cl侧块螺钉+C2椎弓根螺钉技术相比没有显著差异[11],但椎板螺钉存在以下缺陷:
1.进钉点位于棘突椎板交界处,钉尾切迹高,妨碍肌肉收缩,关闭切口易于遗留死腔;
2.进钉角度偏向椎管,有损伤脊髓的风险,且不易通过术中X线透视监测;
3.螺钉走形在椎板松质骨内,没有椎弓根样的皮质骨包绕,固定强度较差,如果突破对侧关节突关节皮质,则易影响对侧椎弓根钉植入;
4.钉尾靠近中线,延长固定节段时安放连接棒不易;
5.钉尾占据植骨空间,钉道在对侧椎板皮质骨下,妨碍植骨床的制备。
代替枢椎椎弓根螺钉的技术还有峡部螺钉[12],但其固定钉道短,固定强度稍差。
3.2“in-out-in”多皮质枢椎椎弓根螺钉的优缺点
“in-out-in”技术最早应用于胸椎椎弓根螺钉,当胸椎椎弓根发育过细时,螺钉先穿入椎板,在狭小的椎弓根旁穿出,再次穿入椎体,形成三皮质或四皮质的坚强固定。“in-out-in”技术应用于枢椎椎弓根钉,克服了椎板钉的缺点,其优势有:钉尾切迹低,不妨碍肌肉收缩;有利于棘突,椎板植骨床的制备;易于连接棒的安放、延长以及复位操作;固定强度较高。本研究术后6个月影像学检查见植骨融合,说明该技术固定坚强,适用于枕颈畸形的后路复位内固定手术。术后7d及末次随访VAS评分、JOA评分与术前比较明显改善,具有统计学意义,显示出良好的近期临床疗效。
“in-out-in”技术最大的风险在于椎动脉损伤,因此在术前评估椎动脉血供情况极为重要。本研究病例术前均行颈部血管CTA 检查,对于单侧椎动脉血供的情况予以排除。Moftakhar 等[13]对106例患者进行颈2水平椎动脉的CTA分析,发现椎动脉距骨组织的平均距离大于1.18mm,但变异度较大,在0-4.94mm之间,值得注意的是,该测量结果是动脉内造影剂与骨质之间的距离,不包含动脉壁厚度。因此“in-out-in”技术存在避开血管的解剖基础,术前要详细分析CTA结果,个性化设计手术方案。
3.3手术注意事项
“in-out-in”技术入钉点与钉道角度和枢椎椎弓根螺钉一样,技术难度不大。但如果在有落空感拔出手钻后,出血汹涌,则有椎动脉损伤可能,应及时改用其他固定方式。本研究中有3侧此种情况,改用椎板钉后未出现严重血管神经并发症,推测出血为动脉壁较小的损伤,止血后血管自行修复。
对于双侧椎弓根均有椎动脉高跨或者发育不良,需双侧使用“in-out-in”技术的情况,一定要慎重,穿刺时使手钻紧贴椎弓根内上壁走行,才有可能使骨蜡和螺钉推挤开椎动脉,可行术中CT确保螺钉位置正确。而对于单侧椎动脉血供,椎动脉侧如果存在椎动脉高跨或者发育不良,则是“in-out-in”技术的禁忌症,所以本组病例将此种情况列为排除标准之一。
应用“in-out-in”多皮质枢椎椎弓根螺钉后路融合内固定治疗枕颈部畸形可取得较好的临床疗效,“in-out-in”多皮质螺钉技术是枢椎椎弓根发育不良时的可供选择的简单有效的治疗方式,但需注意术前仔细分析椎动脉CTA结果,术中根据具体情况灵活调整手术方案。
由于本研究组病例数不多,随访时间较短,其应用价值有待于通过更多病例实践和探索,进一步规范其适应症、操作规范,同时对于其固定强度与椎板钉、椎弓根钉的比较需生物力学研究予以证实。
参考文献:
[1]Sim HB,Lee JW,Park JT,et al.Biomechanical evaluations of various C l—C2 posterior fixation techniques[J].Spine(Phila Pa1976),2011,36(6):E401-E407.
Du JY,Aichmair A,Kueper J,et aL.Biomechanieal analysis of screw constructs for atlantoaxial fixation in cadavers:a systematic review and meta-analysis[J].J Neurosurg Spine,2015,22:151.
[2]Elliott RE, Tanweer O,Boah A,et al.Outcome comparison of atlantoaxial fusion with transarticular screws and screw-rod constructs:meta-analysis and review of literature[J].J Spinal DisordTech,2014,27(1):11-28.
[3] 谭明生,李显,董亮,等. 对我国近20年来寰枢椎脱位外科治疗文献的统计分析, 中国脊柱脊髓杂志, 2013,23(05), 399-404
[4]Huang DG,Hao DJ,He BR,et al.Posterior atlantoaxial fixation:a review of all techniques[J].Spine J,2015,15:2271-81
[5]Lee SH,Park DH.Kim SD,et al.Analysis of 3-dimensionalcourse of the intra-axial vertebral
artery for C2 pedicle screw trajectory:a computed tomographic study[J].Spine(Phila Pa 1976),
2014,39(17):E1010-E1014.
[6]Ould-Slimane M,Le Pape S,Leroux J,et al.CT analysis of C2 pedicles morphology and considerations of useful parameters for screwing[J].Surg Radiol Anat,2014,36:537.
[7] Dvorak M, MacDonald S, Gurr KR, et al. An anatomic, radiographic, and biomechanical assessment of extrapedicular screw fixation in the thoracic. Spine. Spine 1993;18:1689–94.
[8]Xiu P,Wang Q,Wang G,et al.Morphological and clinical feasibility of C3 pedicle screw instrumentation in patients with congenital C2-3 fusion.[J].Eur Spine J,2014,23:1730-1736
[9]马泓,王冰, 吕国华. 内镜辅助经颈前路松解后路内固定治疗难复性寰枢关节脱位远期疗效分析, 中国骨与关节杂志, 2016, 5(5), 344-348
[10]Wright NM.Posterior C2 fixation using bilateral crossing C2 laminarscrews: Case series and technical note[J]. J Spine Disord Tech. 2004.17(2):158-162.
[11]Lapsiwala SB,Anderson PA,Oza A,et al. Biomechanical comparison of four C1 to C2 rigid fixative techniques:anterior transarticular, posterior transarticular.C1 to C2 pedicle, and C1 to C2 intralaminar screws[J].Neurosurgerry,2006,58(3):516-521.
[12] Ringel F,Reinke A,Stuer C,et a1.Posterior C1-2 fusion with C1 lateral mass and C2 isthmic
screws:accuracy of screw position,alignment and patient outcome lJj.Acta Neurochir (Wien),2012,154(2):305-312.
[13]Osseous and vascular anatomical variations within the C1-C2 complex: a radiographical study using computed tomography angiography. Moftakhar P, Int J Med Robot. 2008 Jun;4(2):158-64.
Moftakhar P1, Gonzalez NR, Khoo LT, et al.





 京公网安备11010502051256号
京公网安备11010502051256号