肩关节置换和肩袖功能重建
2016-08-16 作者:上海长征关节外科与运动医学中心 周琦 点击量:3933 我要说
骨科在线版权所有,如需转载请注明来自本网站.
完整的肩袖
·将肱骨头压在肩关节盂上
·稳定支点以允许较大肌肉活动上臂(三角肌、斜方肌、胸大肌)

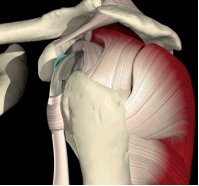
肩袖缺失
·失去挤压效应
·失去支点的稳定
·关节的反应力向量移往关节盂缘外
·肱骨头上移到喙肩弓
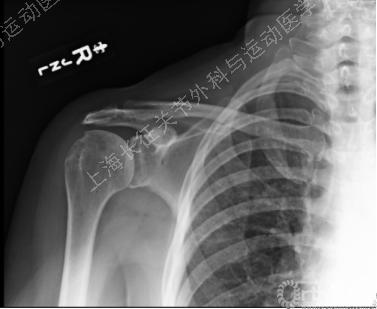
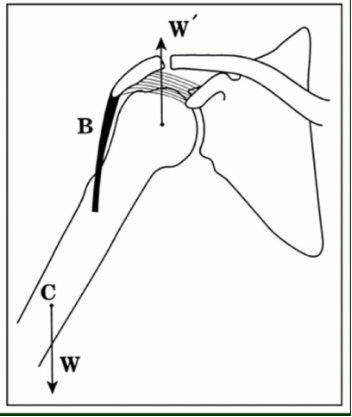
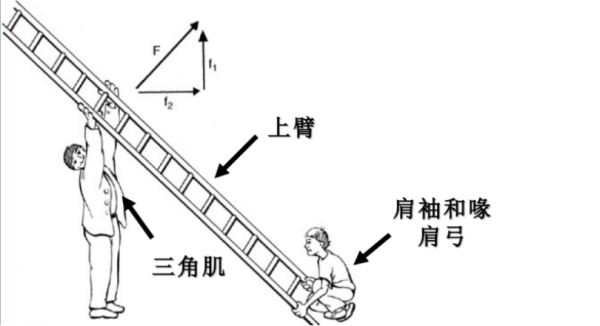
肩袖撕裂关节病( Cuff Tear Arthropathy, CTA)
·Neer 1983年提出,又称肩袖缺损肩关节炎(Rotator Cuff Deficient Arthropathy, RCDA),由原发性肩袖广泛撕裂引起的。
·特点:力学上的盂肱关节上方不稳和营养效应——继发性盂肱关节破坏
·25%以上的广泛肩袖撕裂最终结果——肩袖撕裂关节病
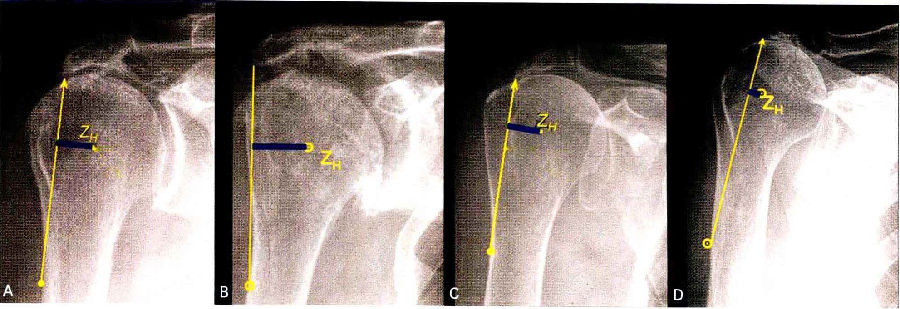
肩袖撕裂关节病的分型(Seebauer)

肩关节置换

肩袖撕裂关节病:双肩患者

支点完好
·肩袖修补 +/- 补片
·单纯半肩置换
·半肩置换 +
上关节囊重建
背阔肌移位
胸大肌移位
联合肌肉移位
喙肩弓重建
上关节囊重建


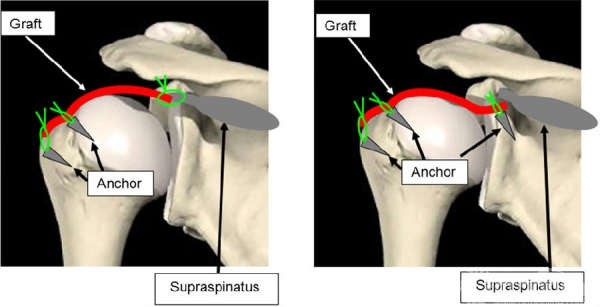

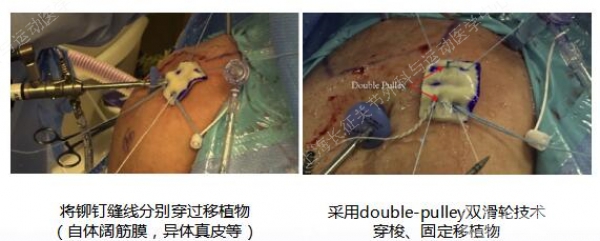
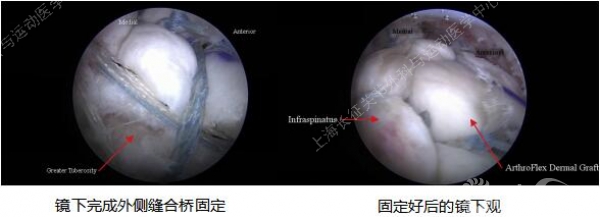
上关节囊重建适应症&禁忌症
适应症
·不可修复的冈上肌腱损伤 伴或不伴冈下肌腱损伤
·肩关节疼痛较剧
·肩关节功能不良影响日常生活
·保守治疗无效
禁忌症
·三角肌、背阔肌、胸肌功能不良
·严重肩关节僵硬
上关节囊重建 + 半肩或全肩
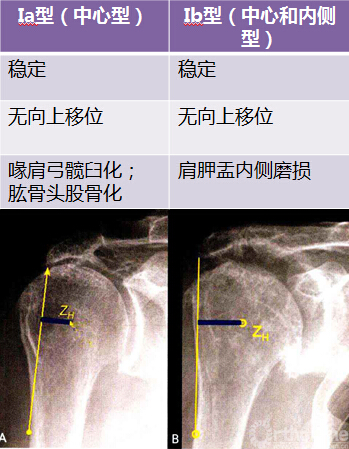
肩袖撕裂关节病Seebauer分型 I 型 or 骨缺损 or OA
↓


上关节囊重建 Tips
·进行必要的肩峰成形 避免骨赘磨损重建的关节囊
·修补肩胛下肌损伤
·由于足迹区为曲面,而探针测量为平面,所以常低估缺损
·选大而厚的组织来重建上关节囊,尤其合并冈下肌腱退变严重的病例 (大的阔筋膜可同时覆盖冈下肌腱破裂区域)
·前关节囊边对边缝合时不要过紧,否则会造成术后肩活动受限
·翻修病例尤其大结节区已放置过多枚铆钉的病例,建议做穿骨隧道缝合固定
·患者三角肌功能必须良好
·术后康复需要6-12月
上关节囊重建---临床结果
·24例肩 平均65岁 阔筋膜行上关节囊重建
·术后平均随访 34.1月(24-51月)
·主动上举 84° → 148° (P < .001)
·主动外旋 26° → 40° (P <.01)
·肩峰-肱骨头距离 (AHD) 4.6±2.2 mm → 8.7±2.6 mm (P<.0001)
·ASES评分 23.5 → 92.9 (P < .0001)
·随访期间 83.3%病例 没有出现肌腱和上关节囊的再撕裂
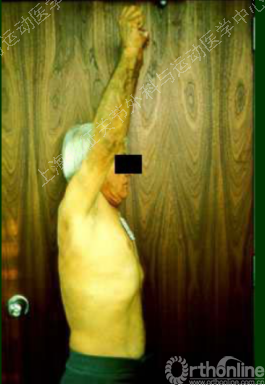
上关节囊重建

术后4年随访 患侧前屈上举、外旋 基本接近健侧
肌腱转位---巨大难复肩袖撕裂
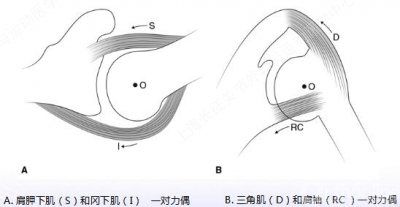
肌腱转位 —— 巨大撕裂肩袖功能重建的另一个选择
目的 —— 缓解疼痛,增加肌力
生物力学 —— 重建盂肱关节力偶,恢复肩关节运动
转位肌腱的选择 —— 取决于肩袖缺损的部位
背阔肌 or 胸大肌转位 —— 最常用,能持续缓解疼痛
斜方肌转位 —— 后上巨大肩袖损伤的一个选择
损益及效果 —— 仍需生物力学和临床长期随访研究
背阔肌转位
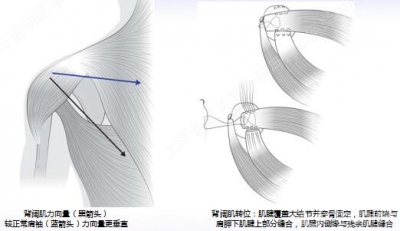
胸大肌喙突下转位

√完全或部分转位 取决于 联合肌腱下的空间
√术中注意保护深层的肌皮神经 在转位前需确定肌皮神经位置,以免转位时过度牵拉
胸大肌转位改良法
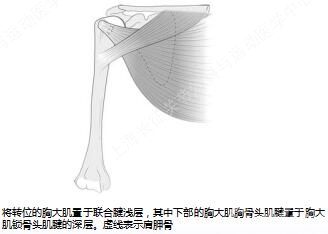
√有助于保护肌皮神经
√与正常的肩胛下肌腱的力向量更接近
支点不足

反式肩关节置换


为什么?
·反向假体阻挡肱骨高的上移
·恢复三角肌张力
·提供盂肱关节的稳定
·三角肌的向上拉力转化为旋转力矩
·上臂的上举获得重建
反式假体:不同之处
·大头,无颈
·运动中心内移
·延长三角肌力臂 —— 增加肩主动活动度
·颈干角外翻(155度)
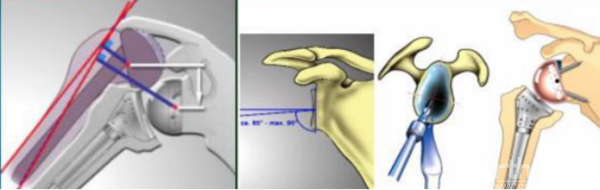
我们何时使用反式假体? 考虑因素
·动力学 —— 是否有固定的支点
·骨缺损 / 骨折
·三角肌的完整性
·喙肩弓是否完整
·年龄
·运动水平
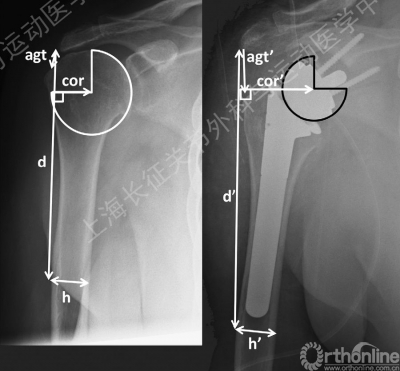
肩袖撕裂关节病的分型 (Seebauer)
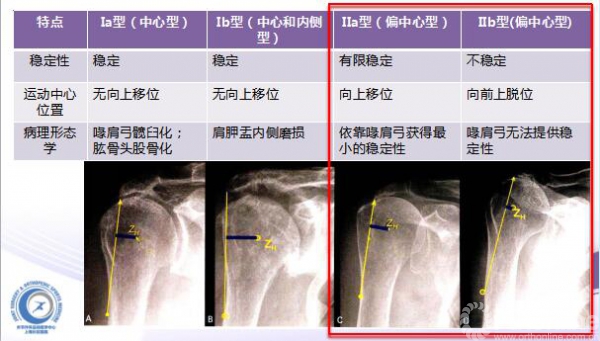
反式全肩置换适应症
·盂肱关节炎
·肩袖功能代偿差
上举 < 120度
上臂不能维持上举
前上方移位 —— 喙肩韧带缺如
·肩盂骨储备充分
·年龄大不爱活动的人群
·三角肌完好
·肩袖缺损
·前向假性麻痹
·主动前屈 < 90度
最常见的临床应用

·翻修
·肩袖撕裂关节病
·畸形愈合/不愈合
·类风湿
·肿瘤
·4部分骨折伴移位
反式全肩置换
·反式全肩置换是一种行之有效、可靠的的治疗肩袖撕裂关节病的方法
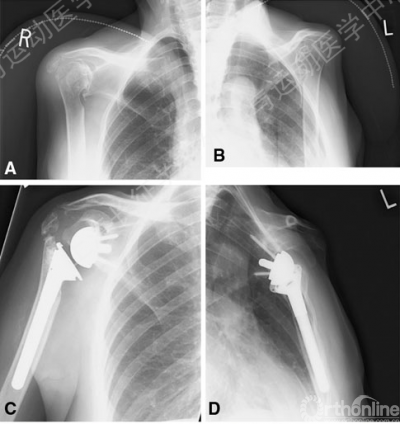

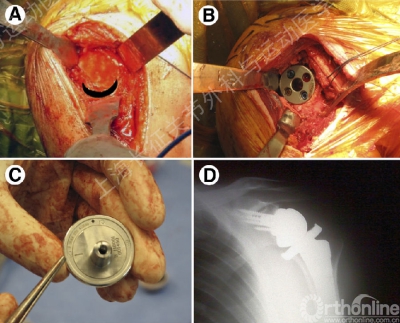
肩袖撕裂关节病—反肩效果2011

·肩袖关节病(CTA)67例 共反肩(RTSA)71例
·平均随访2年(12-58月)
·Constant评分 28 → 62
·ASES评分 26 → 76
·Subjective Shoulder Value(SSV) 23 → 77
·主动前屈 61° → 121°
·Notching(影像学) 35例 (49%)
·总并发症 23% 无再手术 1例术后脱位
·改善功能 并发症低
肩袖撕裂关节病—反肩效果2015

·肩袖关节病 女26例 男1例 Delta Xtend Depuy® 平均随访2年以上

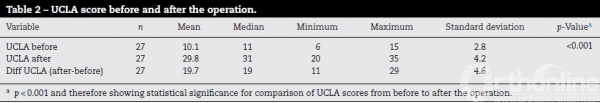
·UCLA 10.1分 升至 术后 29.8分
·一例因术后脱位而翻修
·Notching是最常见并发症(55%),但不影响稳定性
反式全肩置换 VS 全肩

反式置换 (RTSA) VS 标准全肩(TSA)
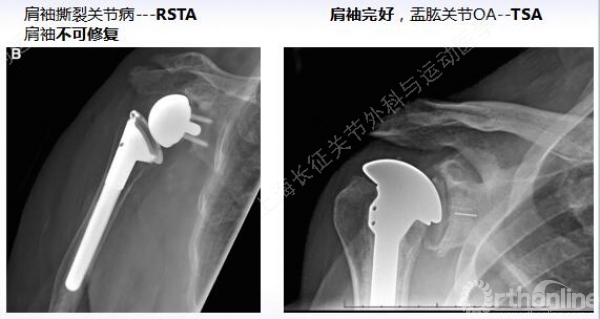
·TSA---OA---47例---肩袖完整
·RSTA---肩袖撕裂关节病---53例---肩袖完全撕裂,不可修复
·平均随访2年
·主要并发症:感染、假体周围骨折、不稳、关节盂松动
·并发症率无明显差异(TSA, 15%; RTSA, 13%;P =0.808)
·翻修率无明显差异(TSA, 11%; RTSA, 9%).
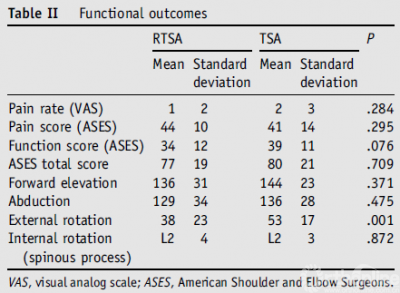
·两组在VAS、ASES评分、 前屈、外展、内旋均无明显差异
·外旋:TSA > RTSA (53° vs 38°; P =0 .001).
·RSTA---肩袖撕裂关节病---成功 →功能结果、并发症率相似
·TSA---肩袖完好的盂肱关节OA---成功 ↗
反式全肩置换 VS 半肩

反式全肩置换(RTSA) VS 半肩(HHA)
·肩袖关节病、OA、RA、肱骨近端骨折
·102例反肩 & 71例半肩 随访>1年
·VAS改善: RSTA vs HHA (−5.6 vs −4.2, P = 0.007)
·术后返回运动率: RSTA vs HHA (85.9% vs 66.7%, P =0.02)
·RSTA术后疼痛及不适更少 (29% vs 63%, P < 0.0001)
·RSTA较HHA 术后疼痛更轻,术后返回运动率高

另一面……
·RTSA价格 较TSA解剖型假体高
·围手术期并发症(164/782 20.9%)
脱位
感染
假体松动
肩峰张力性骨折
·再手术率 (105/782 13.4%)
·假体长期生存率?
肩胛盂并发症 13%

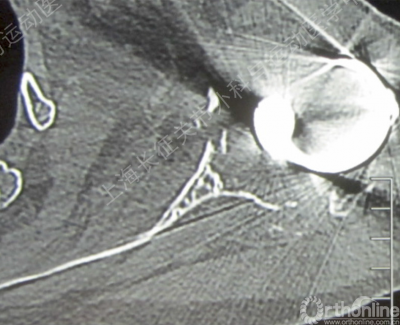
·术中肩盂骨折 2%
·下钉周透亮线(RLL) 9%
·盂侧松动 3.5-9%
·其他 0.8%
肱骨并发症 20%
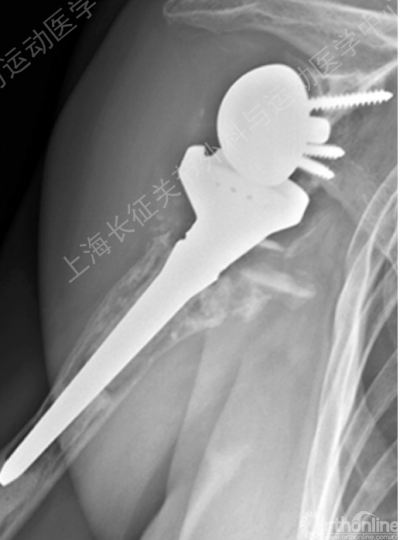
·术中骨折 5%
·术后骨折 3%
·下沉或松动 1.3-10%
·大结节溶骨或移位 10%
·其他 0.3%
肩胛骨Notching 49-53

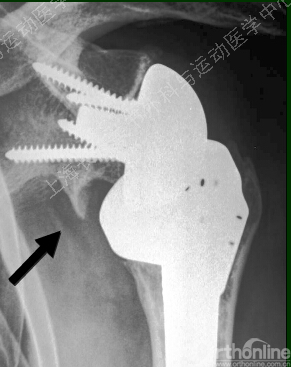
肩峰骨折 9%

假体不稳 9%
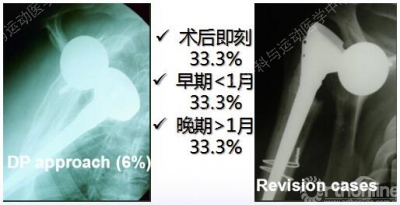
术后感染
·初始 RSA 2-22%
·翻修 RSA 7-30%
·P. acnes = 最常见的病原体 (40%)
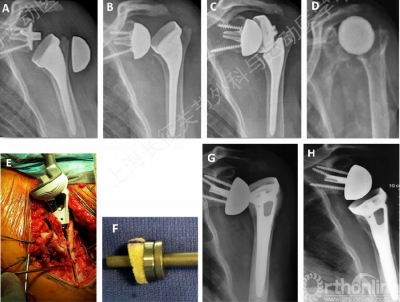

手术技术:入路
·三角肌胸大肌入路(翻修)
→可延展
→保护三角肌
→肱骨头上部易显露
·上入路(初次)
→不可延展
→需要劈开三角肌
→肱骨显露困难
血肿和感染
·常规引流
·抗生素骨水泥
·抽吸/培养
不稳定
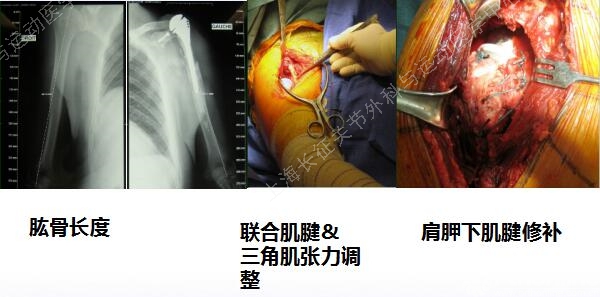
肩盂骨折
·好发于术中
·不用力推压
·不要破坏盂周围的软骨下骨——植骨
术后护理
·简单化
·悬吊7-10天
·术后2-3月轻负荷
·通常不需要特别理疗
反式肩关节置换
·不可修复性肩袖损伤的治疗选择
·高龄、活动量小的病人
·假性瘫痪,主动上举 <90度
·反式肩关节置换对外旋改善有限,小圆肌、冈下肌最好不要明显萎缩
·即便高手,仍有一定的并发症
·假体长期生存率有待随访
结 论
·肩袖在肩关节中起支点固定的作用
·肩袖巨大缺损时 —— 不能获得支点
·上关节囊重建 & 肌腱转位 —— 重建支点
·反肩人为建立了新的支点—— 关节中心内移 & 紧张三角肌
·早—中期结果可靠
·需要更多的长期随访结果
·经验很重要……

作者简介:

周琦,上海长征医院,骨关节外科,主治医师,讲师。主要从事运动医学与肩、膝、踝、髋、肘关节损伤修复的临床与基础研究。擅长肩袖损伤、冻结肩、肩关节不稳、前交叉韧带损伤、髌骨不稳、半月板损伤、膝游离体、踝关节不稳、踝关节撞击症及髋膝骨关节炎的诊治。已在国际SCI系列杂志发表论文3篇及国内权威核心期刊发表论著10余篇。获全军运动运动医学青年论坛一等奖。多次在COA、SICOT等国内外骨科权威会议上作发言报告。获国家发明和实用新型专利各1项。参编专著2部。参与国家自然科学基金和卫生部基金研究。中华医学会骨科上海分会会员。国际关节镜膝关节运动医学协会(ISAKOS)会员,亚太膝关节镜与运动医学协会(AKPASS)会员。





 京公网安备11010502051256号
京公网安备11010502051256号